INTRODUCCIÓN
Las meningitis constituyen un importante problema de salud pública, que afecta de manera especial a los niños menores de 5 años. La etiología más frecuente es viral. La encefalitis vírica generalmente cursa de forma aguda y puede presentar una importante morbilidad y mortalidad. La etiología ha cambiado en la actualidad debido a los programa de vacunación infantil y erradicar causas frecuentes como eran el sarampión, la polio, rubeola y la parotiditis, sigue manteniendo la misma incidencia ya que otros virus ocuparon sus lugares como el Enterovirus y la Varicela-Zoster1,2.
Antes de la introducción de las vacunas conjugadas, Hib era el agente etiológico causal más común de las meningitis bacterianas en niños menores de 5 años en las Américas (1,3,4,5). Después de la introducción de la vacuna contra Hib se produjo un descenso de la enfermedad por esta bacteria, observado en el país en un estudio (Arbo et al) como a través de las vigilancias centinelas realizadas en el país desde el Ministerio de Salud Pública y Bienestar Social, dentro del cual el Hospital Nacional forma parte demostrándose también en esta Institución y otros países de la Región que cuentan con sistemas de vigilancia de esta enfermedad (1,3-8.
Pasando a ser los agentes más frecuentes S. pneumoniae (Spn) y N. meningitidis (Nm) (1,3,4,9. La enfermedad invasiva del estreptococo del grupo A (GAS) es una causa aumento de morbilidad y mortalidad, y su incidencia ha ido en aumento en países industrializados. La meningitis por este germen es una enfermedad especialmente rara9-11.
Actualmente, el principal agente es el Spn, seguido por el Mn. La meningitis neumocóccica presenta una elevada mortalidad y morbilidad. La mortalidad es alrededor del 14% y las secuelas más frecuentes son: sordera (28 %), hemiparesia (14,5 %), hidrocefalia (7 %) y retraso mental (3,5 %)12,13.
Entre las pruebas de rutina utilizadas para el diagnóstico etiológico de la meningitis bacteriana, el cultivo bacteriano se considera el patrón oro. Sin embargo, esta es una técnica que requiere mucho tiempo, que requiere microorganismos viables para el cultivo, y su sensibilidad se ve afectada directamente por el inicio del tratamiento antibiótico antes de la punción espinal.
Otras pruebas más rápidas, como la aglutinación de látex, tienen una menor sensibilidad y presentan resultados confiables sólo con muestras que contienen más de 105 CFU / mL6. En la actualidad, las técnicas de biología molecular, como la PCR, se están utilizando ampliamente para el diagnóstico etiológico de las infecciones del SNC. En 1991, Kristiansen et al indicaron en los resultados especificidad y sensibilidad del 91%12,14-16.
Ante el aumento de la disponibilidad de nuevas vacunas antineumocócicas en el mercado, es importante reforzar la vigilancia de las enfermedades que éstas previenen, a objeto de complementar los datos de laboratorio con información epidemiológica estandarizada que permita las comparaciones y análisis en conjunto1,7,17-19.
La morbilidad y mortalidad asociada al Spn ese elevada13,20. A nivel país, en 2014 se catalogaron como Meningitis un total de 504 casos, y 534 para el 2015. En ambos años, la etiología viral fue la más frecuente con valores de 69% y 77%, respectivamente. Asimismo, la segunda causa más frecuente se atribuyó a bacterias: 25%( 2014) y 20 % (2015) (3,4.
Los agentes bacterianos más frecuentes han sido el S. pneumoniae junto al S. aureus, en los 2 años consecutivos, agregándose, además, para el 2015, otras bacterias tales como la N. meningitidis, H. influenzae, Diplococcus Gram positivo y E. coli, entre los más relevantes. Por su parte, el enterovirus fue el agente etiológico viral más encontrado, ya que en el último trimestre del año 2014 se presentó un brote de meningoencefalitis por dicho virus, retornando a las cifras esperadas a partir de la SE 21 del 2015.Otros agentes virales han sido Adenovirus, Herpes virus, Herpes virus 6, Epstein-Barr y Parvovirus (3,4.
La etiología micótica es muy rara y aunque cualquier persona puede presentar la meningitis micótica, aquellas con sistemas inmunitarios débiles, como las que tienen cáncer o sida, tienen un riesgo más alto21 .
En cuanto a la distribución por grupo etario mostró un neto predominio en menores de 5 años, seguidos de los escolares hasta la semana 51 del 20141, no así en el 2015 hasta la semana 47 en que los escolares de 5 a 14 años predominaron, seguidos por los menores de 2 años.La menor incidencia se registró en el grupo de adultos mayores (60 y más años) (3,4.
Si se considera la procedencia geográfica, la mayoría de los casos corresponden al departamento Central, luego en orden decreciente Asunción, Alto Paraná, Paraguarí e Itapúa3,4.
El Hospital Nacional forma parte de la Vigilancia Centinela de meningitis del Ministerio de Salud Pública y Bienestar Social, en el grupo etario menor de 5 años, junto a otros 6 centros asistenciales para llevar adelante un protocolo genérico regional de vigilancia de meningitis y neumonías en el menor de 5 años, que mejore los registros, así como el diagnóstico y manejo de casos; la intervención oportuna ante brotes de meningitis; y la integración del trabajo epidemiológico y laboratorial, entre las funciones más destacadas3. Precisamente, la base de datos de meningitis de menores de 5 años de este sistema y la vigilancia universal permitió la realización del presente estudio.
OBJETIVOS
Describir las características clínicas y epidemiológicas de las meningitis, en todas las edades, internadas en el lapso de enero del 2014 a octubre del 2015, en el Hospital Nacional.
Determinar frecuencia de casos de meningitis según etiología bacteriana, viral o micótica e los agentes causales más frecuentes
Identificar los serotipos de S. pneumoniae aislados y de N. meningitidis.
Determinar el estado de vacunación en menores de 5 años.
METODOLOGÍA
Estudio epidemiológico, descriptivo, transversal. Se estudia a pacientes de todas las edades que ingresaron con sospecha de meningitis y/o encefalitis en el periodo de estudio que abarca desde enero de 2014 hasta octubre de 2015.Forman parte de las Enfermedades de Notificación Obligatoria (ENO) y a su vez los menores de 5 años, forman parte del sistema nacional de vigilancia centinela. Las definiciones de casos de meningitis y encefalitis corresponden al sistema nacional de vigilancia del Ministerio Salud Pública y Bienestar Social.
Fueron excluidas las meningitis intrahospitalarias.
Fuentes
Registros de la vigilancia realizada en el Servicio de Epidemiología de la Institución y expediente o historia clínica del paciente.
Registros del Censo diario del Servicio de Estadísticas puestos en red con el Servicio de Epidemiología y fichas de las Urgencias de Adultos y Pediatría donde se implementa la metodología RAC (Recepción, Acogida y Clasificación).
Resultados de estudios del Servicio de Microbiología-Laboratorio.
Instrumentos para la recolección y registro de datos
Ficha Individual: para la recolección de datos de los pacientes.
Base de datos de mayores y menores de 5 años hospitalizados.
Definiciones de casos
Caso sospechoso de meningitis: Todo paciente hospitalizado por diagnóstico médico de meningitis.
Caso probable de meningitis bacteriana: Caso sospechoso donde el examen del líquido cefalorraquídeo (LCR) es compatible con etiología bacteriana, es decir, presenta por lo menos una de las siguientes características: Leucocitos aumentados (> de 100/mm3); o Leucocitos entre 10-100/mm3 y elevación de proteínas (> 100 mg/dL) o disminución de la glucosa (< 40 mg/dL).
Caso confirmado de meningitis bacteriana: Caso sospechoso en el que se identificó una bacteria, en el LCR o sangre (Hib, Hi [no Hib], meningococo, neumococo u otra).
Caso probable de meningitis viral o encefalitis: Caso sospechoso donde el examen del LCR cuenta con una o más de las siguientes características: Glucosa normal en LCR o incremento moderado de Proteínas (> 50mg/dL); o incremento moderado de células en LCR (< 500 mm3) con predominio de linfocitos (> 50%).
Caso confirmado de meningitis viral: Caso sospechoso en el que se identificó un virus en el LCR (Enterovirus, Herpes virus u otros) por PCR.
Caso de meningitis a Criptococcus: Caso sospechoso donde se identificó Criptococcus en LCR o sangre.
Caso descartado de meningitis: Caso sospechoso donde el examen del LCR no es compatible con etiología bacteriana ni viral y no se identificó ninguna bacteria, virus u hongo en el LCR.
Caso sospechoso de meningitis inadecuadamente investigado: Todo caso sospechoso sin muestra de LCR.
RESULTADOS
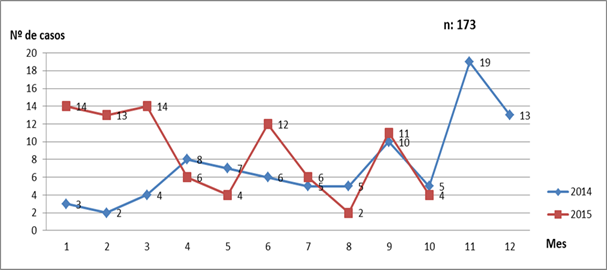
En el periodo de estudio ingresaron 201 casos sospechosos de meningitis correspondiendo al 0,6% (201/35140) de todos los ingresos hospitalarios. De ellos, fueron descartados por examen citoquímico de LCR 28 casos, quedando como casos probables 173 casos (Gráfico 1).
En el 2014 se registraron 87 casos con un promedio mensual de 7 casos y en el 2015 (hasta octubre) 86 casos, en promedio 9 casos por mes. La incidencia sobre el total de ingresos hospitalarios en 2014 fue 0,5% (87/18775) y hasta octubre fue 0,5% (86/16365).
Los meses con mayor número de ingresos fueron noviembre de 2014 con 19 casos, enero y marzo de 2015 con 14 casos respectivamente.
Según grupos de edades, los menores de 5 años correspondieron a 71 casos (41%), siguiendo en orden decreciente de frecuencia 19% de 1 a 4 años; 13% de 4 a 11 meses y 9% de 0 a 3 meses (Gráfico 2).
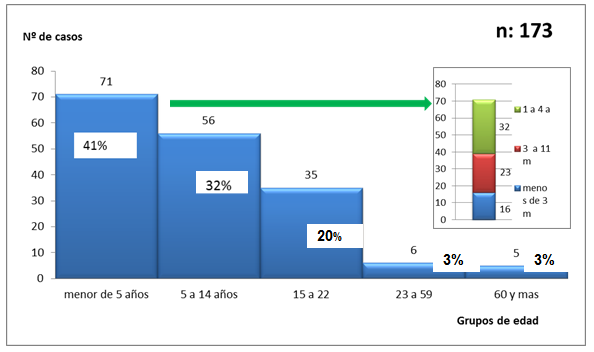
Gráfico 2 Distribución de casos de meningitis por grupos de edad. Periodo 2014-2015. Hospital Nacional
En cuanto a la distribución geográfica, los casos procedieron de todos los departamentos del país, a excepción de Ñeembucú. La mayoría correspondió al departamento Central con 91 casos (53%) (Gráfico 3).

Gráfico 3 Distribución de casos de meningitis según procedencia geográfica. Periodo 2014-2015. Hospital Nacional
Respecto al Departamento Central, la mayoría eran de los distritos de Itauguá (32 casos), Itá (29 casos), Capiatá (7 casos), Ypacaraí (5 casos) y el resto distribuido en los otros distritos. Los cordilleranos eran procedentes de Caacupé (4 casos), Piribebuy (4 casos), Caraguatay (3 casos) y 4 casos más de otros distritos. A su vez, los del Departamento de Paraguarí se distribuyeron del siguiente modo: Pirayú (3 casos), Paraguarí (3 casos) y otros 7 casos de distintos distritos de dicho Departamento
Según resultados de los estudios citoquímicos y tinta china de los LCR, se constataron 98 casos (57%) de encefalitis viral, 65 casos (37%) de meningitis bacteriana aguda, 7 casos (4%) de meningitis micótica (Criptococcus). Como inadecuadamente investigados, fueron catalogados 3 casos (2%) por imposibilidad de realizar punción lumbar debido al estado delicado del paciente.
Los 98 casos sospechosos de encefalitis se clasificaron como probables en 57 casos (58%) y como confirmados en 41 casos (42%). De éstos, 29 casos (71%) fueron por Enterovirus y 12 (29%) se atribuyeron al Herpes Virus. El grupo de edad más afectado fue el de 5 a 14 años con 42 casos (43%), seguido del de 1 a 4 años que alcanzó un total de 26 casos (27%) (Gráfico 4).

Gráfico 4 Encefalitis según virus identificados por grupos de edad. Periodo 2014-2015. Hospital Nacional.
Fallecieron tres pacientes con encefalitis: uno con encefalitis confirmada, uno a Enterovirus y uno a Herpes Virus, todos ellos entre 5 a 14 años de edad.
En los casos de meningitis bacterianas agudas (MBA), el grupo de edad con mayor frecuencia fue el de menores de 5 años con 30 casos (46%) (Gráfico 5).
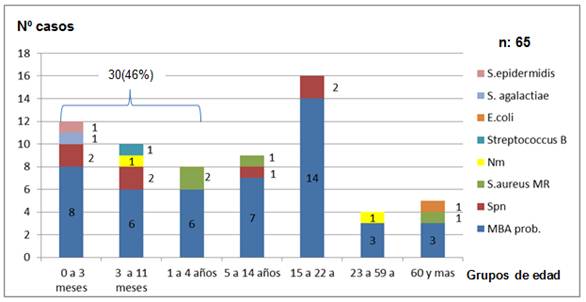
Gráfico 5 Distribución de meningitis aguda por grupos de edad, según bacteria identificada. Periodo 2014-2015. Hospital Nacional.
De las 65 meningitis bacterianas agudas, fueron confirmadas 18 casos (28%): se identificaron 8 casos de S. pneumoniae, 4 S. aureus, 2 N. meningitidis, 1 Streptococcus grupo B, 1 E. coli, 1 S. epidermidis MR y 1 S. agalactiae. De los casos confirmados, 5 (28%) fueron subtipicados a través de la Reacción en Cadena de la Polimerasa (PCR), siendo identificados los siguientes serotipos/serogrupos: 1 Spn 6C/6D (caso de 13 años), 1 Spn 14 (caso de 3 meses), 1 Spn 3 (3 años), 1 Nm W 135 (niño de 9 meses), 1 Streptococcus grupo Ben caso adulto joven de 30 años (fallecido).
Fallecieron 9/65 casos de meningitis bacteriana aguda (14%): 7 fueron casos probables, 5 de los cuales tenían de 0 a 4 años y 2 de ellos con edades entre 15 a 59 años. Se confirmó 1 S. aureus en un niño de 10 años y 1 N. meningitidis en un adulto joven de 30 años de edad. De los 7 casos de meningitis a Criptococcus han fallecido 3 casos (43%).
A través de la vigilancia de nuevas vacunas en menores de 5 años se obtuvieron los sgtes. datos: de los 30 casos de meningitis aguda en menores de 5 años, 25 estaban en edad de vacunarse (2 meses o más), de los cuales para la vacuna anti Hib 13 casos (52%) se vacunaron. Para la vacuna antineumocóccica, 4 casos (16%) tenían vacuna. Para la vacuna anti meningocóccica no se ha registrado vacunación en ningún caso (Gráfico 6).
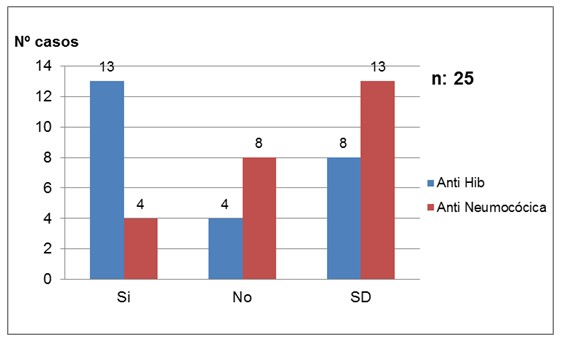
Gráfico 6 Distribución de casos de meningitis bacteriana en menores de 5 años, según estado de vacunación. Periodo 2014-2015. Hospital Nacional.
De 4 casos confirmados de MBA a S. pneumoniae eran pacientes de 2 a 4 meses de edad de los cuales 2 están registrados como no vacunados contra esta bacteria y 2 sin datos de vacunación.
DISCUSION
En el Hospital Nacional de Itauguá las actividades de vigilancia tanto la de centinela para menores de 5 años como la universal nos ha permitido conocer la epidemiologia de las meningitis en todas las edades en los años 2014-2015. Estas afectan principalmente a los menores de 5 años como está descrito en la literatura1-8. Se constató además que el primer agente entre las bacterianas es S. pneumonie, igual a lo encontrado a nivel país 2,3 luego de la vacunación con antiinfluenzae, realizado desde el año 2003, antes del cual era H. influenzae la primera causa1-8. Con relación a esto la OPS/OMS ha estimado que en 2005 los casos de meningitis por Hib habían decrecido cerca de 85% en América Latina y el Caribe, sobre todo en Brasil 1,5,6 demostrándose en algunos países costo-efectividad de la vacunación (7,18.
La meningitis constituye un problema serio en la Salud Pública. En el Hospital Nacional se constató en este estudio un porcentaje de internación por meningitis de 0,5% fundamentalmente por Enterovirus que son las más frecuentemente encontraos presentándose un brote en los dos últimos meses del 2014 y tres primeros meses del 2015, como esta descrito en la literatura en la actualidad (2. El grupo de edad más afectado en el periodo 2014-2015 fue el de menores de 5 años sin embargo la encefalitis afectó principalmente a niños en edad escolar y adultos jóvenes2.
En cuanto a la letalidad de las bacterianas fue del 14%, porcentaje considerable (13,20. El porcentaje de fallecidos por Criptococcus fue elevado, si bien es un número pequeño de casos. Esto quizá tenga que ver con el estado de pacientes ya que estos casos se ven más en pacientes Inmunocomprometidos19-21.
El estado de vacunación de los niños en un elevado porcentaje fue desconocido, y se ha visto que en dos de los casos fallecidos no estaban vacunados y otros dos no disponían de registro de vacunación. Esto es de fundamental importancia ya que se ha reportado en la literatura la costo-efectividad de las vacunas y la alta mortalidad que tienen las MBA por S. pneumoniae que es el germen más frecuentemente aislado (3,5,12.
CONCLUSIONES
La incidencia de la meningitis en este periodo de estudio fue de 173 casos, la frecuencia aumentó en 2015 en comparación al año anterior. Los meses con máximo pico de ingreso fueron noviembre y marzo 2015.
La etiología de las meningitis fue en su mayoría de origen viral, seguido por las meningitis bacterianas y en menor frecuencia las meningitis a Criptococcus. El virus causal más frecuente fue Enterovirus y las bacterias más identificadas fueron S. pneumoniae, S. aureus y N. meningitidis.
Los serotipos de Spn identificados fueron: 6C/6D,14, 3 y 1 N. meningitidis.
En general el grupo de edad más afectado fue el de menores de 5 años seguido por el de 5 a 14 y el de 15 a 22 años. La encefalitis afectó especialmente a niños en edad escolar y con menor frecuencia a jóvenes y adultos. En casos de MBA el grupo de edad con mayor frecuencia fue el de menores de 5 años. La mayoría procedentes del Departamento Central y Cordillera.
La letalidad fue de 3 % en los casos de encefalitis viral, 14 % en los pacientes con meningitis bacteriana aguda y 43 % en la meningitis a Criptococcus.
Estuvieron vacunados el 52% con la Anti Hib y 16% con Anti Neumococo. Se desconoce el estado de vacunación de casi la mitad de los casos sobre todo de la antineumocóccica.