Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Revista del Nacional (Itauguá)
Print version ISSN 2072-8174
Rev. Nac. (Itauguá) vol.3 no.1 Itauguá Oct. 2011
ARTÍCULO ORIGINAL
Patología vulvar en niñas y adolescentes
Vulvar disordes during childhood and adolescence
*Nadir S. Delgado González(1)
1. Cátedra de Clínica Gineco-obstétrica. Facultad de Ciencias Médicas. Universidad Nacional de Asunción. (Asunción, Paraguay). Artículo recibido: 01 febrero de 2011. Aceptado: 08 Marzo de 2011.
RESUMEN
Introducción: El aparato genital de la niña sufre modificaciones en las diferentes etapas de la vida desde el nacimiento hasta la pubertad. Los motivos de consulta y la frecuencia de patologías vulvares varían según las distintas etapas de la vida. El diagnóstico correcto favorece el tratamiento y seguimiento adecuados.Objetivo: Identificar las patologías vulvares en niñas y adolescentes que asisten a un consultorio especializado.Materiales y Métodos: Diseño observacional, descriptivo, retrospectivo, de corte transversal. Población de estudio: niñas y adolescentes con diagnóstico de patologías vulvares que consultaron en el Departamento Infanto-Juvenil del Centro Materno Infantil de la Cátedra de Clínica Gineco-obstétrica del Hospital de Clínicas, Universidad Nacional de Asunción, en período enero 2005-diciembre 2009.Resultados: Se estudió a 132 pacientes. El 62% corresponde a la primera y segunda infancia, 12% a adolescencia temprana, 6% a adolescencia media, 22% a adolescencia tardía. Los motivos de consulta más frecuentes en la primera y segunda infancia fueron la falta de apertura vaginal (40%), sangrado vaginal premenárquico, dolor abdominal y vulvar (10%). En la adolescencia temprana fue el dolor vulvar (44%), en la adolescencia media dolor y tumor vulvar (75%), en la adolescencia tardía el tumor vulvar (21%). Los diagnósticos más frecuentes en la primera y segunda infancia fueron coalescencia de labios menores (44%) y vulvitis (24%), en la adolescencia temprana las malformaciones genitales (63%), en la adolescencia media y tardía los condilomas gnitales (38%) y bartolinitis (20%). El 79% de las pacientes recibió tratamiento médico.Conclusión: la edad es un factor importante que determina el tipo y frecuencia de las patologías vulvares. El motivo de consulta y los síntomas presentes son parámetros fundamentales para guiar el diagnóstico. Las patologías inherentes al hipoestrogenismo son más frecuentes en la infancia y adolescencia temprana. Las infecciones o tumores debidos a enfermedades de transmisión sexual son característicos en la adolescencia media y tardía. El tratamiento en la mayoría de los casos es médico.
Palabras clave: Vulva/patología; Enfermedades de la Vulva/Adolescente; Enfermedades de los Genitales Femeninos/Adolescente; Ginecología/Adolescente; Paraguay
ABSTRACT
Introduction: Childrens genitalia undergo changes throughout the different stages of life, from birth to puberty. The chief complaint and the frequency of the vulvar disorders vary according to the different stages of life. The correct diagnosis guarantees a correct treatment and follow up.Objective: To identify the vulvar disorders in girls and teenagers that consult at speciality offices.Materials and Methods: Design: Retrospective, descriptive, analytic, cross-sectional. Population: girls and teenagers with vulvar disorder diagnosis that attended the Child and Adolescent department at the Centro Materno Infantil, Hospital de Clinicas, during the period of January 2005 to December 2009.Results: 132 patients were studied. 62% (80/132) correspond to early childhood, 12 %( 16/132) early teenage years, 6 %( 8/132) middle teenage years, 22 %( 28/132) late teenage years. The most frequent chief complaint in early childhood were: the lack of vaginal opening (40%), vaginal bleeding before the menarche, abdominal and vulvar pain (10%). In early teenage years was: vulvar pain (44%), in middle teenage years were: vulvar pain and tumor (75%), and in the late teenage years: vulvar tumor (21%). The most frequent diagnose in early childhood were: labia minor coalescence (44%) and vulvitis (24%), in early teenage years, genital malformations (63%), in middle and late teenage years, genital condilomas (38%) and bartholinitis (20%). 79% of the patients received medical treatment. Conclusion: The patient´s age is an important factor that determines the type and the frequency of the vulvar disorders. The chief complaint and the symptoms are fundamental guidelines to the diagnosis. The hypoestrogenism related disorders are more frequent during chilhood and the early teenage years. The sexually transmitted infections and tumors are found in middle and late teenage years. In most cases there is a medical treatment.
Key words: Vulva/pathology; Vulvar Diseases/Adolescent; Genital Diseases, Female; Ginecology/Adolescent; Paraguay
INTRODUCCION
Según la Organización Panamericana de la salud, en la actualidad, más de la mitad de los habitantes del mundo constituyen los menores de 25 años, y aproximadamente un tercio tienen entre 10 y 24 años. Se estima que para el 2020 la población adolescente estará sobre los 1200 millones de habitantes correspondiendo a América Latina aproximadamente 180 millones.1
El Colegio Americano de Obstetras y Ginecólogos recomienda realizar una consulta entre los 13 y 15 años si no surgiera síntoma alguno a fin de abordar en forma integral el proceso de la niña o adolescente, detección de patologías en forma temprana, tratamiento o derivaciones oportunas; si existiese alguna afección la consulta debe realizarse a edades más tempranas.2,3,4
Para enfocar el examen ginecológico de la niña y la adolescente en sus diferentes períodos del desarrollo, el profesional debe manejar distintas formas de abordaje, así como variadas técnicas de examen. El conocimiento de la maduración somática y genital y de la anatomía y fisiología del sistema reproductivo, es un requisito necesario en todas las etapas. Se debe tener presente también los trastornos específicos de cada edad.5,6
Los motivos de consulta varían según las distintas etapas de la vida, así en la recién nacida existe la posibilidad de hernias, tumores, ambigüedad sexual, imperforación himeneal u otras malformaciones, así como una disgenesia gonadal. En la primera y segunda infancia las patologías genitales más frecuentes son las vulvovaginitis con flujo y prurito genital, desencadenadas por falta de higiene u oxuriasis. Otras son las lesiones dermatológicas de la vulva, traumatismos vulvares, abuso o sospecha de abuso sexual, coalescencia de labios menores y el liquen escleroso, ambigüedad sexual o malformaciones genitales.7-10
En la adolescencia temprana las patologías son el flujo y prurito genital. La leucorrea fisiológica normal no debe ser confundida con lesiones bajas. Dentro de las infecciones en estas edades predominan las vulvovaginitis candidiásicas. El retraso del desarrollo puberal y lesiones dermatológicas vulvares también son motivos de consulta.11-13
En la adolescencia media y tardía se agrega la consulta por anticoncepción explícita encubierta, la patología del embarazo, las enfermedades de transmisión sexual y sus complicaciones.7
El flujo en la infancia es siempre patológico. Puede deberse a estímulo estrogénico inadecuado para la edad o a infección bacteriana, viral, micótica o parasitaria.14,15
Las vulvovaginits constituyen un problema ginecológico frecuente en niñas prepúberes. La irritación vulvar inespecífica se debe al clima caliente, ropa interior de nylon, pantalones ajustados, obesidad, higiene deficiente o sentarse sobre la arena.9,10
Los agentes causales de la vulvovaginitis especificas son: microorganismos de las vías respiratorias Streptococcus pyogenes, Staphylococcus aureus, Haemophilus influenzae, Streptococcus pneumonie, Bramhanella catarrhalis, Neisseria meningitidis. Entre los entéricos figuran: Shigella, Yersinia; otra flora es la Candida. Los agentes de enfermedades de transmisión sexual son: Neisseria gonorrhoeae, Chlamydia trachomatis, Herpes simple, Trichomonas, Condiloma acuminado (Virus del papiloma Humano). Otros agentes son los Oxiuros, los cuerpos extraños. También aparecen los pólipos o tumores.16,17,18
El tratamiento incluye las medidas generales como higiene perineal adecuada, cambios frecuentes de ropa interior de algodón blanco para absorber las secreciones, no usar jabones fuertes, evitar ropas ajustadas, baños de asiento con agua tibia, entre otros. Las vulvitis irritativas casi siempre se corrigen al aplicar crema de hidrocortisona al 1% durante varios días o semanas. En casos de recurrencia se administran antibióticos, cremas o pomadas con acción antibacteriana local, crema con estrógenos según el agente causal específico.18,19
El Herpes genital produce úlceras dolorosas, múltiples y poco profundas. El virus tiene apetencia por la mucosa vulvar, la vía de entrada es una efracción de la mucosa, por vía aferente llega al ganglio posterior, donde permanece latente o se multiplica. La lesión puede ser única o múltiple, en diferentes estadios de evolución: vesícula, úlcera o costra. Se acompaña de adenopatía satélite, disuria, cuadro febril y desórdenes digestivos. El tratamiento es sintomatológico.20-24
La hemorragia vaginal en la recién nacida durante la primera semana de vida es fisiológica debido al impacto de las hormonas maternas y placentarias en el aparato genital de la niña.15 No requiere estudios complementarios ni tratamiento.
Los condilomas acuminados son lesiones exofíticas, únicas o múltiples. El diagnóstico es por la clínica, pero puede confirmarse por anatomía patológica e hibridación. El tratamiento es con topicaciones con ácido tricloroacético al 30% o con podofilina al 25%, lavando la vulva a las dos horas.
El prolapso uretral es la eversión parcial o total de la mucosa uretral a través del meato, se observa en el perineo una tumoración característica anular friable, edematosa, de coloración azulada que generalmente cubre el orificio vaginal y está cubierto de sangre.25,26
El sarcoma botryoides es un tumor maligno que se localiza en la vagina, útero, vejiga y uretra de niñas muy pequeñas que también se conoce como rabdomiosarcoma embrionario. El diagnóstico se hace por la clínica, por la observación directa o vaginoscópica del tumor y la confirmación es por anatomía patológica. El tumor invade las estructuras vecinas por crecimiento directo, en general no metastatiza.27
La ambigüedad de genitales externos se presenta en el Hermafroditismo Verdadero, la Diferenciación gonadal asimétrica o Disgenesia gonadal mixta y el Seudohermafrodtismo Masculino Disgenético.28,29,30
El himen imperforado es quizá la anomalía obstructiva más común del aparato reproductor femenino y requiere siempre tratamiento. El diagnóstico se debe hacer al nacimiento por el Pediatra; sin embargo muchas mujeres alcanzan la menarca con un himen imperforado sin que se haya realizado el diagnóstico.31-33
Las adherencias labiales o sinequias labiales ocurre principalmente en niñas entre 3 meses a 6 años de edad. Su etiopatogenia asienta en factores como el hipoestrogenismo, infecciones o un terreno dérmico individual. Si existe obstrucción que impida el drenaje vaginal o urinario se utilizan cremas con estrógenos por tres semanas .34,35,36
OBJETIVOS
1. Describir los motivos de consulta y las patologías vulvares en niñas y adolescentes.
2. Determinar necesidad de resolución médica o resolución quirúrgica.
3. Describir las complicaciones de acuerdo al diagnóstico establecido.
METODOLOGIA
Diseño: observacional, descriptivo, retrospectivo, de corte transversal.
Población de estudio: niñas y adolescentes con diagnóstico de patologías vulvares que consultaron en el Departamento Infanto-Juvenil del Centro Materno Infantil del Hospital de Clínicas, en el período enero 2005 a diciembre 2009.
Variables: edad (meses y años), patologías vulgares, síntomas presentes, factores predisponentes o desencadenantes, tipo de tratamiento (médico o quirúrgico), complicaciones de cada patología
Asuntos éticos: se respetó la identidad y confidencialidad. Las historias clínicas fueron conservadas como documento de la Institución.
RESULTADOS
Se revisaron 132 historias clínicas.
Las edades fueron distribuidas de acuerdo a la siguiente clasificación: primera infancia (0 a 8 años): 71 pacientes, segunda infancia (9 a 11 años): 9 pacientes, adolescencia temprana (12 a 14 años): 16 pacientes, adolescencia media (15 a 16 años): 8 pacientes, adolescencia tardía (17 a 19 años): 28 pacientes.
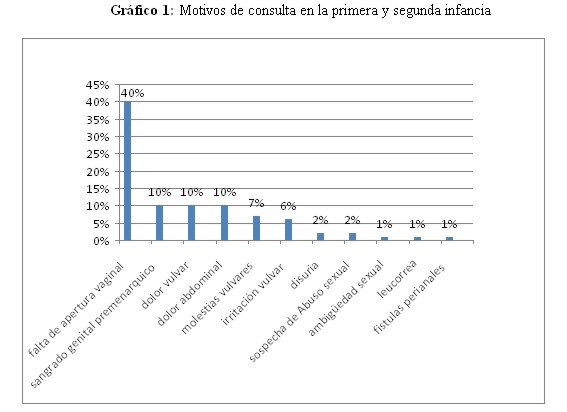
El motivo de consulta predominante en la primera y segunda infancia (n=80) fue la falta de apertura vaginal (40%) (gráfico 1)
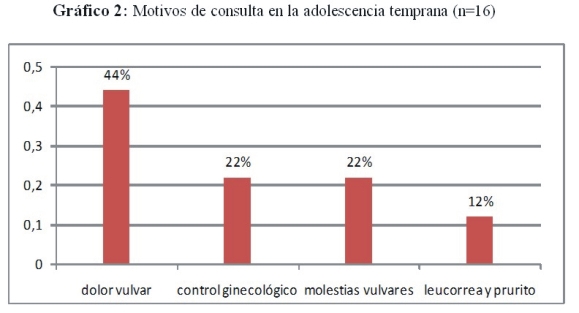
En la adolescencia temprana (n=16) predominó el dolor vulvar (44%) (gráfico 2)
En la adolescencia media (n=8) consultaron por dolor y tumor vulvar (75%) y por molestias vulvares (25%).
En la adolescencia tardía (n=28) consultaron por tumor vulvar (21%), leucorrea (11%), dolor vulvar (11%), molestias vulvares (7%), lesión vulvar (3%), control ginecológico (3%), disuria (3%), prurito genital (3%), amenorrea primara (3%), traumatismo vulvar (3%) y malformación genital (3%).
Los diagnósticos en la primera y segunda infancia fueron: coalescencia de labios menores (44%), vulvitis (24%), traumatismo vulvar (11%), prolapso uretral (5%), ninfas aliformes (3%), dermatitis perineal (3%), sospecha de abuso sexual infantil (3%), ambigüedad genital (1%), herpes genital (1%), pólipo himeneal (1%), himen procidente (1%), condilomas genitales (1%), tumor vulvar (1%) y enfermedad de Crohn (1%).
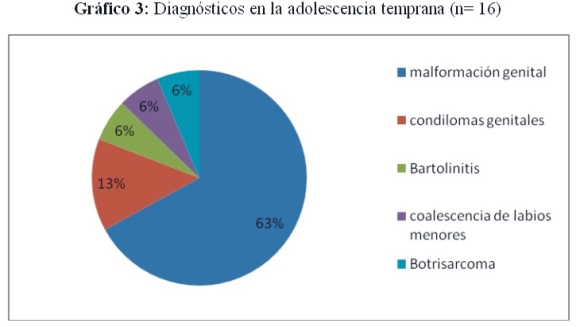
En la adolescencia temprana se diagnosticó con mayor frecuencia la malformación genital (63%) (gráfico 3)
En la adolescencia media y tardía los diagnósticos fueron: condilomas genitales (38%), Bartolinitis (20%), vulvitis (8%), herpes genital (8%), ninfas aliformes (8%), pólipo himeneal (2%), tabique vaginal (2%), Sindrome de Wonderlich (2%), Tumor vulvar (2%), Sindrome de Rokitansky (2%), foliculitis perineal (2%), nevus (2%), traumatismo vulvar (2%) y quiste paruretral (2%).
Los tratamientos en su mayoría fueron médicos (79%) como estrogenoterapia local en los casos de coalescencia de labios menores, antiinflamatorios, medidas higienico-dietéticas, óvulos en los casos inflamatorios e infecciosos, topicación con ácido tricloroacético para los condilomas, estudio laboratorial completo y seguimiento estricto en los casos de abuso sexual y enfermedades de transmisión sexual. El tratamiento quirúrgico (21%) se limitó a las malformaciones genitales, traumatismos y tumores, principalmente.
Todas las patologías presentaron evolución favorable luego del tratamiento, no registrándose complicaciones.
DISCUSION
En el presente estudio se observó una variedad de patologías vulvares, muchas de ellas relacionadas con las distintas etapas de la vida. La mayoría de las pacientes perteneció al grupo etario de la primera y segunda infancia y acudieron a la consulta en compañía de uno de los progenitores. Esto es importante para investigar el entorno social de las pacientes.3
Los motivos de consulta más frecuentes en la primera y segunda infancia fueron la falta de apertura vaginal, sangrado vaginal premenárquico, dolor e irritación vulvar, todas como consecuencia del hipoestrogenismo característico con adelgazamiento de la mucosa vaginal que lo hace más susceptible a las lesiones o traumatismos. El sangrado genital premenárquico se atribuyó principalmente a las vulvitis por la predisposición de la mucosa vaginal a éste tipo de lesiones. Se debe buscar signos de abuso sexual o cuerpos extraños como desencadenantes de éstas lesiones. 4,6, 7
Las vulvitis inespecíficas también se observaron debido a los cambios del clima, la utilización del pañal, uso de jabones, ropas inadecuadas.4,5
En cuanto a los tumores interlabiales, los casos encontrados fueron prolapso uretral, pólipo himeneal, himen procidente y quiste parauretral que se caracterizan por dolor a nivel vulvar, protrusión de un tumor durante un esfuerzo, en general de coloración azulada.4,15,16
En todos los casos el tratamiento fue expectante, con regresión de las patologías. Se recomienda tratamiento quirúrgico en casos de alguna complicación como necrosis.20,24
Las malformaciones genitales como himen imperforado, tabique vaginal, síndrome de Wonderlich y Rokitansky, entre otros, se observaron con mayor frecuencia en la adolescencia temprana, manifestándose con dolor abdominal y vulvar debido al hematocolpos y hematometra que producen. El inicio de la menarca pone en evidencia estas patologías, requiriendo tratamiento de urgencia en la mayoría de los casos. Es importante realizar el estudio completo de la anatomía genital en este tipo de pacientes para descartar patologías asociadas.20,21
Coincidiendo con la literatura y el inicio precoz de las relaciones sexuales, las enfermedades de transmisión sexual como los condilomas genitales, herpes genital, vulvitis y bartolinitis, se observaron en la adolescencia media y tardía. En la minoría de los casos se diagnosticó en la infancia por sospecha de abuso sexual infantil.21
Es importante investigar enfermedades sistémicas en muchas pacientes sin limitarnos sólo al examen genital. En un solo caso se diagnóstico enfermedad de Crohn por la presencia de fístulas perianales. 26,27
La mayoría de las pacientes fueron seguidas en el tratamiento de las diferentes patologías con buena evolución, sin complicaciones.
CONCLUSIONES
En Ginecología infanto juvenil, la edad es un factor importante que determina el tipo y frecuencia de las patologías vulvares.
El motivo de consulta y los síntomas presentes son parámetros fundamentales para guiar el diagnóstico, acompañados de una buena investigación sobre los antecedentes de la paciente y su entorno social.
Las patologías inherentes al hipoestrogenismo, las malformaciones genitales y tumores interlabiales son más frecuentes en la infancia y adolescencia temprana. Las infecciones o tumores debidos a enfermedades de transmisión sexual son característicos en la adolescencia media y tardía.
El tratamiento en la mayoría de los casos es médico con seguimiento posterior, los procedimientos quirúrgicos se reservan para las malformaciones, traumatismos sangrantes o necrosis tisular.
El conocimiento de cada una de las afecciones proporcionará al médico una guía adecuada para el tratamiento correcto y mejorar la calidad de vida de las pacientes.
CONFLICTO DE INTERÉS
La autora declara no existir conflicto de interés.
REFERENCIAS BIBLIOGRAFICAS
1. Lugones Botell M. La consulta infanto juvenil en función de la educación sexual. Rev Cubana Med Gen Integr 1999; 15(2)184-90. [ Links ]
2. Ibarra CH. Ginecología. EFACIM. Paraguay 2005; 9:190-192. [ Links ]
3. Acosta A. Ginecología y Obstetricia. EFACIM. Paraguay 2004; 3: 91-93. [ Links ]
4. Sociedad Argentina de Ginecología Infanto Juvenil. Manual de Ginecología Infanto Juvenil. Editorial Ascune Hnos. Buenos Aires Argentina. Noviembre 1994. [ Links ]
5. Atención Integral de adolescentes y jóvenes. Sociedad Argentina de Pediatría.1990. [ Links ]
6. Shen J. Medicina del Adolescente. Editorial Manual Moderno de México. [ Links ]
7. Mac Kenzie RG. Testbook of Adolescent Medicine. Mc Anarney ER, Kreipe RE. 1992 [ Links ]
8. Gardner JJ. Comparision of the vaginal flora in sexually abused and non-abused girls. J Pediatr 1992; 120: 872. [ Links ]
9. Zeiguer NJ. Vulvovaginitis in Argentinin Children: Evaluation of Determinant Pathogens. Adolesc and Pediat Ginecol 1993; 6: 25. [ Links ]
10. Pierce AM. Vulvovaginitis: Cause and management. Arch Dis Child 1992; 67:509. [ Links ]
11. Emans SJ, Laufer M, Goldstein D. Ginecología en Pediatría y la Adolescente. Cuarta Edición. McGraw-Hill Interamericana. Mexico. 2000; 2:45-46. [ Links ]
12. Pokorny S. Acute genital injury in the prepuberal girl. Am J Obstet Gynecol 1992; 166:1461. [ Links ]
13. Hostetler BR. Capillary hemangiomas of the vulva mistaken for sexual abuse. J Pediatric Adolesc Gynecol 1994;7:44. [ Links ]
14. Mc Kay M. Vulvar vestibulitis and vestibular papillomatosis report of the ISSVD committee on vulvodynia. J Reprod Med 1991;36:413. [ Links ]
15. Zeiguer NJ. Hemorragia Genital en la infancia. Obstetricia y Ginecologías Latinoamericanas. 1991 Vol 4-6. 161-170. [ Links ]
16.Muram D. Vulvar ulceration n girls with myelocytic leukemia. South Med J 1993;86:293. [ Links ]
17. Flood JM, Sarafian SK, Bolan GA, Lammel C, Engelman J, Greenblatt RM et al. Multistrain outbreak of chancroid in San Francisco, 1989-1991. J Infect Dis 1993;176:1106. [ Links ]
18. CDC 1993 Sexually Transmited Disease. Treatment Guidelines. MMWR 1993;42:1. [ Links ]
19. Schmid GP, Sanders LL Jr, Blount JH, Alexander ER. Chancoid in the United States: reestablishment of an old disease. JAMA 1987; 258: 3265. [ Links ]
20. Nussbaum AR, Lebowitz RL. Intelabial masses in little girls: review and imaging recommendations. AJR Am J Roentgenol. 1983 Jul;141(1):65-71. [ Links ]
21. Amman AJ. Behcet síndrome. J Pediatr 1985;107:41. [ Links ]
22. Hotetler BR. Sharp penetrating injury to the hymen. J Pediatric Adolesc Gynecol 1992;7:94. [ Links ]
23. Bayatpour M. Neonatal genital prolapse. Pediatrics 1993;91:854. [ Links ]
24. Griebel ML. Hypertrophy of clitoral hood: presenting sign of neurofibromatosis in femae child. Urology 1991; 7:337. [ Links ]
25. Micks M. Conservative Surgery Plus Adjuvant Therapy for Vulvovaginal Rahbdomyosarcoma, Diethylstilbestrol Clear cell Adenocarcinoma of The Vagina and Unlateral Germ Cell Tumors of the Ovary. Pediatric an Adolescent Gunecology. 1992; 1(19): 219-228. [ Links ]
26. Nonomura K, Kanno T. A case of neurofibromatosis associated with litoral enlargement and hypertension. J Pediatric Surg 992;27:110. [ Links ]
27. McKay M. Vulvitis and vulvovaginitia: cutaneous consideration. Am J Obstet Gynecol 1991;165:1176. [ Links ]
28. Marren P, Wojnarowska F, Venning V, Wilson C, Nayar M. Vulvar involvement and autoinmune bullous diseases. J Reprod Med 1993;38:101. [ Links ]
29. Grumbach MM. Disorders of sex differentiaton. In: Williams test book of Endocrnology. Ed. Vilson JD, Foster DW. 1992, 853. [ Links ]
30. Goodfellow P. The Genetics and biochemistry of sex determination. Ped Res. 1993;33:51-52. [ Links ]
31. Calandra D. Enfermedades de la Vulva. Ed Panamericana 1990. Cap 3: 32-65. [ Links ]
32. Pelizzari M, Lucino S, Nañez M, Ruiz Orrico G, Mothe G, Oulton C. Duplicación uterovaginal total con hematocolpos. Medicina (B Aires). 1993;53(5):431-4. [ Links ]
33. Berkowitz CD. Labial fusión in prepubescent girls: a marker of sexual abuse? Am J Obstet Gynecol 1987;56:16. [ Links ]
34. McCann J, Voris J, Simon M. Labial adhesions and posterior fourchette injuries in childhood sexual abuse. Am J Dis Child 1988; 142:659. [ Links ]
35. Silber TJ. Recurrent genital ulcer in an adolescent as a manifestation of Behcet disease. J Adolesc Health Care 1988;9:31. [ Links ]
36. Emans SJ, Laufer M, Goldstein D. Ginecología en Pediatría y la Adolescente. Cuarta Edición. McGraw-Hill Interamericana. Mexico. 2000; 88:238-239. [ Links ]
*Correo electrónico: nadirdelgado@live.com