INTRODUCCIÓN
La Enfermedad meningocóccica invasora (EMI), causada por la bacteria Neisseria meningitidis (Nm), es una infección severa, que se manifiesta principalmente como meningitis y sepsis o ambas, potencialmente fatal, de rápida evolución1,2. Pese al diagnóstico y tratamiento adecuados, puede conducir a la muerte, por lo que se la considera una emergencia infectológica2,3.
La tasa de letalidad es variable reportándose desde un 10-15%, elevándose hasta un 25% en adolescentes3. La Organización Mundial de la Salud (OMS) estima que se producen anualmente 1,2 millones de casos de enfermedad invasiva y 135.000 muertes4. Además de la significante mortalidad que conlleva la enfermedad meningocóccica, la morbilidad no es despreciable. Diferentes tipos de secuelas (sordera, trastornos neurológicos y circulatorios conriesgo de amputación de extremidades) se presentan entre el 11% y 19% de los sobrevivientes, con gran impacto psicológico en los enfermos y familiares3.
En nuestro país, donde la vigilancia es pasiva y el subregistro importante, es escasa la información disponible en cuanto a la epidemiología de la enfermedad meningocóccica. La presente investigación tiene como objetivo caracterizar epidemiológica y clínicamente a la EMI en el Instituto de Medicina Tropical, centro de referencia a nivel nacional para patologías infectocontagiosas, y evaluar los serogrupos circulantes, posible variación temporal y relación con la evolución de los pacientes. Un objetivo adicional fue identificar posibles factores clínicos y laboratoriales al ingreso de estos pacientes que pronostiquen la evolución de los mismos. Este estudio es una continuación de lo ya publicado por este mismo equipo de investigación sobre la epidemiología previamente5, con la ampliación en años y población objetivo.
Estos datos podrán ser de utilidad para futuras estrategias nacionales de vacunación frente al meningococo, y evaluar la necesidad o no de introducción de la vacuna meningocóccica dentro del calendario vacunal a nivel país, como ya lo han adoptado otros países de Latinoamérica.
MATERIALES Y MÉTODOS
Diseño y población de estudio. Estudio descriptivo, observacional y retrospectivo basado en la revisión de historias clínicas de los pacientes ingresados en el Instituto de Medicina Tropical con aislamiento o detección de Neisseria meningitidis en sangre, LCR u otro fluido estéril, en el periodo entre enero de 2005 a mayo de 2018. Fueron excluidos pacientes con sospecha clínica de enfermedad meningocóccica invasora no confirmada por aislamiento o detección del microorganismo en fluidos estériles así como casos con fichas clínicas con datos incompletos o fichas clínicas no disponibles.
Definiciones. Para el presente estudio, se definió como Enfermedad meningocóccica invasora (EMI) al cuadro clínico de meningitis o sepsis con aislamiento o detección de Neisseria meningitidis en sangre, LCR u otro fluido estéril. La presencia de meningitis se definió como el cuadro clínico de infección del sistema nervioso central con aislamiento o detección de Neisseria meningitidis en LCR. En caso de cuadro clínico de sepsis con aislamiento o detección de Neisseria meningitidis en sangre, sin aislamiento en LCR se consideró como meningococcemia. La presencia de cuadro clínico de sepsis con aislamiento o detección de Neisseria meningitidis en sangre y en LCR se consideró como meningococcemia con meningitis.
Recolección de datos. Se revisaron todas los expedientes clínicos de pacientes con diagnóstico de egreso de EMI, en quienes se haya obtenido aislamiento de Neisseria meningitidis en sangre, LCR u otros fluidos estériles. Así también, se incluyeron pacientes que aunque no presentaron como diagnóstico de egreso enfermedad meningocóccica invasora la búsqueda activa en el laboratorio demostró la positividad para meningococo (sea por aislamiento o por método molecular) de muestras remitidas al Laboratorio Central de Salud Pública en dicho periodo. El Laboratorio Central proporcionó los datos confirmatorios de los aislamientos, así como el serogrupo correspondiente de las muestras estudiadas.
Se analizaron las características demográficas, clínicas y laboratoriales de los casos así como la evolución de los mismos. Los datos fueron consignados en una planilla electrónica (Excel) para su posterior análisis.
Análisis estadístico. Los datos fueron analizados utilizando el paquete estadístico Epi-Info versión 7.2.1.0. Como el estudio es descriptivo se utilizó estadística descriptiva para analizar los datos. Para el análisis de potenciales factores asociados se consideró como variables independientes el sexo, edad, días de hospitalización, características clínicas, laboratoriales, y serogrupos, y como variables dependiente el óbito. Las contrastación se realizaron utilizaron utilizando la t de Student para el contraste de variables ordinales y la chi cuadrada para el contraste de proporciones.. Se determinó el riesgo relativo (RR) con IC del 95% de las variables que resultaron significantes. Se consideró como estadísticamente significante una p<0,05.
Consideraciones éticas. Dado que el estudio no implicó ninguna intervención en los pacientes, no se requirió consentimiento informado. Sin embargo, se mantuvo en todo momento bajo anonimato la identidad de los pacientes implicados en el trabajo. El estudio fue aprobado por el comité de ética de la institución.
RESULTADOS
Durante el periodo estudiado se registraron 44 casos de enfermedad meningocóccica invasora (EMI). Teniendo en cuenta que 32.090 pacientes fueron internados en el Instituto de Medicina Tropical durante el mismo periodo de tiempo, la incidencia de EMI estimada fue de 13,7 casos por 10.000 hospitalizados. En promedio, se registraron 3 ± 2 casos por año, con un llamativo ascenso de casos los últimos 3 años, superando el pico de casos del 2007 (Figura 1).
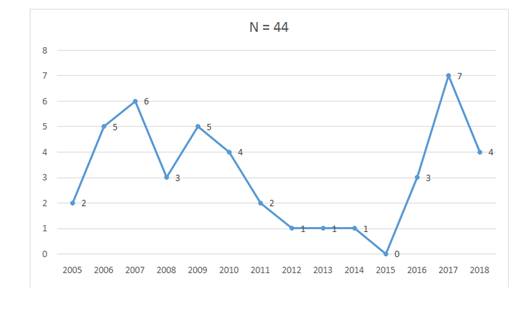
Figura 1. Distribución de casos por año de Enfermedad meningocóccica invasora en el IMT. Periodo 2005-2018.
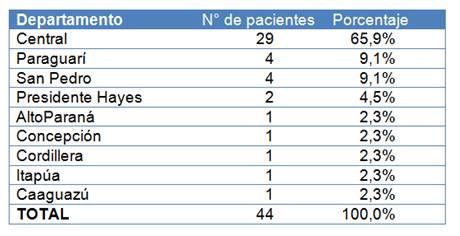
El 84% (37 pacientes) correspondieron a población pediátrica (≤20 años) y 16% (7 pacientes) a población adulta, arrojando un promedio de edad de 14,7 ± 14,2 años con un rango de 2 meses a 57 años (Tabla 1).Un 36,4% (16 pacientes) correspondieron al grupo etario de menores de 5 años y 15,9% (7 pacientes) fueron menores de 1 año. La distribución por sexos fue similar entre ambos sexos (22 pacientes de sexo femenino y 22 pacientes del sexo opuesto. La mayoría de los pacientes provinieron del departamento Central (29 pacientes, 65%), siendo Paraguarí y San Pedro los siguientes departamentos de procedencia mayoritaria, con un 9,1% cada uno (Tabla 2).
Tabla 1. Distribución de casos de Enfermedad meningocóccica invasora por rango etario en el IMT. Periodo 2005-2018
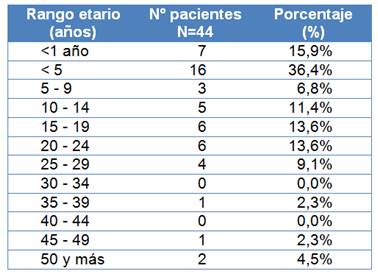
Tabla 2. Distribución de casos de Enfermedad meningocóccica invasora por Departamento de procedencia.IMT. Periodo 2005 - 2018
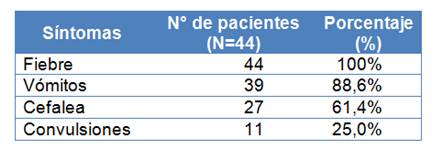
En promedio, los pacientes fueron hospitalizados a los 2,4 ± 2,5 días (58 ± 62hs) del inicio del cuadro (límites de 1 a 15 días; 12 a 360 hs.).Trece pacientes (29.5%) recibieron antibioticoterapia previa al ingreso. Veintiséis pacientes (59.1%) fueron casos de meningitis y 18 pacientes (40,9%) presentaron meningococcemia. De estos últimos, 12 pacientes (27,3%) presentaron meningitis concomitante. En total, 38 pacientes presentaron afectación meníngea (86,4%). Al analizar las características clínicas se constató el antecedente o presencia de fiebre en todos los casos. Vómitos y cefalea estuvieron presentes en 39 pacientes (88,6%) y27 pacientes (61,4%) respectivamente y 11 pacientes (25%) ingresaron o presentaron en el curso de la enfermedad (25%) (Tabla 3).
Tabla 3. Síntomas principales al ingreso en pacientes con enfermedad meningocóccica invasora.IMT. Periodo 2005 - 2018.
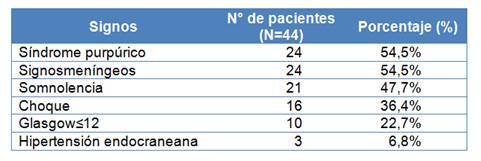
Veinticuatro pacientes (51.4%) presentaron síndrome purpúrico. Se constató la presencia signos meníngeos en 24 casos (51,4%), somnolencia en 21 pacientes (47,7%) y signos de choque en 16 casos (36,4%)(Tabla 4).Un 29,5% de los pacientes (n=13) recibieron tratamiento antibiótico previo. La fiebre tuvo una duración de 2 ± 2 días durante la internación y la estancia hospitalaria en promedio fue10,7 ± 7 días.
En cuanto a datos laboratoriales, los pacientes presentaron al ingreso un recuento promedio de glóbulos blancos en sangre de 16961± 9556 mm3, una Hb de 11,4 ± 2,5 gr/dl y plaquetas de 246000 ± 122632 mm3. El 47,7% de los pacientes presentó al ingreso leucocitosis ≥ 15000/mm3 y 4 pacientes (9%) presentaron leucopenia <5000/mm3. Se observó Hb< 9 g/dL en el 18% de los pacientes de la serie y un 27% presentaron plaquetopenia<150000/mm3 al ingreso.
Tabla 4. Signos predominantes al ingreso en pacientes con enfermedad meningocóccica invasora. IMT. Periodo 2005 - 2018.
De los 44 casos, 4 pacientes (9%) tuvieron compromiso pulmonar (neumonía), observándose la presencia de endocarditis, artritis y pansinusitis en un caso cada uno.
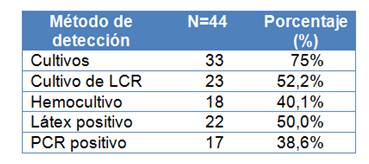
La detección de Neisseria meningitidis fue realizada en un 75% por cultivo. Se obtuvo aislamiento del germen en LCR en 23 pacientes (52,3%) y en hemocultivo en 18 pacientes (40,1%).Las pruebas de látex en LCR arrojaron positividad en 22 pacientes (50%). Se obtuvo aislamiento por métodos moleculares (PCR) en 17 pacientes (Tabla 5).
Tabla 5. Detección de Neisseria meningitidis en pacientes con enfermedad meningocóccica invasora. IMT. Periodo 2005-2018.
En cuanto a la distribución por serogrupos, el serogrupo B fue el predominante (50%), seguido por el serogrupo C (29,5%) y del serogrupo W135 (11,4%). Un aislamiento correspondió al serogrupo Y. En 3 casos no se consiguió determinar el serogrupo. (Figuras 2 y 3) Al discriminar por años, se puede evidenciar que el serogrupo B, presentó un claro descenso en los últimos 4 años, siendo reemplazado con un aumento llamativo de casos de serogrupo C y del W135. En este sentido, de los 11 casos observados en 2017 y 2018, 8 (73%) fueron casos de serogrupo C y 3 (27%) fueron del serogrupo W135, sin detección de casos por serogrupo B.
El 43,2% de los pacientes (n=19) requirieron ingreso a UCI y el 29,5% (n=13) requirieron asistencia respiratoria mecánica. La mortalidad global de la serie fue de 20,5% (9 pacientes) siendo mayor en el grupo con meningococcemia (33,3% vs 11,5%) aunque con una diferencia no estadísticamente significativa probablemente debido al tamaño de la muestra (p=0,16). Hubo una tendencia a mayor mortalidad en la población pediátrica (30,7% vs 5,5%) (p=0,09). (Tabla 6). De los 9 pacientes que fallecieron, 7 (78%) evolucionaron al óbito en las primeras24 hs del ingreso.
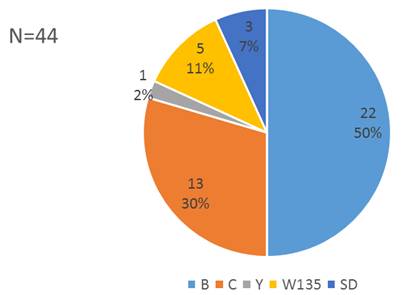
Figura 2. Distribución por serogrupos de N. meningitidis en pacientes con enfermedad meningocóccica invasora. IMT. Periodo 2005-2018.
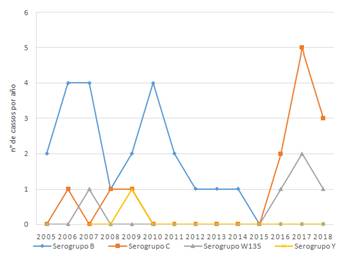
Figura 3. Distribución por serogrupos de N. meningitidis por año en pacientes con enfermedad meningocóccica invasora. IMT. Periodo 2005-2018
Tabla 6. Factores de riesgo probables de mortalidad en pacientes con Enfermedad meningocóccica invasora.IMT.2005-2018

* Significancia estadística.
Entre los variables analizadas referente a mortalidad, la clínica de choque al ingreso y el ingreso a UCI se asociaron sigificativamente a mayor mortalidad (p<0,01) (tabla 6).En cuanto a datos laboratoriales, la leucocitosis ≥ 15000 leucocitos/mm3 (p=0,03), la leucopenia < 5000 leucocitos/mm3 (p<0,01), la plaquetopenia < 150000 plaquetas/mm3 (=0,01) y la presencia de <100 leucocitos/campo en LCR también se asociaron a mayor mortalidad (p=0,02). No se encontró asociación entre algún serogrupo específico con mortalidad.
De los sobrevivientes, la mayoría presentó una evolución favorable sin secuelas (34 pacientes; 77,5%).Sólo 1 paciente (2,3%) presentó hidrocefalia como secuela. Ningún paciente de nuestra serie presentó otras complicaciones neurológicas ni amputaciones de miembros.
DISCUSIÓN Y CONCLUSIÓN
Neisseria meningitidis es una de las principales causas de meningitis y sepsis en todo el mundo1,2. La EMI es una enfermedad grave y con alto riesgo de secuelas irreversibles, principalmente neurológicas y es reconocida por la Organización Mundial de la Salud(OMS) como un problema significativo de salud pública en muchos países del mundo.
La incidencia de EMI en los distintos países y la prevalencia de los distintos serogrupos, varía considerablemente en el tiempo, así como según la edad y ubicación geográfica de los casos. En el presente estudio, la incidencia obtenida, de 3 casos en promedio por año, refleja un patrón de endemicidad estable de nuestro país, teniendo en cuenta que el Instituto de Medicina Tropical brinda atención a aproximadamente el 30 % de los casos a nivel nacional6, sugiriendo esto además de la representatividad de los datos del presente trabajo. Sin embargo, se ha observado un aumento en el número de casos en los últimos 3 años, lo que coincide con el comportamiento a nivel nacional, que, de registrar tasas menores a 0,3 casos por 100.000 habitantes, en el 2017 presentó una tasa de 0,42 casos/100.000 habitantes7. La incidencia de 13,7 casos/10.000 hospitalizados duplica a lo publicado por Gentile y cols. (5,1/10.000 hospitalizados)8, con la salvedad que nuestra casuística abarca a población tanto adulta como pediátrica, lo que enfatiza la importancia de este tipo de estudios para poder tener un panorama siempre actualizado de la situación epidemiológica de la enfermedad meningocóccica invasora a nivel país.
El promedio de edad de los pacientes de 14,7 años es ligeramente menor a lo reportado por otros autores, como Piscopoycols9. El mayor predominio de casos en la población pediátrica, y en ella, en el grupo etario menor de 5 años coincide con la epidemiología a nivel mundial, y Latinoamérica10-16 así como la distribución igualitaria de sexos. Kaplan y cols17 por ejemplo, en su casuística de 2001 a 2005 de Estados Unidos hallaron que 66% de los pacientes fueron <5 años, siendo 25% <1 año y 60% varones. Gentile y cols8 en Argentina en su casuística de enfermedad meningocóccica reportaron que el 48% de los casos pediátricos se observaron en menores de 1 año, con un 57% de varones. Por el contrario, Sadarangani y cols18 en Canadá, del 2002 a 2011, de 868 casos hallaron ligero predominio de adultos (52% de todos los casos) y McNeil y cols19 en Estados Unidos en su experiencia entre 2006 a 2012 encontraron sólo un 30% de casos en población pediátrica. Esto último pudiera deberse al pico de incidencia descrito en los países desarrollados en la adolescencia.
El promedio de tiempo desde el inicio de síntomas hasta la hospitalización, fue de 2,4días (58 hs), similar a lo reportado por Gentile y cols. (2,1 días)8 y la mediana de 42 horas, mayor a lo reportado por países desarrollados17. Esta situación se dio, aún siendo nuestra población mayoritariamente proveniente del área del Gran Asunción (que incluye la capital Asunción y las ciudades vecinas), reflejando nuestra condición de país en vías de desarrollo, que aún presenta déficits en cuanto a la consulta temprana y oportuna y al acceso a los servicios de salud.
El promedio de duración de la fiebre desde el ingreso fue de 2 ± 2 días, similar a lo referido por Kaplan y cols.17. Al 5to.día de internación, el 75% de los pacientes presentó apirexia, porcentaje algo menor a lo publicado por estos últimos investigadores.
La forma de presentación mayoritaria como meningitis (86% de los casos y 27% acompañada de meningococcemia) y 14% como meningococcemia, refleja la distribución reportada por la literatura (16, 20) así como de varias publicaciones, incluyendo la experiencia Argentina de Gentile y cols8. Cuatro pacientes (9%) presentaron neumonía concomitante, similar a lo descrito por otras series2,21.
La tasa de letalidad obtenida en nuestra serie ha sido del 20,5%. La mortalidad ha sido mayor en los casos de meningococcemia, lo cual condice con lo expresado en la literatura y varias series de casos22,23. Sin embargo, la letalidad observada es bastante elevada con respecto al promedio de 10% de otras series, tanto a nivel mundial como de Latinoamérica y expresa la severidad de la enfermedad meningocóccica invasora en nuestro país. Mortalidades menores se reportan en otras series. Así, Sadarangani y cols. en Canadá reportanuna letalidad del 8,4%18, Mac Niel en Estados Unidos del 14,9%19, Kaplan y cols. también en Estados Unidos del 8%17. En Latinoamérica las letalidades informadas han sido del 10% por Gentile y cols. en Argentina8. Sin embargo, Moreno y cols24 reportaron una tasa de letalidad del 31,7% en Chile en el 2012, pero asociado a enfermedad meningocóccica por serogrupo W135. Así también Piscopo y cols9 hallaron una tasa de mortalidad similar a la nuestra de 21,4% en una serie de 4 años en Malta. La elevada tasa de letalidad observada en nuestra serie podría relacionarse con la consulta tardía como también al hecho de ser nuestra institución un centro de referencia con unidad de cuidados intensivos por lo que la población de estudio puede no reflejar la de un hospital general. No se encontró asociación de mayor mortalidad con algún grupo etario, a diferencia de lo hallado por Kaplan y cols17 por ejemplo, quienes constataron mayor mortalidad en el grupo etario de ≥11 años. Un 29,5% de nuestros pacientes recibieron antibioticoterapia previa, similar a otras series, sin asociación a mortalidad25,26.
En cuanto a la clínica de presentación, la mortalidad se vio asociada con la presencia de choque, coincidiendo con lo reportado en otras series como las de Sadarangani18, Piscopo9, Gentile8. El requerimiento de ARM en 29,5% de los pacientes es similar a lo publicado por Kaplan y cols17. En nuestra serie la leucopenia (recuento de <5000/mm3 leucocitos sanguíneos) se asoció a mayor mortalidad, similar a lo publicado por Donoso y cols27. No se encontró asociación de mortalidad con serogrupos, similar a lo hallado por Kaplan y cols17.
Se estudiaron varios factores como predictores de severidad y mortalidad en esta patología. Entre los factores asociados a mortalidad se encontraron la presencia al ingreso de choque e ingreso a UCI, hallazgos reportados también en otras series9,22,28. Entre las características laboratoriales, la leucocitosis >15000 leucocitos/mm3, la leucopenia <5000/mm3, la plaquetopenia <150000 plaquetas/mm3 y el LCR con <100 leucocitos también fueron asociados a mayor mortalidad. Algunos estudios mencionan también a la neutropenia como predictores de enfermedad meningocóccica severa9.
Cuando se considera globalmente todos los años de la serie, se constata que la mayoría de casos en el periodo de estudio fueron causados por el serogrupo B (50%). Y esto se corresponde con los datos reportados a nivel país y Latinoamérica en los últimos 10 años. Sin embargo en los últimos 2 años, el 73%de los casos aislados de N. meningitidis, correspondieron al serogrupo C, y 27% al serogrupo W135. Esta tendencia difiere con los datos presentados por este mismo equipo de investigación en población pediátrica en el periodo 1998-201310, donde el serogrupo B se mostró hegemónico en los últimos 5 años. Esto también coincide con los datos de la Dirección de Vigilancia del Ministerio de Salud de nuestro país, que muestra un aumento de estos serogrupos, sobre todo en el último año7. Gauto y cols14 también publicaron una serie de casos pediátricos de nuestro país, donde del 2012 al 2014 se registraron 8 casos, 3 de ellos de serogrupo W135 y 2 de serogrupo C.
El presente trabajo posee la limitante de su carácter retrospectivo; estudios prospectivos pueden permitir mejorar la calidad de información, con mayor exactitud de datos. Asimismo, estudios multicéntricos con un número de muestra mayor podrán brindar un mejor panorama nacional.
La vigilancia de la enfermedad meningocóccica es esencial para monitorear y evaluar los cambios en la incidencia de la enfermedad, para comprender la carga de la enfermedad meningocóccica y para informar las actividades de prevención de enfermedades meningocóccicas y las discusiones sobre políticas de vacunas. Los resultados de nuestro estudio obligan a evaluar la pertinencia de la introducción de la vacuna tetravalente conjugada al calendario nacional. Esto sólo podrá decidirse a la luz del conocimiento de la incidencia y de los serogrupos predominantes.














