INTRODUCCION
Se reconoce a la oftalmopatía tiroidea (OT) como una condición inflamatoria de los tejidos orbitarios relacionado a patologías tiroideas autoinmunes que origina la expansión y cicatrización de la grasa orbitaria, de los músculos perioculares y de las glándulas lagrimales. Estimativamente, se presenta cerca del 25% de las personas con hipertiroidismo autoinmune -enfermedad de Graves Basedow (EGB), no obstante, también puede manifestarse en pacientes con hipotiroidismo autoinmune 1,2. Con respecto a los factores de riesgo asociados al desarrollo de OT, el sexo femenino tiene cinco veces más riesgo de desarrollar dicha complicación, lo cual refleja mayor prevalencia en la población femenina de la EGB. Por otro lado, los hombres, principalmente mayores de 60 años, son más vulnerables a desarrollar formas severas o moderadas 3,4. Los niveles de anticuerpos contra el receptor de la TSH (TRAb) se asocian directamente con la actividad clínica de la enfermedad, lo que ratifica un indicador importante de estos anticuerpos, en la patogenia de la oftalmopatía tiroidea 5. El tabaquismo está relacionado significativamente con el riesgo de desarrollo y progresión de la oftalmopatía tiroidea. Por otro lado, el inicio de la patología en edad avanzada, la presencia del hipertiroidismo, las oscilaciones de la funcionalidad tiroidea y el iodo radiactivo utilizado en el contexto de tratamiento de la enfermedad de Graves son otros constituyentes de riesgo justificados para el desarrollo de la oftalmopatía tiroidea 6,7.
Tras la realización del diagnóstico correcto, es necesaria la evaluación de la actividad clínica de la enfermedad, la gravedad y la presencia de manifestaciones que amenazan la visión. Para ello, el Grupo Europeo de Oftalmopatía de Graves (EUGOGO), en el año 2016, ha introducido una puntuación para la actividad clínica (CAS) y la gravedad (Puntuación de gravedad clínica (CSS) 8.
La actividad clínica constituye una medida cuantitativa del grado de inflamación de la órbita por lo cual representa un importante predictor de respuesta a terapias antiinflamatorias. La escala concede un punto por cada uno de los sucesivos criterios: dolor retrobulbar espontáneo, dolor al intentar mirar hacia arriba o hacia abajo, enrojecimiento de los párpados, enrojecimiento de la conjuntiva, hinchazón de la carúncula, hinchazón de los párpados e hinchazón de la conjuntiva. Con una puntuación de CAS <3 se asume que la enfermedad se encuentra inactiva, mientras que una puntuación ≥3 representa una oftalmopatía activa. La gravedad de la patología se encuentra calificada por categorías de leve, moderada a severa, y amenazante para la vista, basado en la presencia y grado de retracción palpebral, afectación de tejidos blandos, proptosis, diplopía, exposición corneal y compromiso del nervio óptico 9,10.
Entre las formas de gravedad de la oftalmopatía tiroidea, la leve es la más frecuente y abarca alrededor del 75% del grupo afecto. La misma se reconoce por características mínimas o ausentes en los factores de gravedad y la falta de signos de afección de la córnea o del nervio óptico. El cuadro de la enfermedad moderada severa implica un aumento de compromiso de tejidos blandos con al menos un parámetro de gravedad, a excepción de complicaciones que sitúen en peligro la vista. En cuanto a la oftalmopatía muy severa, o que amenaza la vista, circunscribe cualquier paciente con neuropatía óptica distiroidea, rotura corneal o evidencia de subluxación del globo ocular. Dicha representación de la patología, ya sea activa o inactiva, demanda evaluación oftalmológica inmediata y consideración de intervención quirúrgica 11,12.
El tratamiento de la oftalmopatía tiroidea leve se centra en medidas locales y selenio. Aquellos pacientes con oftalmopatía activa, moderada a severa adquieren suficientes síntomas y cambios a nivel orbitario que justifica tratamientos inmunosupresores. Como primera línea para el manejo de la oftalmopatía activa, moderada a severa, en las guías del EUGOGO se recomiendan los glucocorticoides por vía intravenosa como tratamiento de primera línea para la oftalmopatía activa moderada a severa 13-15. El esquema usualmente empleado continúa siendo el contrastado por Kahaly et al, el cual consiste en administrar metilprednisolona 0,5 gramos por semana durante 6 semanas, seguido de 0,25 gramos semanales durante 6 semanas, para una dosis acumulativa de 4,5 gramos. Aquellos casos de mayor gravedad, pueden beneficiarse de terapia de altas dosis, de 0,75 g / infusión durante 6 semanas, seguida de 0,5 gramos / infusión durante 6 semanas adicionales (7,5 gramos acumulados) 8.
Se ha corroborado que los glucocorticoides inciden notoriamente en la disminución de la actividad y el número de las células dendríticas presentadoras de antígenos más potentes. Con dicho tratamiento, se confirman mejoras vertiginosas y significativas en los síntomas y signos orbitarios en el 65-70% de los pacientes. En cuanto a los eventos adversos, si se presentan, rara vez son graves, dependen de la dosis y, comúnmente, son reversibles. Asimismo, el tratamiento puede reducir las recidivas de hipertiroidismo después de la interrupción de antitiroideos, efecto más marcado en pacientes jóvenes 16,17.
Como tratamiento de segunda línea, la radioterapia orbitaria es un tratamiento eficaz y afianzado para la oftalmopatía refractaria a los esteroides; se han captado progresos significativos en las últimas décadas referente a las opciones de segunda línea para la oftalmopatía tiroides moderada severa. Los agentes biológicos pueden suministrar un bloqueo eficaz y perdurable de la actividad inflamatoria con una disminución de riesgo de recurrencia y reducción de la necesidad de intervención quirúrgica. Éstos incluyen rituximab, ciclosporina, micofenolato de mofetilo, metotrexato, azatioprina, inmunoglobulinas intravenosas, teprotumumab, tocilizumab e inhibidores del factor de necrosis tumoral α 18-20.
Las características y el tratamiento de los pacientes que se atienden en un centro de referencia pueden ser distintas a las descritas en la literatura, por la selección de pacientes de mayor complejidad. El objetivo de este estudio es: Describir las características clínico-oftalmológicas y la evolución de los pacientes con oftalmopatía tiroidea activa moderada severa tratados con bolos de metilprednisolona que acuden al Hospital Central del Instituto de Previsión Social, lugar donde se cuenta con un equipo multidisciplinario especializado para el manejo de esta patología.
MATERIALES Y MÉTODOS
Estudio observacional, descriptivo y retrospectivo. Se realizó la revisión de fichas clínicas de todos los pacientes con oftalmopatía de Graves activa moderada severa en seguimiento por los servicios de Endocrinología y Oftalmología del Hospital Central del Instituto de Previsión Social de enero de 2018 a setiembre de 2021. Se evaluaron las variables demográficas, hábito tabáquico, niveles de anticuerpos anti-receptor de TSH (TRAb), estado de la función tiroidea pre y post tratamiento con metilprednisolona, actividad y gravedad de la oftalmopatía de Graves previa y posterior al tratamiento con glucocorticoides endovenosos, así como características oftalmológicas pre y post tratamiento. Se excluyeron las fichas incompletas, como las de los pacientes que abandonaron el tratamiento y fichas de pacientes que requirieron intervenciones de segunda línea. La OT fue evaluada y clasificada según actividad y gravedad por un médico oftalmólogo, y posteriormente derivada al Servicio de Endocrinología para el inicio de metilprednisolona basado en las guías EUGOGO 2016. Los datos fueron procesados en Excel 2010 y presentados en gráficos en forma descriptiva utilizando frecuencias, porcentajes, promedios, desvío estándar. El estudio fue aprobado por la jefatura del Servicio de Endocrinología del Hospital Central de Instituto de Previsión Social, así como por el Comité de Ética de la Universidad Católica de Asunción.
RESULTADOS
Se revisaron las fichas de 34 pacientes con OT activa moderada severa que fueron derivados por oftalmólogos especialistas en orbitopatía a nuestro servicio para el inicio de esquema de glucocorticoides endovenosos. Se excluyeron 6 pacientes, 3 por tener fichas incompletas y otras 3 debido a que esos pacientes requirieron tratamiento de segunda línea previo al término del esquema de 12 sesiones.
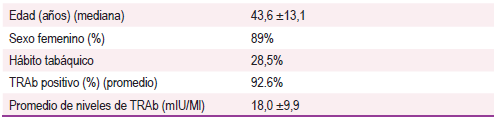
Se incluyeron al estudio 28 pacientes, y se constató un promedio de edad de 43,6 ±13,1 años, el sexo femenino fue predominante (89%) y el hábito tabáquico se halló en 28.5% de los pacientes. El 92.6% presentó TRAb positivo, con un promedio de 18 ±9,9 mIU/Ml (Tabla 1).
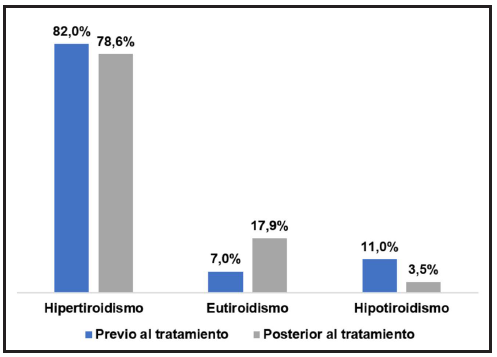
En cuanto a la función tiroidea de la población previo al tratamiento, se constató hipertiroidismo en el 82%, hipotiroidismo en el 11% y eutiroidismo en el 7%; y posterior al tratamiento, se constató hipertiroidismo (subclínico) en el 78,6%, eutiroidismo en el 17,9% e hipotiroidismo en el 3,5% (Figura 1).
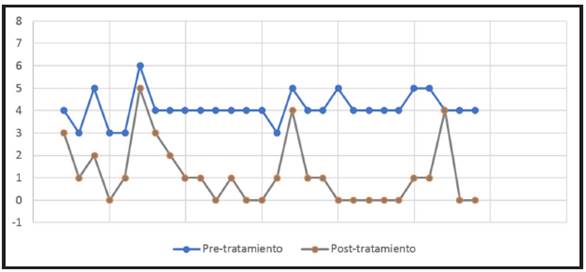
Respecto a la actividad de la oftalmopatía teniendo en cuenta la escala de actividad clínica (CAS) (1 al 7), previo al tratamiento, se constató un promedio de 4,1 ±1,0, es decir una oftalmopatía activa y posterior al mismo 1,2 ±1,4, el cual sugiere una enfermedad inactiva (Figura 2).
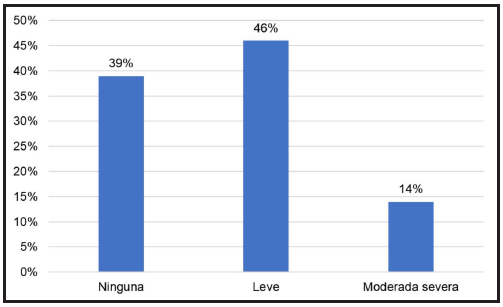
Referente a la gravedad de la oftalmopatía, teniendo en cuenta que la totalidad de los pacientes estudiados contaba previamente con características atribuibles a moderada severa, posterior al tratamiento se constató que el 46% de los pacientes presentó un estado leve y el 39% no mostró signos de gravedad, y persistieron los signos de gravedad moderada severa en el 14% de ellos (Figura 3).
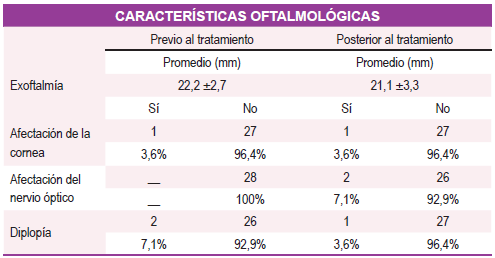
Respecto a las características oftalmológicas previas y posterior al tratamiento, se constató una mejoría de la agudeza visual tras el tratamiento en el 57,1% de la población. El promedio de exoftalmía previo al tratamiento fue de 22,2 ±2,7 mm y posterior al tratamiento 21,1±3,3 mm; se presentó afectación de la córnea previamente y posterior al tratamiento en el 3,6% de los pacientes; antes del inicio del tratamiento, se presentó diplopía en el 7,1% y posterior al tratamiento, en el 3,6%. No se observó afectación del nervio óptico antes del tratamiento, pero si en el 7,1% posterior al tratamiento; llama la atención que una de estas pacientes era fumadora y presentó fluctuación de la función tiroidea durante el curso del tratamiento (Tabla 2).
DISCUSION
Tras el análisis de los datos obtenidos de los 28 pacientes con oftalmopatía tiroidea moderada severa que recibieron tratamiento con metilprednisolona, se halló un promedio de edad de 43,6 ±13,1 años, y el 89,0% correspondían al sexo femenino. Resultados que guardan cierta similitud con la población estudiada por Nicolì et al. 5, donde el promedio de edad fue 48,9±12,6 años y predominaron las mujeres.
En el estudio realizado por Bartalena et al. 3, se menciona que, varios factores de riesgo contribuyen al desarrollo de la oftalmopatía de Graves, sobre un trasfondo genético aún indefinido. Sin embargo, recalcan que el tabaquismo es el más importante de ellos. Tal afirmación, no pudo corroborarse con precisión en el presente estudio, teniendo en cuenta que se confirmó el hábito tabáquico en la población sólo en un 28,5%. Sin embargo, en el estudio realizado por Khong et al 6, se constató que fumar aumentó las probabilidades de oftalmopatía tiroidea en 2,22 para el fumador actual y 2,07 para el exfumador (p < 0,001), en comparación con nunca fumar.
En cuanto a los niveles de anticuerpos contra el receptor de TSH previo al inicio del tratamiento, se constató un promedio de 18±9,9 mIU/Ml; el 92,6% presentaron TRAb positivo y el 7,4% TRAb negativo. Respecto a la actividad de la oftalmopatía teniendo en cuenta la escala de actividad clínica (1 al 7), previo al tratamiento, se constató un promedio de 4 ±1 y posterior al mismo 1 ±1. Resultado similar a lo constatado en el estudio de Pagano Boza et al 11, donde después del tratamiento, se constató que el puntaje de actividad clínica promedio fue 1,1 ± 1,3.
Dichos hallazgos resultan interesantes teniendo en cuenta, en contraste, lo concluido en el estudio de Nicolì et al. 5, donde se afirma que los niveles de TRAb en sujetos con una oftalmopatía de Graves, no tratada de aparición reciente se correlacionan directamente con la actividad clínica de la enfermedad, lo que confirma un posible papel de estos anticuerpos en la patogénesis de la misma; lo cual pudo corroborarse en cierta manera, en la comparación de la actividad clínica tanto antes como después del tratamiento en los pacientes.
Referente a la gravedad de la oftalmopatía posterior al tratamiento, se constató que el 46,4% presentó un estado leve y el 14,3% moderada a severa; el 39,3% de los pacientes no presentó signos de gravedad. Lo cual difiere con lo manifestado en el estudio de Bartalena et al. 3, donde se menciona que las formas moderadas a graves que requieren tratamientos agresivos no superan el 5-6% de todos los casos de oftalmopatía, sin embargo, en la presente población se presentó una mayor incidencia de estado moderado a grave, incluso, posterior al tratamiento, guardando similitud con el estudio realizado por Pagano Boza et al 11, donde el 9,3% de los pacientes con oftalmopatía tenía una enfermedad de moderada a grave.
En el estudio de Dolman 9, se concluyó que una evaluación clínica precisa de la oftalmopatía, incluida la clasificación de la gravedad y la actividad de la enfermedad, es necesaria para el diagnóstico oportuno, el reconocimiento de los casos que pueden desarrollar complicaciones más graves y la planificación del tratamiento adecuado. Ante tal afirmación, se expresa mutuo acuerdo, teniendo en cuenta las características oftalmológicas halladas en los pacientes antes del tratamiento y después del mismo, resaltando que cada paciente, según la función tiroidea recibió un tratamiento específico, presentándose mejoras al término de la terapéutica.
CONCLUSION
El tratamiento con glucocorticoides endovenosos en la oftalmopatía de Graves moderada-severa (esquema EUGOGO 2016) fue muy efectivo, revirtiendo la actividad y consecuentemente ayudando a disminuir la gravedad, en la gran mayoría de nuestros pacientes. Esto podría explicarse porque la oftalmopatía era incipiente y por el alto grado de adherencia de los pacientes en el contexto de un manejo multidisciplinar bien protocolizado. Las características particulares de la población que es derivada a un centro de alta complejidad, así como la exclusión de pacientes con oftalmopatía leve que ocupa el gran porcentaje de los casos pueden explicar la alta frecuencia de oftalmopatía severa. Sin embargo, no podemos dejar de mencionar que debido al tamaño reducido de esta población y su selección limitada a un solo centro asistencial no es posible extrapolar asociaciones, por lo que recomendamos la realización de estudios con el diseño y tamaño de muestra apropiado y considerando otras probables variables de interés respecto al manejo terapéutico de dichos pacientes. De todos modos, consideramos que este estudio podría ser útil como base para futuras investigaciones, así como para comparaciones con el nuevo esquema recomendado por las últimas guías propuesta por EUGOGO en el año 2021.