INTRODUCCION
El Tumor Desmoplásico intraabdominal de células pequeñas y redondas (TDCPR) es un tumor agresivo poco frecuente que surge generalmente en el peritoneo abdominal o pélvico, afecta sobre todo a niños y adultos jóvenes 1. La localización principal del tumor se encuentra en la cavidad peritoneal y casi siempre se presenta en estadios avanzados, con diseminación regional, muchas veces con una amplia afectación de las vísceras serosas y no relacionado a un determinado órgano o sistema 2.
La combinación de quimioterapia, radioterapia y cirugía han demostrado los mejores resultados en varios estudios. El pronóstico del TDCPR es pobre, con una supervivencia total de 15% a los 5 años 3.
El manejo terapéutico de la sarcomatosis peritoneal (SP), así como de la carcinomatosis es la quimioterapia intraperitoneal (QT) y la cirugía citorreductora, estos tratamientos deben combinarse con la selección adecuada de pacientes para poder observar resultados de “alto valor” en la terapia 4.
La asociación del calor a la QT intraperitoneal potencia el efecto terapéutico regional de algunos quimioterápicos y provoca un shock tóxico directo sobre las células tumorales. Esta aplicación combinada de tratamiento regional recibe el nombre de quimiohipertermia peritoneal (HIPEC), del inglés hyperthermic intraperitoneal chemotherapy 5.
Los cuidados paliativos requieren de la participación del equipo multidisciplinario apto para comprender todas las necesidades físicas, psicológicas y espirituales. Las intervenciones de fisioterapia buscan promover un sistema de soporte que ayude a los pacientes a vivir lo más activamente posible, sintiéndose satisfechos en sus actividades 6.
Se presenta el caso clínico de un paciente con diagnóstico de TDCPR sometido a cirugía citorreductora (CCR) y quimioterapia intraperitoneal hipertérmica (HIPEC) internado durante 46 días en Hospital de Clínicas de la Facultad de Ciencias Médicas de la Universidad Nacional de Asunción (UNA), donde recibió tratamiento multidisciplinario. Con relación a la atención kinésica, el paciente recibió un total de 20 sesiones, intervenciones realizadas en la unidad de terapia intensiva, sala de internación post quirúrgica y consultorio externo.
DESCRIPCIÓN DEL CASO
Paciente de sexo masculino de 28 años que ingresó a Urgencias del Hospital de Clínicas de la Facultad de Ciencias Médicas UN remitido por facultativo por tumoración abdominal. Es sometido a cirugía el 23 de julio del 2019, con diagnóstico prequirúrgico de sarcoma desmoplásico, sarcomatosis peritoneal y colección subfrénica derecha.
El procedimiento quirúrgico realizado fue: Laparotomía + Colectomía Total + Resección del íleon terminal + Esplenectomía + Pancreatectomía caudal + Colecistectomía + Resección del recto y cúpula Vesical + peritonectomía amplia + Cierre del muñón rectal + Ileostomía en fosa derecha + Colocación de drenaje en fosa iliaca derecha y lecho suprahepático.
El tratamiento fue la CCR, además de HIPEC, consistiendo esta última en quimioterapia intraperitoneal a altas temperaturas, de 41 a 43°Celsius por 60, 90 a 120 minutos, con el método cerrado. Cabe destacar que esta intervención es la tercera realizada en el Hospital de Clínicas de la Facultad de Ciencias Médicas de la UNA, la primera en el año 2011, la segunda en el 2017 y la tercera en el 2019; datos proveídos del archivo del Hospital, del Departamento de Oncología y Hemato-oncología Pediátrica.
El informe de anatomía patológica fue como diagnóstico de la cavidad abdominal, un Tumor Desmoplásico Intraabdominal de células pequeñas, midiendo el tumor mayor 35 cm y el menor 5 cm.
En el primer día post quirúrgico se diagnosticó hidroneumotórax e ingresó a cirugía para la colocación del tubo de drenaje pleural izquierdo. El manejo kinésico con relación a este diagnóstico se centró en mejorar la ventilación pulmonar dentro de las condiciones que fue posible trabajar teniendo en cuenta la evaluación fisioterapéutica.
Por otra parte, el paciente estuvo 46 días internado, correspondiendo a 16 días en la Unidad de Terapia Intensiva y 30 días en la Primera Cátedra de Clínica Quirúrgica (Sala X), es el único caso del Hospital de Clínicas con el diagnóstico mencionado y tratamiento quirúrgico descripto, que recibió atención de fisioterapia desde su ingreso hasta el alta hospitalaria, continuado su sesión de forma ambulatoria por consultorio externo.
Resumen de la Unidad de Terapia Intensiva (UTI) - 16 días de internación
Posterior a la cirugía, el paciente ingresó a UTI, intubado conectado a ventilación mecánica modalidad asistida controlada. Encontrándose en condiciones para la extubación al tercer día, luego quedó con cánula nasal de Oxígeno a 3 litros por minutos, recibió atención de fisioterapia respiratoria con el objetivo de mejorar la expansión pulmonar y evitar una re-intubación.
En el día 7, el paciente requirió de intubación y conexión a la ventilación mecánica, ante una evaluación quirúrgica requirió del estudio de tomografía con contraste. Posteriormente, tras una peritonitis post operatoria fue sometido a cirugía. En día 11 del post operatorio se procedió a la extubación programada, manteniéndose estable con oxigenoterapia. Las técnicas kinésicas aplicadas acompañaron al destete hasta la extubación exitosa.
En el día 16 de internación fue dado de alta de la UTI, recibiendo un total de 10 sesiones de fisioterapia, los tratamientos kinésicos realizados abarcaron el aspecto respiratorio y a nivel motor, debido a deterioro muscular que presentó tras el tiempo de encamamiento.
Resumen de atención en Sala de Internación, Sala X - 30 días de internación
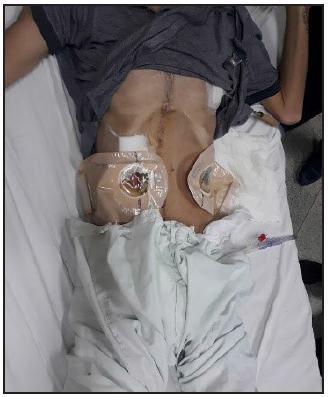
En sala de internación donde estuvo 30 días, se continuó con el tratamiento kinésico, la evaluación de la primera sesión (día 7 de internación en Sala X), el paciente se encontró caquéctico, taquipneico, refiriendo disnea en reposo, presentaba una herida quirúrgica en la región supraparainfraumbilical, bolsa de ileostomía, drenajes quirúrgicos, sonda de alimentación y tubo de drenaje pleural en el lado izquierdo que oscilaba poco con los movimientos respiratorios, presentó además tiraje intercostal (Figura 1).
Evaluación respiratoria: a la inspección, tórax asimétrico a expensa de disminución del hemitórax derecho, presencia de tubo de drenaje pleural lado izquierdo. La frecuencia respiratoria 22 por minuto, saturación de Oxígeno 90%.
A la auscultación: murmullo vesicular abolido en base derecha, roncus difusos en ambos campos pulmonares. En la percusión: matidez en el campo basal derecho. La tos, húmeda productiva, débil, funcional
Cabe resaltar que los hallazgos iniciales en la evaluación respiratoria tuvieron pocos cambios luego del tratamiento de fisioterapia, pues el compromiso anatómico post quirúrgico, así como el cuadro clínico del paciente no permitían cambios importantes. Recién en la 4ta sesión se pudo mejorar el aspecto respiratorio y motor, el paciente se encontraba más colaborador y activo en las terapéuticas.
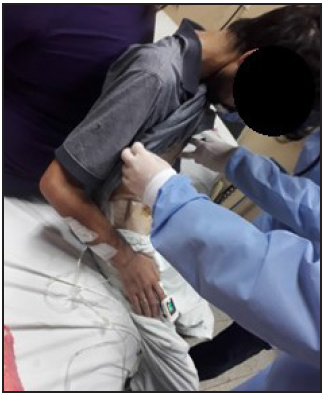
Con relación a la disnea en sedestación progresiva, al borde de la cama, se registró un valor 6/10 según la escala de Borg y IV/IV según la escala de NYHA, presentando cansancio a los 3 minutos. La saturación desciendió a 88%, por tanto, se suspendió la sedestación (Figura 2).
Evaluación motora: valorado el día 7 de internación en sala, correspondiente al día 23 de internación en el Hospital, se observó, hipotrofia muscular importante, astenia generalizada, fuerza muscular general 3 de 5, utilizando la escala de Medical Research Council (MRC) para valorar la debilidad muscular adquirida en UCI presentó un valor 42 de 60 puntos.
La escala de discapacidad de Rankin Modificada obtuvo un valor 4 de 6 (discapacidad moderadamente severa). En la citada evaluación el paciente no realizó la sedestación, solo cambios de decúbito en cama. Los rangos articulares a nivel de miembro inferior se encontraron levemente limitados por el acortamiento muscular, no se observa posiciones viciosas.
Tratamiento fisioterapéutico: se orientó al paciente y su familia, promoviendo su independencia funcional y el confort. Los ejercicios respiratorios mejoraron la ventilación pulmonar y la mecánica respiratoria; a su vez la eliminación de secreciones bronquiales y el reacondicionamiento físico progresivo facilitó la recuperación en las actividades de la vida diaria partiendo desde la sedentación progresiva, hasta lograr la bipedestación con soporte. También se trabajó en la prevención de secuelas de pacientes encamados como las úlceras por presión y el manejo en los traslados utilizando la ortesis de contención de la herida quirúrgica.
En la sesión número 17, correspondiente al día 46 de internación el paciente logró la sedestación sin apoyo e inició la bipedestación con ayuda, manifestó sentirse mejor y con ganas de continuar la fisioterapia luego del alta hospitalaria (Figura 3).
El día posterior al alta inició la rehabilitación en el Servicio de Kinesiología y Fisioterapia del Hospital de Clínicas, tras la séptima sesión logró realizar la marcha sin ayuda aproximadamente 50 metros. Ascendió y descendió escalones, realizó bicicleta estática por 15 minutos.
Manifestó disnea 4/10 luego de los ejercicios recibidos. Se destaca que, en las últimas sesiones, el paciente acudió al Servicio por sus propios medios (conduciendo el vehículo) sin requerir de soporte o asistencia para su traslado, demostrando alegría y motivación.
El caso reportado de la citada patología y tratamiento quirúrgico realizado en Hospital de Clínicas de la Facultad de Ciencias Médicas UNA es el primer caso registrado, que recibió un tratamiento kinésico continuo desde el día de ingreso hasta el alta hospitalaria incluyendo la atención en consultorio externo.
El paciente falleció el 10 de enero de 2021; 17 meses luego de la cirugía, y es importante destacar el acompañamiento de los profesionales especialistas en cuidados paliativos en el último transitar del paciente, de forma presencial y por teleconsulta, teniendo en cuenta la situación de la pandemia de coronavirus.
DISCUSION
La atención kinésica precoz cumple una función importante en la recuperación del paciente post operado, el paciente reportado recibió fisioterapia respiratoria horas después de la cirugía, encontrándose en la Unidad de Terapia Intensiva, respondiendo positivamente para el proceso de destete. Rocha et al. (1993) describió que el post operatorio de un paciente sometido a laparotomía es un momento de extremo cuidado y necesita un periodo de recuperación. La fisioterapia es una de las ciencias de la salud que posee una importancia clínica, principalmente en la recuperación de patologías que comprometen el movimiento y la funcionalidad 7.
La recuperación de un paciente post operado, con patología crónica depende de todo el equipo de salud, el caso clínico presentado valora el trabajo multi e interdisciplinario tanto con el médico clínico, cirujanos, terapistas, enfermeros y colegas kinesiólogos que ejercen funciones en los Servicios donde estuvo internado el paciente. Costa, en 2011 describió al fisioterapeuta como un profesional integrante del equipo de salud que prescribe y desarrolla metodologías y técnicas propias, en la búsqueda de la recuperación de las funciones pérdidas por la patología existente 7,8.
El dolor quirúrgico, ocasionado por la injuria de la cirugía y los tubos de drenajes limitan el movimiento manifestado por el mismo paciente durante la sesión de fisioterapia, progresivamente superando la dificultad respiratoria con las maniobras kinésicas. En este sentido, Magalhaes, en 2012 describió que las actividades de recuperación de movimientos del paciente post operatorio necesitan cada vez más la presencia del fisioterapeuta en función inmediata a la necesidad de recuperación de los movimientos 7.
En enfoque de tratamiento kinésico enfatizado en el caso clínico, fue en el aparato respiratorio, buscando la mejoría en la mecánica ventilatoria, expansión torácica y la progresiva desensibilización de la disnea, consecuencia de las alteraciones respiratorias del acto quirúrgico, la debilidad muscular generalizada y encamamiento prolongado. Da Silva et al, en 2010 en su investigación sobre el tratamiento fisioterapéutico en post operatorio de laparotomía menciona como consecuencias del procedimiento operatorio, alteración en la mecánica respiratoria, en el patrón respiratorio, el intercambio gaseoso y el mecanismo de defensa pulmonar 9; aspectos abordados en el paciente.
Respecto a los 16 días de internación en la Unidad de Cuidados intensivos, el paciente estuvo conectado a ventilación mecánica por cuatro días, recibiendo fisioterapia respiratoria y motora en los días de estabilidad hemodinámica. El paciente que ingresa en una UCI conectado a ventilación mecánica, sometido a sedación e inmovilización prolongada presenta debilidad muscular adquirida, con pérdida de fuerza muscular y atrofia por desuso, que dificultan la realización de actividades de la vida diaria y que pueden persistir hasta 5 años tras el alta hospitalaria 10.
La valoración muscular según la escala de MRC, en sala de internación obtuvo un puntaje de 42 puntos, siendo 60 el puntaje mayor, sospechando de este modo el diagnóstico de debilidad muscular adquirida en UCI. La escala MRC es una escala validada y de fácil aplicación en pacientes hospitalizados, que permite evaluar la fuerza muscular en 3 grupos musculares de cada extremidad superior e inferior, en un rango de 0 a 5 para cada grupo muscular. El resultado final obtenido oscila entre 0 (parálisis total) y 60 (fuerza muscular normal en las 4 extremidades). Un valor por debajo de 48 se considera definitorio de debilidad adquirida en la UCI 11.
El paciente fue sometido a laparotomía más resección extensa multivisceral y quimioterapia intraperitoneal con hipertermia (HIPEC), estuvo internado 46 días teniendo un valor de discapacidad según la escala de Rankin 4 de 6 (discapacidad moderadamente severa) en su primer día de intención en Sala, mientras que, en el alta, 2 de 6 (ligera discapacidad) camina corta distancia sin asistencia. La escala de disnea NYHA IV/IV pasa II/IV. Un estudio realizado por López Basave (2014), señala que el diagnóstico del tumor en peritoneo se asocia a mal pronóstico. El manejo establecido es quimioterapia, con resultados limitados, es necesario ensayar otras opciones como la cirugía citorreductora (CRS) combinada con quimioterapia intraperitoneal con hipertermia (HIPEC) siendo una opción que mejora la supervivencia, es un procedimiento es de baja mortalidad y de alta morbilidad, pero mejor que sólo terapia sistémica 12.
Por tanto, la descripción del compromiso anatómico y fisiológico de este tiempo de intervención quirúrgico, así como del pronóstico de la enfermedad, nos permite abordar al paciente de manera integral e interdisciplinaria. Como mencionan Pereira-Rodríguez et al (2019) en su estudio rol de la fisioterapia en cuidados paliativos, la fisioterapia favorece la disminución de posibles discapacidades causadas por la enfermedad y su tratamiento; el programa de ejercicios será dosificada de manera individual dependiendo de la etapa de la enfermedad, incentivando al paciente a la actividad corporal hasta la muerte 13 aspectos aplicados en el caso clínico presentado.
El conocimiento del diagnóstico médico por parte del paciente y su familia requirió de una atención integral, como describe la guía de la Sociedad Española de Cuidados Paliativos, “la base del tratamiento al enfermo terminal pasa por una atención integral, teniendo en cuenta aspectos físicos, emocionales, sociales y espirituales, defiende el fomento de la autonomía del enfermo, manteniendo una actitud rehabilitadora y activa” 14.
En relación a las técnicas de fisioterapia en el abordaje en cuidados paliativos, Pérez Castillo (2017), describe que la fisioterapia y la actividad física es necesaria y eficaz en los pacientes terminales, entre las terapias más efectivas se encuentran la de relajación y fisioterapia respiratoria, sin embargo la fisioterapia no se encuentra integrada en los cuidados paliativos de algunos países 15 el caso presentado así como otros pacientes internados en el Hospital de Clínicas de la Facultad de Ciencias Médicas que requieran de atención kinésica, reciben el tratamiento en las diferentes Cátedras y Servicios del nosocomio. Sin embargo, el caso investigado, siendo una patología poco frecuente, es el primero reportado que recibió un tratamiento continuo desde el ingreso hasta el alta hospitalaria, siguiendo en consultorio externo.
Así mismo, el reporte descripto corresponde al tercer caso de esta patología, sometido a CCR y quimioterapia intraperitoneal con hipertermia en el Hospital de Clínicas de la Facultad de Ciencias Médicas UNA, el primer caso en el año 2011, una paciente menor de edad, con una sobrevida de 10 años, actualmente se encuentra con recidiva de la enfermedad y con tratamiento de quimioterapia; el segundo caso un varón adulto operado en el 2017, fallecido, así como el tercer caso mencionado en este trabajo. Los datos fueron extraídos del archivo del Hospital, Departamento de Hemato-oncología pediátrica, Oncología Clínica y, Primera Cátedra de Clínica quirúrgica, respectivamente.
CONCLUSION
Entonces, la evolución clínica kinésica quirúrgica en el paciente con Tumor Desmoplásico Intraabdominal de células pequeñas, demostró la importancia del trabajo interdisciplinario desde el primer contacto con el paciente. La comunicación permanente con el equipo médico, así como con el paciente y su familia permitió entender los avances y retrocesos en los resultados de la terapéutica kinésica.
A pesar del pronóstico desfavorable de la enfermedad, el manejo multidisciplinario del enfoque terapéutico y de la recuperación post quirúrgica el paciente pudo acceder al tratamiento logrando importantes resultados respecto a la independencia física. El tiempo de sobrevida del paciente fue de 17 meses, luego de su intervención quirúrgica.
Según registros del Hospital de Clínicas de la Facultad de Ciencias Médicas, es el tercer caso identificado que recibió el tratamiento médico quirúrgico antes citado, el aporte de este trabajo nos permite valorar el manejo integral de un paciente oncológico. La pieza clave fue la comunicación y la educación respecto a la enfermedad desde la etapa preoperatoria pasando por todo el proceso evolutivo hasta los últimos días de vida del paciente, donde la atención de los especialistas en cuidados paliativos fue fundamental para el paciente y su entorno familiar.
Contribución de los autores:
La Mag. Lelis Noelia Morales Clemotte, fue una de las kinesiólogas que trató al paciente, contribuyó en la elaboración, así como recolección de datos para el caso clínico y, quien escribió la mayor parte del artículo.
El Lic. José Florentino Alonso, fue uno de los kinesiólogos que trató al paciente en UTI, contribuyó en la elaboración y recolección de datos para el caso clínico, específicamente de la atención en terapia intensiva.
El Dr. Francisco Perrotta fue el cirujano del paciente, contribuyó en la elaboración y recolección de datos para el caso clínico, específicamente de los datos e informes quirúrgicos, así también de la elaboración de la introducción y discusión.
Conflicto de intereses: no existen conflictos de interés comercial.
Financiación: no existe fuente de financiación externa.