INTRODUCCIÓN
Los meningiomas son la causa principal de los tumores primarios de cerebro, representando el 14-18% del total de tumores intracraneales1 y su incidencia varía de 1-8.4 por cada 100000 personas; aumentando progresivamente en cada década de la vida2.
El meningioma de nervio óptico es poco frecuente (1-2% del total), de crecimiento lento, extraaxial3, con predominio del sexo femenino, siendo la edad media 45 años y, si aparece en niños puede estar relacionada con la neurofibromatosis tipo 24.
Eventualmente, puede invadir la órbita y/o extenderse intracranealmente, infiltrando el quiasma óptico, el nervio óptico contralateral, la carótida interna, el seno cavernoso, el ligamento falciforme, las apófisis clinoides anteriores, el área frontal, el bulbo olfatorio y la región selar. 5)
Su clínica involucra una pérdida de la visión lentamente progresiva y variable (97%), asociada a diplopía, ptosis y limitaciones de los movimientos oculares debido al efecto compresivo de la masa, dependiendo de la extensión y el sitio de afección6,7
En cuanto al meningioma de seno cavernoso y parasillares,su frecuencia es de 17%8 y puede asociarse a cefaleas ocasionales, dolores trigeminales, signo de Horner, oftalmoplejía con parálisis de los pares craneales (III, IV y/o VI), hipoestesia del territorio del nervio trigémino, exoftalmia por compresión de las venas oftálmicas y ptosis (en 50% de los casos).9
Al ser estas patologías poco frecuentes, es común el diagnóstico erróneo, y al tener consecuencias permanentes en la agudeza visual, es importante detectarlas a tiempo.
Asimismo, en Perú no se han reportado casos similares de presentación en un solo paciente, razones por las que se realiza el presente reporte.
Presentación del caso
Paciente de 53 años, sexo femenino, procedente de Lima (Perú), con antecedente de Glaucoma desde hace 3 años, en tratamiento. Acude a la consulta por presentar diplopía vertical y horizontal de 6 días de evolución.
Añadió que había sido atendida en un centro oftalmológico particular, donde se le realizaron exámenes serológicos (hemograma, glucosa, urea, creatinina) e imagenológicos (RMN, TAC y Angioresonancia de cerebro) con resultados normales y recibió tratamiento con corticoides por 4 días, lo cual resolvió parcialmente el cuadro.
Al examen oftalmológico presentó agudeza visual (con corrección) de 20/20 y 20/25 en ojos derecho e izquierdo respectivamente; presiones intraoculares de 16 mmHg en ambos ojos. Pupilas isocóricas, fotorreactivas. Biomicroscopía: sin alteraciones en ambos ojos.
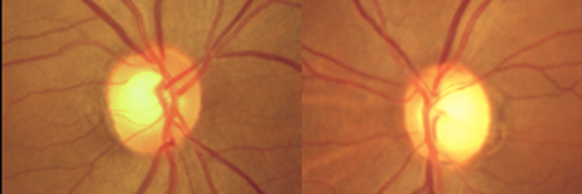
Fondo de ojo derecho: dentro de los límites normales, con nervio óptico rosado, relación copa/disco (RCD): 0.3, mácula y vascularización sin alteraciones (Figura 1A). Fondo de ojo izquierdo: nervio óptico rosado, RCD: 0.5. Mácula y vascularización sin alteraciones (Figura 1B).
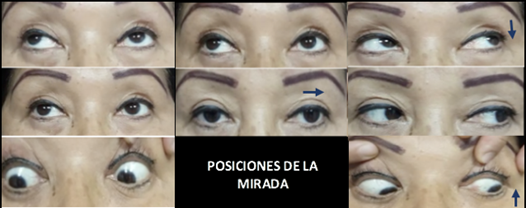
Siguiendo con el examen, se valoró la motilidad ocular con las diferentes posiciones de la mirada, encontrándose una paresia del III par craneal izquierdo (Figura 2).
Ante los hallazgos, se decide realizar algunos estudios para definir la patología ante la cual nos encontrábamos.
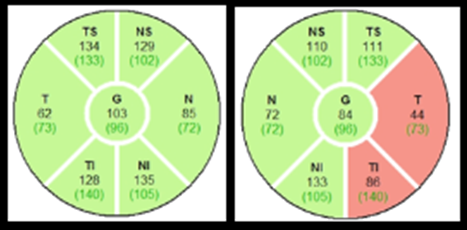
Se realiza un campo visual (Figura 3), una tomografía axial computarizada de nervio óptico con valoración de capa de células ganglionares (Figura 4), observando imágenes no compatibles con el diagnóstico de glaucoma.
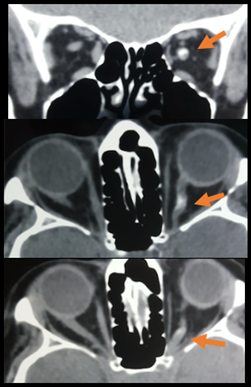
Se decide entonces realizar una Tomografía Axial computarizada (Figura 5) y una Resonancia magnética de órbita.
Se observó presencia de calcificaciones, tortuosidad y engrosamiento en el trayecto del nervio óptico que se proyectaba hasta la llegada al seno cavernoso, lo cual era compatible con un meningioma del nervio óptico y del seno cavernoso y nos explicaba la clínica (Figura 5).
Con estos hallazgos, se decide continuar tratamiento con corticoides por 3 semanas más y uso de prismas con control semanal. Al mes y ante la remisión del cuadro, se retira el tratamiento corticoide y prismas, quedando en observación periódica. Cabe resaltar que hasta la fecha no se ha evidenciado recurrencia.
DISCUSIÓN
Los meningiomas de nervio óptico y del seno cavernoso, son patologías benignas poco frecuentes1-4, que suponen el 1% de todos los tumores de la órbita y 1/3 de los tumores primarios del nervio óptico10.
Éstos pueden producir función anómala de los sistemas visuales tanto aferente como eferente11 y manifestaciones clínicas variables, dependiendo de la extensión y el sitio de afección6,7 .
Su diagnóstico es a menudo un reto para el médico, ya sea por su naturaleza de crecimiento lento, pérdida de la agudeza visual insidiosa o apariencia del nervio óptico variable (disco normal, atrófico o edematoso) hace que sean diagnosticados equívocamente12.
Generalmente son confundidos con casos de papilitis, atrofia optica o neuritis óptica isquémica (48%)2, incluso con glaucoma, como fue en nuestro caso.
El tiempo de demora para llegar al diagnóstico adecuado fue casi 4 años en nuestro estudio, lo que coincide con los resultados encontrados por Kahraman, donde el tiempo medio de demora fue de 62.60 meses (5 años)12.
Así también, encontraron que el error diagnóstico más frecuente fue la falla en un correcto examen clínico (60%), lo que generó una hipótesis incorrecta, solicitud de exámenes auxiliares diagnósticos no relevantes y por ende tratamientos inadecuados2,13.
Por otro lado, Kahraman mencionó que también se solicitaron algunos exámenes pertinentes, pero el resultado salió dentro de los valores normales (como en el caso de nuestra paciente); evidenciándose que éstos fueron leídos incorrectamente por un tecnólogo no radiólogo (45.5%) y 54.5% fueron realizados incorrectamente (sin secuencia orbital o contraste, según el caso)13.
En cuanto al tratamiento; éste es controversial; pero siguiendo las pautas propuestas por Berman y Miller, nuestra paciente calificaba para mantener un manejo conservador, con controles 2 veces al año y realización de exámenes auxiliares anuales6,14.
El pronóstico visual es variable, dependiendo fundamentalmente de la agudeza visual inicial, la detección y el tratamiento oportuno12-16.
De otra manera, el pronóstico es pobre, como evidenciaron Kahraman en su estudio, donde 16 de 25 pacientes estudiados (64%) tuvieron repercusión visual 13) y Dutton, quien reportó que el 85% del total de pacientes demostraron una disminución de la visión16.
Los tumores del nervio óptico y del seno cavernoso son poco frecuentes, de evolución lenta y su diagnóstico es generalmente de exclusión.
Los diagnósticos preestablecidos sesgados, el examen clínico oftalmológico inadecuado, la solicitud de los exámenes auxiliares (RMN cerebral / órbitas con contraste) y la interpretación errónea de los mismos, fueron la causa principal de errores diagnósticos y retraso en el correcto; con peores resultados visuales y mayor costo (Más visitas y pruebas).
El principal objetivo debe enfocarse en realizar una exhaustiva historia clínica, solicitar los exámenes auxiliares pertinentes para poder realizar un adecuado y oportuno diagnóstico, el cual nos permita asegurar un resultado visual favorable, establecer el control local del tumor y reducir al mínimo los riesgos de morbilidad relacionada con el tratamiento.