Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Memorias del Instituto de Investigaciones en Ciencias de la Salud
On-line version ISSN 1812-9528
Mem. Inst. Investig. Cienc. Salud vol.7 no.1 Asunción June 2009
ARTICULO ORIGINAL
Traumatismo ocular infantil con afectación de la agudeza visual en pacientes del Hospital de Clínicas: frecuencia, manejo y resultado visual final
Child ocular trauma affecting visual acuity in patients of the Hospital de Clínicas: frequency, management and final visual result
*Santacruz Portillo IG
Servicio de Oftalmología del Hospital de Clínicas, Universidad Nacional de Asunción (UNA). Paraguay
RESUMEN
El objetivo de este trabajo es determinar la frecuencia del traumatismo ocular infantil con afectación de la agudeza visual (AV), manejo de urgencia y relación entre la AV al momento de la consulta y luego de un mes de evolución. Se realizó un estudio observacional, descriptivo, con 318 pacientes menores de 16 años, de ambos sexos, que acudieron al servicio de Oftalmología del Hospital de Clínicas, entre setiembre de 2006 y julio de 2007. De los pacientes que consultaron por traumatismo ocular con afectación de la agudeza visual se analizaron datos demográficos, agente causante del trauma, circunstancia, lugar donde se produjo el accidente, tiempo de evolución, AV, tipo de trauma, zona afecta y tratamiento de urgencia. De los 318 niños que consultaron al departamento de urgencias del servicio durante el periodo de estudio, 101 (31,7%) lo hicieron por traumatismo ocular. De éstos, 55 (54,5%) presentó disminución de la agudeza visual. El trauma fue cerrado en el 85,5% de los pacientes y abierto en el 14,5%.
Los principales agentes causantes del trauma fueron rama de plantas, palo, piedra, explosivos, alambre y varilla de hierro. La AV al mes de la primera consulta mejoró en el 83,5% de los casos, permaneció igual en el 14,5% y empeoró en el 2%. Existe una relación directa entre AV inicial y AV al mes de la primera consulta (p= 0,01), y una relación inversa entre el tiempo de evolución y la AV al mes (p= 0,013).El traumatismo ocular infantil es un motivo de consulta frecuente en los servicios de urgencia oftalmológica. La AV inicial y el tiempo de evolución constituyen factores pronósticos de la AV final en estos pacientes.
Palabras claves: Traumatismo ocular, niños, agudeza visual, evolución.
ABSTRACT
The objective of this work was to determine the frequency of child ocular trauma affecting visual acuity (VA), management of urgencies and relation between the VA at the time of the consultation and after one month of evolution. This was an observational descriptive study of 318 patients, girls and boys under 16 years who attended the Ophthalmology Service of the Hospital de Clínicas from September, 2006 to July, 2007. The following data of the patients that consulted for eye trauma affecting their visual acuity were analyzed: demographic data, causative agent of the trauma, circumstances, place of accident, time of evolution, VA, trauma type, affected zone and urgency treatment. A total of 318 children consulted the urgency department of the service and 101 (31.7%) of them consulted for eye trauma. Of these, 55 (54.5%) showed a decrease of the visual acuity. The trauma was closed in 85.5% patients and open in 14.5%. The main causative agents of trauma were tree branches, sticks, stones, explosives, wires and iron rods. After one month of consultation, VA improved in 83.5% of the cases, remains equal in 14.5% and worsened in 2%. There was a direct relation between the initial VA and the VA at one month (p = 0.01) and an inverse relation between time of evolution and the VA at one month (p = 0.013). The child eye traumatism is a frequent reason of consultation in the ophthalmic urgency services. The initial VA and the time of evolution are prognosis factors of the final VA of these patients.
Keywords: Eye trauma, children, visual acuity, evolution.
INTRODUCCIÓN
Los traumatismos oculares son motivo de consulta frecuente en los servicios de oftalmología pues causan alteración funcional visual sustancial, pudiendo llevar incluso a la ceguera, con perjuicios personales, sociales y económicos (1).
El trauma ocular es una de las principales causas de ceguera unilateral adquirida en niños (2), siendo responsable en más de un tercio de los casos de pérdida de visión en la primera década de la vida (3). La mayoría de los niños que sufre traumatismos tiene una visión normal antes del accidente y muchos quedan posteriormente con alteración permanente de la agudeza visual (4).
La frecuencia del trauma ocular infantil varía ampliamente en los diferentes países (5). En Brasil se reporta una frecuencia de 47%, en Israel 27% y en Finlandia 34,5%(1).
El pronóstico visual está directamente relacionado al tipo y extensión de la lesión. Se menciona también el grave problema de la ambliopía cuando el traumatismo se produce en niños menores de 5 años (1).
Los niños de 11 a 15 años presentan una incidencia alta de traumatismo ocular severo, comparado con otros grupos etáreos. En cuanto a la distribución por sexo, los niños presentan más frecuentemente traumatismos que las niñas (en una proporción de 3 a 1), siendo las abrasiones corneales el tipo de injuria más común (6,7).
El objetivo de este trabajo es determinar la frecuencia del traumatismo ocular infantil con afectación de la agudeza visual, manejo de urgencia y la relación entre la agudeza visual al momento de la consulta y su evolución al mes.
Consideramos que conociéndose mejor la problemática de los traumatismos oculares en niños, será posible actuar más concientemente, de manera a poder prevenir muchos de estos accidentes.
MATERIALES Y MÉTODOS
Se realizó un estudio observacional, descriptivo, con componente analítico, que incluyó a niños menores de 16 años, con y sin traumatismo ocular, de ambos sexos, que acudieron al departamento de urgencias del Servicio de Oftalmología del Hospital de Clínicas, en el periodo comprendido entre setiembre de 2006 a julio de 2007. Se excluyó a los niños que referían traumatismo ocular como antecedente personal, que fueron tratados con anterioridad; a los que no acudieron a sus controles y a los que no colaboraban para la medición de la agudeza visual.
Se realizó un muestreo no probabilístico de casos consecutivos. Para el reclutamiento se solicitó la colaboración de los médicos residentes del departamento de urgencias del servicio.
Las variables del estudio fueron las siguientes: al momento de la primera consulta: edad del paciente, sexo, procedencia (Asunción, Gran Asunción, interior), ojo afectado (ojo derecho, ojo izquierdo, ambos ojos), agente causante del traumatismo, circunstancia en que se produjo el traumatismo (golpe, caída, deporte, juego), lugar donde se produjo el accidente (casa, escuela, calle), tiempo de evolución en horas para la consulta, agudeza visual (grados 1, 2, 3, 4, 5) según The Ocular Trauma Classification Group (8), tipo de traumatismo (abierto o cerrado), zona afecta (zona I, II, III), hallazgos a la biomicroscopía y fondo de ojo, reacción pupilar, tratamiento de urgencia (médico o quirúrgico) y a los 30 días de la primera consulta: agudeza visual (grados 1, 2, 3, 4, 5).
Para la recolección de los datos, se procedió de la siguiente forma: a todo paciente menor de 16 años que acudía al servicio de urgencias se le preguntaba el motivo de consulta, si era por traumatismo ocular se medía la agudeza visual, para los que presentaban disminución de la agudeza visual atribuible al traumatismo (grado 2 en adelante) se procedía a llenar el cuestionario de investigación.
Los datos obtenidos a partir del cuestionario fueron consignados en la planilla electrónica SPSS y posteriormente analizados. Se utilizó estadística descriptiva para la frecuencia de los traumatismos oculares y datos demográficos, y estadística analítica (prueba de chi cuadrado y regresión lineal) para estudiar la relación entre las distintas variables, considerándose los resultados estadísticamente significativos con valores de p<0,05.
RESULTADOS
Durante el periodo del estudio, 318 niños consultaron al departamento de urgencias del servicio de Oftalmología del Hospital de Clínicas. De estos, el 31,7% (101 pacientes) consultaron por traumatismo ocular, de los cuales 55 (54,5%) presentaron algún grado de disminución de la agudeza visual.
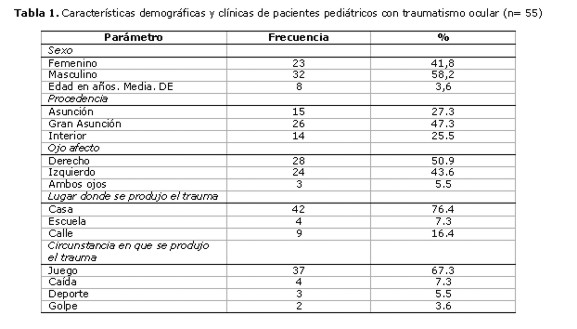
El sexo predominante fue el masculino (58,2%), con un promedio de edad de 8 años. La mayoría de los pacientes procedía de Gran Asunción (47,3%). El 76,4% de los niños sufrió el traumatismo en su casa, mientras estaba jugando (67,3%). Tabla 1.
La mediana del tiempo de evolución hasta la consulta fue de 12 horas, siendo los principales agentes causales del traumatismo: rama de plantas (16,4%), palo (10,9%), piedra (7,3%), explosivos (7,3%), alambre (5,5%) y varilla de hierro (5,5%).
Los hallazgos más frecuentes al examen con biomicroscopía fueron: desepitelización corneal (47,3%), hemorragia subconjuntival (9,1%), hifema (9,1%) y herida corneal (7,2%).
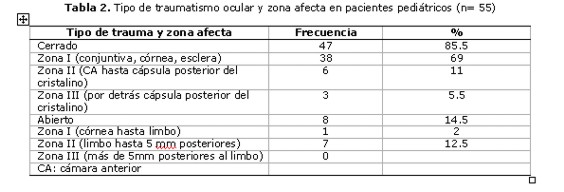
El traumatismo fue cerrado en 47 pacientes (85,5%), los cuales recibieron tratamiento médico de urgencia, y abierto en 8 pacientes (14,5%), que recibieron tratamiento quirúrgico (sutura de herida corneal o escleral) como medida de urgencia; la cirugía se realizó dentro de las 48 horas en el 75% de los casos, solo en 2 pacientes se realizó la cirugía después de este lapso de tiempo, debido a que no se encontraban en condiciones clínicas para recibir anestesia general.
En el trauma cerrado, la zona afecta predominante fue la I, con compromiso de conjuntiva, córnea o esclera (69%) y en el abierto la zona II, que compromete desde el limbo hasta los 5mm posteriores de la esclera (12, 5%). Tabla 2.
El 87,3% de los pacientes presentaba reacción pupilar normal al estímulo luminoso.
En cuanto a la agudeza visual al momento de la primera consulta (AV inicial) estratificada por grados, en los pacientes que tuvieron compromiso de la misma, 37 pacientes (67%) presentaron AV inicial grado 2,5 (9%) presentaron AV inicial grado 3 y 13 (24%) AV inicial grado 4.
El 75% de los niños con trauma abierto tenía AV inicial grado 4, y el 76,6% de los que presentaron trauma cerrado tenía AV inicial grado 2, (tabla 3).
La agudeza visual al mes de la primera consulta mejoró, llegando a grado 1, en 42 pacientes (76,3%), mejoró sin llegar a grado 1 en 4 pacientes (7,2%), permaneció igual en 8 pacientes (14,5%) y empeoró en 1 paciente (2%). El 97% de los pacientes con AV inicial grado 2 mejoró y el paciente que empeoró su agudeza visual presentaba AV inicial grado 4.
Existe una relación directa entre la agudeza visual inicial y la agudeza visual al mes de la primera consulta, estadísticamente significativa (p= 0,01; chi cuadrado), y una relación inversa entre el tiempo de evolución del traumatismo hasta la primera consulta y la agudeza visual al mes (p= 0,01; regresión lineal).
DISCUSIÓN
Hemos encontrado una frecuencia alta de traumatismo ocular en niños, lo que coincide con los datos aportados por Moreira et al (1). Estos traumatismos comprometen la agudeza visual en la mitad de los pacientes afectos.
Según la Academia Americana de Oftalmología (6), los traumatismos son más comunes en el sexo masculino, lo que coincide con nuestro trabajo, y en la edad comprendida entre 11 y 15 años; nosotros encontramos que la mayoría de los pacientes tenía entre 5 y 11 años.
Considerando que casi todos los traumatismos en la infancia ocurren en la casa, mientras el niño está jugando, la mayoría son prevenibles si existe la supervisión de un adulto.
El tipo cerrado es el más frecuente, afectando generalmente conjuntiva, córnea o esclera, con buena recuperación de la agudeza visual, mientras que el traumatismo abierto, aunque menos frecuente, requiere de tratamiento quirúrgico de urgencia y compromete generalmente la córnea y el limbo esclerocorneal, afectando de manera significativa la agudeza visual inicial del paciente.
La mayoría de los pacientes acudió al servicio luego de 12 horas de evolución, y presentaba disminución leve de la agudeza visual, generalmente debida a desepitelización corneal, lo que coincide con lo descrito por O Nelly (6).
Es importante destacar que prácticamente todos los pacientes que mejoraron su agudeza visual al mes de evolución presentaron disminución leve a moderada de agudeza visual inicial, y el paciente que empeoró su agudeza visual final, yendo a la ptisis, presentó una disminución severa de la agudeza visual al momento de la primera consulta. Relacionando la agudeza visual inicial y el tiempo de evolución hasta la primera consulta con el resultado visual final, hallamos valores altamente significativos. La agudeza visual inicial constituye así un factor fundamental para estimar la agudeza visual final en los pacientes con trauma ocular, debiendo por tanto ser medida siempre que fuera posible de manera a estimar el daño producido por el trauma y emitir un pronóstico de recuperación visual en estos pacientes.
Considerando que la mayoría de los niños que sufren traumatismos tenía una visión normal antes del accidente (9), quedando muchos de ellos con alteración permanente de la agudeza visual, es importante instruir a nuestra población sobre la prevención de los accidentes oculares en niños, y en caso que se presenten, la importancia de recibir atención profesional y tratamiento inmediato, de manera a evitar la pérdida de agudeza visual y los perjuicios que ésta conlleva.
BIBLIOGRAFIA
1. Moreira CA, De Freitas D, Shiguekiyo H. Epidemiología do trauma ocular na infancia. En: Trauma ocular. Editorial Cultura Médica. Rio de Janeiro. 1997: 8-10. [ Links ]
2. Parver LM. Eye trauma: the neglected disorder. Arch Ophthalmol. 1986;104. (10):1452-3. [ Links ]
3. Erwin-Mulvey LD, Nelson LB, Freeley DA. Pediatric eye trauma. Pediatr Clin North Am. 1983;30(6):1167-83. [ Links ]
4. Carriello AJ, Bueno N, Mitne S, Shizuka C, Machado B, Soares L. Epidemiological findings of ocular trauma in chilhood. Arq. Bras. Oftalmol. 2007; 70 (2): 217-5. [ Links ]
5. Nelson LB, Wilson TW, Jeffers JB. Eye injuries in childhood: demography, etiology, and prevention. Pediatrics. 1989;84(3):438-41. [ Links ]
6. ONeill JF. Eye safety in the pediatric population. Ophthalmol Clín North Am. 1999; 12: 413-9. [ Links ]
7. Nisimura G. Estudo epidemiológico dos traumas oculares graves em um Hospital Universitario de Sao José do Rio Preto- SP. Arq Bras Oftalmol. 2003; 66(4): 473-6. [ Links ]
8. Pieramici DJ, Stemberg P Jr, Aaberg TM, Bridges WZ, Capone A Jr, Cardillo JA, et al. A system for classifying mechanical injuries of the eye. The ocular trauma classification group. Am of Ophthalmol. 1997; 123 (6): 820-31. [ Links ]
9. Negrel AD, Thylefors B. The global impact of eye injuries. Ophthalmic Epidemiol. 1998;5(3):143-69. Comment in: Ophthalmic Epidemiol. 1998;5(3):115-6. [ Links ]
10. Mechanical Eye (Globe) Injuries in Children. Journal of Pediatric Ophthalmology and Strabismus. 2002; 39(1): 99-102. [ Links ]
*Autor Correspondiente: Dra. Iris Guadalupe Santacruz Portillo, Servicio de Oftalmología
del Hospital de Clínicas. Universidad Nacional de Asunción. Paraguay
Email:irisantacruz@hotmail.com