INTRODUCCIÓN
El herpes neonatal es una enfermedad de trasmisión vertical, adquirida con más frecuencia en el periodo perinatal. Si bien la prevalencia es baja, los daños que puede ocasionar al recién nacido pueden ser graves, sobre todo si existe afectación del sistema nervioso central (SNC). El compromiso sistémico, por su lado, puede ser fatal1.
El riesgo de transmisión al neonato depende de múltiples factores, entre los que se citan: infección herpética genital materna primaria, parto vaginal, rotura prolongada de membranas, uso de electrodos y padecer infección por HVS-1. La infección recurrente, reactivación, parto por cesárea y la infección por HVS-2 representan un menor riesgo que los factores antes citados La probabilidad de transmisión al recién nacido (RN) dependerá del momento en que adquiera la infección: 5% si se adquiere in útero, 10% en etapa post natal y 85% en el periparto2-3.
Al ser una enfermedad no incluida en la lista de patologías de notificación obligatoria, determinar la carga de la enfermedad a nivel global, regional o local puede ser difícil. Algunos autores estiman que la prevalencia podría estar entre 10 y 60 /100 000 nacidos vivos en Estados Unidos4-5.
Un grave problema al momento de hacer el diagnóstico constituye el hecho de que, en personas adultas, la infección primaria y los episodios de reactivación del herpes genital pueden ser asintomáticos, aunque la posibilidad de transmisión viral es mayor cuando se adquiere la infección por primera vez6-7.
En las gestantes existe la posibilidad de reactivar la enfermedad a medida que progresa el embarazo, y como consecuencia, puede ocurrir transmisión periparto, aunque la infección materna sea asintomática8,9.
Este hecho dificulta definir a cuál gestante y recién nacido se le solicitará el test de Reacción en Cadena de Polimerasa en tiempo real (PCR-RT) para detección viral, ya que la prevalencia de lesiones visibles compatibles con herpes genital en gestantes con excreción comprobada de HVS en el momento del parto sólo alcanza a 29%10.
La tasa de recurrencia puede ser muy variable pudiendo alcanzar hasta nueve episodios por año, mientras que el porcentaje de excretores asintomáticos puede llegar al 37%11-14.
Al hecho de no poder predecir, con alto grado de probabilidad, cuál de los recién nacidos tiene la posibilidad de desarrollar la enfermedad, debemos agregar la imposibilidad de implementar la RT-PCR en países en vías de desarrollo debido al costo elevado15.
El diagnóstico de infección por HVS puede hacerse mediante métodos directos o indirectos. El gold estándar es el cultivo viral, método disponible sólo en laboratorios de alta tecnología, lo cual hace a este método muy poco accesible en países en vías de desarrollo como el nuestro. Otra prueba directa, con alta sensibilidad y especificidad, es la PCR-RT. La presencia del virus puede ser fácil y rápidamente detectada con este tipo de prueba16. En Paraguay, y probablemente en muchos países en vías de desarrollo, las pruebas de biología molecular para realizar diagnóstico de HVS en las gestantes no están disponibles en los hospitales de sanidad pública de forma gratuita.
En un escenario con poco acceso a diagnóstico directo podría plantearse el uso de métodos indirectos, cuya sensibilidad y especificidad son de 93 y 99% respectivamente, para el diagnóstico de infección por HVS 1-2. Chatroux y su grupo apoyan el uso de serología contra el HVS en el tercer trimestre de gestación como una estrategia costo efectiva para detección precoz y tratamiento oportuno en los neonatos17.
La inmunoglobulina G (IgG) se hace detectable a las 3 semanas de la infección y permanece de por vida, por lo que podría ser un buen marcador de antecedente de enfermedad. El IgM, por su parte, puede detectar infecciones agudas. También puede ser positivo durante la reactivación, aunque no puede distinguir entre infección primaria o recurrencia18,19.
Nos encontramos así ante un escenario que conjuga variables complejas, tales como la presencia de excreción asintomática del HVS 1-2 en mujeres gestantes, la posibilidad de que el neonato adquiera una enfermedad de alta morbimortalidad, la falta de disponibilidad de medios directos de diagnóstico en países en vías de desarrollo; por lo que se hace atractivo el uso de IgM para HVS1-2 de la madre para diagnóstico precoz de infección temprana en el recién nacido.
Objetivo
Caracterizar a los RN, hijos de gestantes con IgM positiva para HVS 1-2 y la frecuencia de encefalitis en dicha población.
MATERIALES Y MÉTODOS
Población, material y métodos: Estudio observacional, descriptivo, prospectivo, realizado en el Servicio de Neonatología del Instituto de Previsión Social, Asunción - Paraguay desde mayo de 2020 a octubre de 2021. Se realizó la prueba de IgG e IgM para HVS1-2, y, según disponibilidad, PCR- RT para HVS 1-2 en sangre y/o líquido cefalorraquídeo (LCR) a los nacidos de madres con IgM positiva para HVS a partir de la segunda mitad del embarazo. Se excluyó a los nacidos de otras maternidades y/o sin datos de serología materna, siendo incluidos al estudio aquellos niños con PCR positivo para el virus. El diagnóstico de afectación encefálica se basó en la presencia de alteraciones de los parámetros bioquímicos del LCR y/o PCR-RT positivo para HVS en el LCR. Se realizó, además, de estudios de imágenes cerebrales.
Se registraron los datos de la madre y del recién nacido, el cual estuvo hospitalizado en todos los casos. En las madres, además de la serología, antecedente de búsqueda de lesión activa de herpes genital y de investigación de presencia de herpes en zona de canal de parto a través de PCR, se recabaron datos de manifestaciones clínicas compatibles con lesión activa por herpes durante su embarazo o en el momento periparto.
En el recién nacido se registraron datos clínicos tales como lesiones en piel y mucosas, presencia de afectación del sistema nervioso central, datos hematológicos, de serología, parámetros del LCR, presencia de virus en sangre y LCR de laboratorio, imágenes cerebrales y tratamiento.
Se incluyeron al estudio todos los recién nacidos hijos de madres con IgM positivo para HVS a partir de la segunda mitad del embarazo. Para el estudio de serología se utilizó el método de ELISA, considerándose corte positivo a las mediciones >1 U/ml. El PCR fue solicitado en sangre desde las 24 horas de nacido y en LCR luego del tercer día de nacimiento.
No se realizó tratamiento pre o intraparto a ninguna de las gestantes, y tampoco se decidió la vía de parto basados en el IgM positivo para HVS1-2. El protocolo fue aprobado por el Comité de Docencia e Investigación de la Universidad Católica “Nuestra Señora de la Asunción” Sede Asunción, respetándose los principios éticos de estudios en humanos. Se solicitó consentimiento informado a los padres de los niños para la realización de los estudios.
Para el análisis de datos se utilizó programa Excel con aplicación de estadística descriptiva.
RESULTADOS
Fueron incluidos al estudio 36 recién nacidos, hijos de madres con serología IgM positiva para HVS 1-2 en la segunda mitad del embarazo. Figura 1
Datos maternos
Edad promedio de las madres fue de 28 años (DS + 4). Número promedio de hijos 1,7. Sólo dos de ellas 2/36 (5%) refirieron sintomatología sugerente o antecedentes de infección clínica confirmada por PCR por HVS durante el embarazo. Ninguna de ellas recibió profilaxis con aciclovir en ningún momento de la gestación. Tabla 1
Tabla 1 Datos biogeográficos y generales de la muestra materna

HVS: virus del Herpes Simplex 1-2.
IgM: anticuerpos anti HVS 1-2 tipo IgM
IgG: anticuerpos anti HVS 1-2 tipo IgG
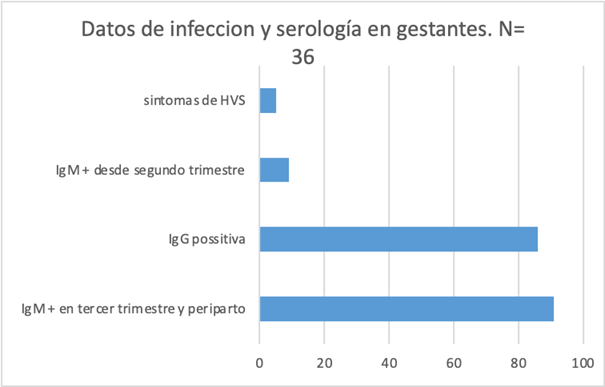
De estas madres, presentaron IgM positiva para HVS 1-2 al momento del parto 36/36 (100%) y 31/36 (86%) presentaron también IgG positiva. (Figura 2)
HVS: Herpes Virus Simplex 1-2 IgM: Inmunoglobulina M IgG: Inmunoglobulina G
Figura 2 Datos de las madres con relación a la infección por herpes virus simplex.
Un total de 22/36 (61%) de los nacimientos fue por cesárea, por causas obstétricas. Ninguna gestante presentó lesiones sospechosas de HVS al momento del parto.
Datos de los recién nacidos
Los recién nacidos presentaron las características listadas en la tabla 2.
Un total de 13/36 (36%) recién nacidos fueron prematuros de causa no establecida, con edades gestacionales de 33 a 36 semanas. El puntaje de Apgar fue de 7 o más en todos los pacientes.
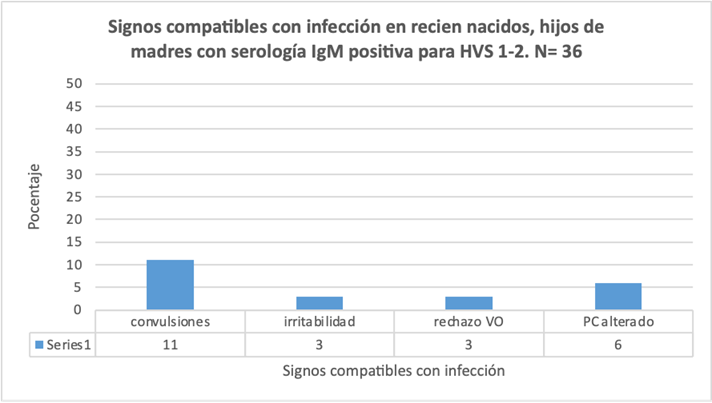
La sintomatología fue reportada en pocos pacientes en los primeros tres días de nacimiento, reportándose entre ellos, convulsiones, irritabilidad, rechazo a la vía oral, alteraciones del perímetro cefálico con hidro o microcefalia. Estos datos pueden observarse en la figura 3.
VO: vía oral PC: perímetro cefálico
Figura 3 Signos de enfermedad en recién nacidos hijos de madres con serología IgM positiva para HVS 1-2.
Por otro lado, los datos de laboratorio para definir alcance de la enfermedad se pueden observar en la tabla 3.
Un total de 29/36 (80,5%) pacientes fueron sometidos a punción lumbar (PL), la cual se realizó en promedio a los 3,8 días de nacido (rango 1 -8 días). Al analizar los datos de los citoquímicos de los líquidos cefalorraquídeos (LCR) de los pacientes el hallazgo más llamativo fue la presencia de proteinorraquia por encima de los valores normales para la edad y eritrocitos en 50%. En los 16 LCR con PCR-RT positivos se encontró pleocitosis en un paciente 1/16 (2,7%). La glucorraquia no se alteró en ningún caso. Todos los cultivos fueron negativos para bacterias. El PCR de HVS 1-2 en sangre fue realizado en promedio en el segundo día de vida (rango 0 a 6 días).
Tabla 3 Parámetros laboratoriales de los recién nacidos hijos de madres con IgM positivo para HVS 1-2. N=36

GB: glóbulos blancos
GPT: aspartato aminotransferasa
GPT: alanina aminotransferasa
TP: tiempo de protrombina
LCR: líquido cefalorraquídeo
PCR: reacción en cadena de polimerasa
Se realizó ecografía transfontanelar en 28 pacientes, incluyendo los pacientes con RT-PCR positiva en sangre y LCR. De ellos 10/28 (35,7%) presentaron algún tipo de alteración. Los hallazgos fueron: 8/28 (28,5%) con aumento de la ecogenicidad periventricular, 1/28 (3,5%) hemorragia periventricular grado I y 1/28 (3,5%) hidrocefalia y signos de leucomalacia secundaria a proceso infeccioso isquémico, revelando un proceso antiguo.
En 3 pacientes se realizó se realizó, además, Resonancia magnética nuclear y en uno de ellos Tomografia axial computarizada a fin de evidenciar el grado de afectación encefálica, además, detectándose vasculitis difusa en todos ellos.
En todos los niños con PCR positivo en sangre y/o LCR se instauró tratamiento con aciclovir.
En 9/16 (56,2 %) de los pacientes con encefalitis con PCR positiva en LCR, se realizó punción lumbar de control. En todos ellos la PCR-RT fue negativa para HVS1-2 en el día ocho de tratamiento.
Pese a la pesquisa temprana y tratamiento precoz, 9/36 (25%) pacientes requirieron ingreso a terapia intensiva por progresión grave del cuadro causado por el HVS.
No se registró mortalidad ni letalidad en esta serie.
Todos los pacientes fueron dados de alta con plan de profilaxis con aciclovir vía oral por 6 meses.
DISCUSIÓN
El herpes neonatal constituye una entidad poco frecuente, que puede ocasionar consecuencias devastadoras para el neonato. Las manifestaciones de la enfermedad en el recién nacido pueden ser mucocutáneas, afectación del sistema nervioso central o infección sistémica1.
Las guías actuales hacen énfasis en el uso de PCR-RT para detección de la presencia del virus en las madres; sin embargo, el gran porcentaje de mujeres asintomáticas o el hecho de que los controles prenatales sean insuficientes en países en vías de desarrollo, dificultan, en nuestra opinión, decidir cuáles gestantes deberían ser sometidas a toma de material para PCR, a fin de obtener un diagnóstico certero, y recibir terapia supresora con aciclovir, si lo ameritaran2.
El uso de IgM para detección de primo infección, reactivación o recurrencia de la infección podría ser de gran utilidad para definir diagnósticos y tratamientos en madres afectadas por el HVS 1-2 en escenarios de países en vías de desarrollo, donde, al poco acceso a la salud, se une el alto costo económico de realizar la prueba de PCR-RT durante la gestación. Ante la imposibilidad de acceder a estudios moleculares, se plantea en gestantes el uso de IgM HVS 1-2 positiva como método accesible para establecer el diagnostico de sospecha de primo infección, recurrencia o reactivación de HVS 1-2 en gestantes. Al mismo tiempo, es importante medir la presencia de IgG, como indicador de anticuerpos protectores circulantes contra HVS 1-2, ya que si la prevalencia de la IgG es baja, esto podría explicar que hasta un 60% de neonatos de estas madres sufran la enfermedad2,18.
Nuestra población materna, sin embargo, presentó, junto con la IgM positiva, una alta prevalencia de IgG, lo que podría deberse a que dichas madres presentaron, en el momento del parto, reactivación o recurrencia de la infección., o tal vez, es indicación de que la sola presencia de IgG contra HVS 1-2, no basta para conceder protección al RN.
Otro dato, de no menor importancia, es que la posibilidad de cursar con infección asintomática y por ende, excreción del virus en la población materna podría alcanzar hasta el 86%, según lo reportado por Brown y cols10.
Aunque esto no pudo ser corroborado en nuestra población, por la falta de estudios moleculares, es un campo que debiera investigarse.
Un hecho llamativo lo constituye el hecho de que los recién nacidos hayan tenido HVS 1-2 detectado por RT-RT, indicando que la IgG materna no confirió inmunidad pasiva contra la transmisión viral vertical a los RN de nuestra serie. Es importante, por lo tanto, reconocer que la transmisión del HVS de la madre al feto puede ocurrir durante episodios asintomáticos en un gran porcentaje de mujeres14, tal como se desprende de nuestros resultados.
A esto hay que agregar que embarazadas sintomáticas o asintomáticas han presentado excreción viral, con transmisión al feto, por lo que la posibilidad de transmisión de la enfermedad no disminuye en ausencia de lesiones o síntomas evidentes, según nuestros hallazgos, en coincidencia con otros autores20.
La presencia de IgM positiva en las madres puede indicar infección primaria, recurrencia o reactivación, con posibilidad de transmisión vertical del virus, mientras que la IgG marca la evidencia de infección previa. Las gestantes estudiadas por nuestro grupo presentaron IgG positiva en 86%, mientras que la IgM fue positiva en 91% de los casos en el último trimestre del embarazo, alcanzando el 100% si incluimos el periparto. Con estos datos no podemos afirmar si las gestantes con IgG e IgM positivas sufrieron recurrencia o reactivación. Aquellas con IgM positiva y con IgG negativa podrían haber estado cursando con su primera infección.
Otros autores, desalientan el uso de IgM como marcador agudo de enfermedad, debido a su baja tasa de detección de la recurrencia o la reactivación de la enfermedad21,19.
Hemos encontrado, en nuestra investigación, que los hijos de madres con serología IgM positiva para HVS 1-2 deben ser investigados para HVS 1-2, tal como lo establecen las guías de manejo de herpes neonatal.
Nuestros resultados podrían evidenciar la utilidad del uso de IgM HVS1-2 materno, con el fin de orientar sobre cuáles recién nacidos deben ser investigados para descartar infección por HVS con el fin de intervenir tempranamente en el curso de la enfermedad, evitando de esta manera las secuelas causadas por el virus22.
La escasa sintomatología del SNC, a pesar de las alteraciones citoquímicas encontradas en el LCR en los recién nacidos estudiados en esta investigación, podría deberse a la detección y tratamiento tempranos, ya que la terapia con aciclovir fue instaurada dentro de la semana de recién nacido en la mayoría de los casos.
En nuestra casuística encontramos 63,8% de presencia de virus en sangre y más de 44,4% de PCR-RT positivo en LCR.
El no haber podido realizar en todos los pacientes PCR en LCR debido al alto costo que esto implica para el paciente, puede subestimar la tasa de afectación del SNC de los recién nacidos en las madres, con IgM positivo para HVS.
Aún quedan cosas por definir, tales como cuáles madres serán elegidas para ser sometidas a PCR-RT para HVS, con qué periodicidad, la correlación de carga viral y niveles de IgG e IgM materna y neonatal y el uso dirigido de IgM en el contexto de madres con IgG positiva para HVS.
Debilidades del estudio
En esta investigación sólo fueron incluidos RN hijos de madres IgM positiva en los cuales se realizó el diagnóstico confirmatorio de herpes connatal por PCR-RT ya sea en sangre o LCR, por lo que no hemos podido establecer la prevalencia real de la enfermedad a nivel de nuestra población de gestantes. Por este mismo motivo, no pudo establecerse la prevalencia real de la afectación del SNC de los neonatos ni se pudo evaluar los posibles factores de riesgo para dicha afectación.
Ninguna madre fue estudiada para presencia de HVS 1-2 en secreción vaginal, ni la carga viral. Este aspecto hubiera sido de mucho interés para análisis relacionados a los títulos de anticuerpos y afectación del SNC.
CONCLUSIONES
Un 86% de los hijos de madres con serología IgM positiva para HVS 1-2 a partir del segundo trimestre de embarazo y que continuaba presente en el momento del parto, tuvieron enfermedad invasiva por el virus, independientemente de la presencia de IgG HVS en la madre. Un tercio de la población de RN fueron prematuros, sin embargo, no podemos, con esta investigación, atribuir esta condición a la presencia de la infección por HVS exclusivamente. La frecuencia de encefalitis en los RN de estas madres fue de 80.5%.
Se concluye que la serología IgM positiva materna es un buen marcador de posible enfermedad neonatal por HVS 1-2, aún en ausencia evidente de datos de enfermedad materna, permitiendo un diagnóstico precoz de la enfermedad en el recién nacido, estableciendo aquellos que deben ser sometidos a PCR para HVS en LCR y sangre, previos al inicio del tratamiento.