Services on Demand
Journal
Article
Indicators
-
 Cited by SciELO
Cited by SciELO
Related links
-
 Similars in
SciELO
Similars in
SciELO
Share
Pediatría (Asunción)
On-line version ISSN 1683-9803
Pediatr. (Asunción) vol.36 no.3 Asunción Dec. 2009
ARTÍCULO DE REVISIÓN
Artritis Idiopática Juvenil
Juvenile Idiopathic Arthritis
Dr. Zoilo Morel Ayala 1
1. Departamento de Reumatología. Hospital Central del Instituto de Previsión Social. Cátedra de Pediatría. Centro Materno Infantil. Facultad de Ciencias Médicas. Universidad Nacional de Asunción. Hospital General Pediátrico Niños de Acosta Ñu. Reducto-San Lorenzo.
Solicitud de Sobretiros: Dr. Zoilo Morel. Edificio Coomecipar. Piso 7. Asunción-Paraguay. Teléfono 201781. E-mail: zoiloma@hotmail.com
Artículo recibido el 8 de Agosto de 2009, aceptado para publicación 26 de Noviembre de 2009.
RESUMEN
La Artritis Idiopática Juvenil (AIJ), es un término que describe a un grupo heterogéneo de artritis inflamatoria crónica, que ocurre en personas menores de 16 años de edad, tiene una duración de 6 semanas o más, y donde otras patologías han sido excluidas. El propósito de esta revisión es presentar los cambios en la clasificación y diagnóstico, y mencionar algunos aspectos en el tratamiento de la Artritis Idiopática Juvenil, a fin de lograr un mayor conocimiento de esta patología, en cuyo seguimiento intervienen de manera multidisciplinaria el pediatra, el reumatólogo infantil, el fisiatra, el traumatólogo, el psicólogo y los especialistas de sistemas afectados.
Palabras clave: Artritis idiopática juvenil, clasificación, espondiloartropatías juveniles, diagnóstico, tratamiento.
ABSTRACT
Juvenile idiopathic arthritis (JIA) is a term that describes a heterogeneous group of chronic inflammatory arthritic conditions occurring in persons under age 16 and which last 6 weeks or more, when other diseases have been excluded. The purpose of this review is to report on changes that have been made in classification and diagnosis of the condition, and to mention some aspects of its treatment to promote better understanding of these conditions, in which roles exist for practitioners from a number of disciplines, including pediatricians, pediatric rheumatologists, physiatrists, traumatologists, psychologists, and others from specialties related to specific affected systems.
Key words: Juvenile idiopathic arthritis, classification, juvenile spondyloarthropathy, diagnosis, treatment.
INTRODUCCIÓN
La Artritis idiopática Juvenil (AIJ), engloba las artritis crónicas en menores de 16 años de edad, con duración de 6 semanas o más, y una vez excluida otras causas. Abarca un grupo heterogéneo de artropatías crónicas, que se clasifican en varias categorías, basados principalmente en los patrones clínicos de la enfermedad,y que se caracterizan por una inflamación crónica de articulaciones diartrodiales.
En 1993, la Liga Internacional de Asociaciones para la Reumatología (ILAR, por sus siglas en inglés) a través de la Comisión Pediátrica Permanente estableció una fuerza operante para desarrollar una clasificación de la Artritis Idiopática Juvenil reservada para los niños.
En 1997, la ILAR creó una nueva clasificación para las artritis crónicas en niños, con el fin de proporcionar una unificación internacional aceptable y un sistema de clasificación aplicable, para facilitar el manejo del paciente y la investigación. La propuesta original de Chile, fue revisada en Durban-Sudáfrica, y actualizada en Edmonton-Canadá en el 2001, buscando mayor transparencia, consistencia y fácil aplicación, con características homogéneas, mutuas y exclusivas de la AIJ Tabla 1(1).
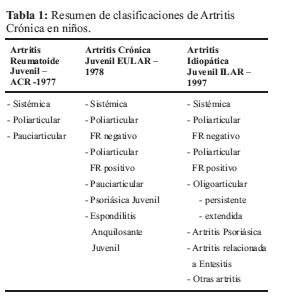
Existen además otras clasificaciones, como las de la Liga Europea Contra el Reumatismo (EULAR) que utiliza el término de Artritis Crónica Juvenil (ACJ), y El Colegio Americano de Reumatología (ACR) que lo define como Artritis Reumatoide Juvenil (ARJ) Tabla 1 (2).
EPIDEMIOLOGÍA
La incidencia de la AIJ varía de 1 a 22/100.000 niños, con una prevalencia de 8 a 150/100.000, a nivel mundial (2).
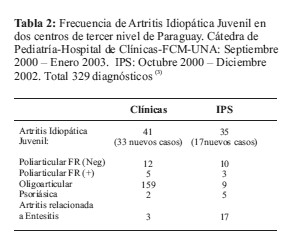
Las formas más frecuentes son la artritis oligoarticular, poliarticular y de inicio sistémico, cuya frecuencia varía dependiendo del área geográfica. En Estados Unidos y el Reino Unido, la forma más común de presentación es la artritis oligoarticular, seguida de la poliarticular y la sistémica (2), en tanto que en países latinos como México, las formas sistémicas y poliarticular son las más frecuentes, siendo la forma oligoarticular rara. Nuestro país, no cuenta con un registro nacional para describir dicha frecuencia Tabla 2.
La artritis oligoarticular afecta preferentemente a niñas de 1 a 3 años de edad, con menor prevalencia en niños no caucásicos; y con una relación masculino:femenino de 4:1 (4). La artritis poliarticular seronegativa también se presenta preferentemente en niñas de 1 a 3 años de edad, en cambio la poliarticular seropositiva es más frecuente en mujeres adolescentes; con una relación de sexo masculino a femenino de 3:1 (5). La media de edad de presentación de la AIJ sistémica es alrededor de los 4 años de edad, con relación similar entre ambos sexos (6,7). La artritis psoriásica es más frecuente en niñas, y puede presentarse hasta en el 25% de los pacientes con psoriasis, con una media de inicio de 7 a 10 años de edad (8). La Artritis relacionada a Entesitis afecta con mayor predilección a varones mayores de 6 años de edad. En diferentes publicaciones se presenta como la segunda más frecuente (9,10).
ETIOLOGÍA Y PATOGENIA
Hasta la fecha, tanto la etiología como la patogenia de la AIJ son poco entendidas, si bien se han hecho importantes avances en el conocimiento de la fisiopatología de estas enfermedades, y se están correlacionando las diferencia inmunológicas y genéticas a la bien conocida diferencia clínica, donde la contribución ambiental es sumamente importante. Estas enfermedades inflamatorias siguen la misma hipótesis que otras enfermedades autoinmunes, en donde anticuerpos son producidos una vez activado el sistema inflamatorio o inmune en un individuo genéticamente predispuesto por agentes ambientales como drogas, agentes infecciosos, radiaciones, trauma y otros. Entre los agentes infecciosos, se pueden citar la clara relación con la borrelia burdogferi, agente de la enfermedad de Lyme, virus de la rubéola y el parvovirus B19, entre muchos otros.
En la AIJ se ha encontrado asociación con varios alelos de los antígenos de histocompatibilidad. Según la clasificación de HLA, el antígeno HLA de clase I-A2 se asocia con el inicio de la artritis oligoarticular en niñas, edad temprana, curso poli-articular. Los antígenos de clase II HLA-DRB1*08 y *11, DQA1*04 y *05 y DQB1*04 se asocian con la oligoarticular persistente y extendida. HLA-DRB1*08 presenta mayor riesgo para AIJ poliarticular Factor Reumatoide (FR) negativo, y HLA-DRB1*11 confiere mayor riesgo de aparición de AIJ sistémica. El HLA-DR4 (DRB1*0401), está asociado con la artritis reumatoide de adultos, presenta un mayor riesgo de artritis poliarticular seropositiva. El antígeno de clase I, HLA-B27 y los antígenos de clase II HLA-DRB1*01 y DQA1*0101 se asocian a artritis relacionada con entesitis y espondiloartropatías juveniles (11).
Hay abundante evidencia de inmuno-regulación alterada y producción de citocinas. Pueden observarse células inmunológicamente activas en la membrana sinovial como los macrófagos que se expresan por actividad de interleucinas (IL) y linfocitos que en forma más lenta e indirecta ayudan a perpetuar el proceso inflamatorio pues estimulan mediadores de inflamación en otras células como los monocitos, fibroblastos y condrocitos. La activación del complemento, con complejos inmunes circulantes (CIC) juegan probablemente un papel en la perpetuación de la reacción inflamatoria. Los CIC consistentemente contienen factor reumatoide (FR) IgM. Los niveles de estos FR correlacionan con la actividad de la enfermedad particularmente en niños con la forma poliarticular (4).
Especulaciones sobre la patogénesis de AIJ se han centrado en la posibilidad de que exista una alteración en la interacción Th1/Th2. Los linfocitos Th1 o CD4+, secretan predominantemente interleucina-2 (IL2), IL3, interferón a (IFN a), factor estimulante de colonias de granulocitos (GM-CSF), factor de necrosis tumoral a (FNT a) y FNT β. Los linfocitos Th2 secretan IL3, IL4, IL5, IL6 e IL10, GM-CSF y FNT a, produciendo activación y diferenciación de linfocitos B1. Diversos estudios han encontrado que el nivel de activación de células T fue significativamente más alto en pacientes con artritis (especialmente para células CD8+) (2).
Investigaciones sobre la red de citocinas en niños con AIJ son con frecuencia contradictorias e incompletas, haciendo difícil la interpretación de los mecanismos patogénicos. Común a todos los subgrupos de AIJ es la ocurrencia de inflamación crónica dentro de las articulaciones sinoviales. Las citocinas son importantes mediadores y reguladores de la inflamación. AIJ sistémica: La expresión anormal de las tres principales citocinas inflamatorias (IL-6, IL-1 y FNTa) es característico de este tipo de enfermedad. Complejos de IL-6 con su receptor soluble, sIL-6R, prolongan la actividad de la citocina. Los niveles de IL-6 se incrementan en cada pico febril y se correlacionan con la actividad sistémica de la enfermedad, artritis, e incremento de los reactantes de fase aguda. Las manifestaciones de hipergammaglobulinemia, trombocitosis, anemia y retraso de crecimiento de la enfermedad sistémica son consecuencia de la producción excesiva de IL-6 (6-7). AIJ poliarticular: En general, el receptor soluble de IL-2 (sIL-2R) está moderadamente incrementado en el compartimiento vascular y líquido sinovial y sus niveles se correlacionan con la actividad de la artritis. AIJ oligoarticular: El patrón de citocinas en niños con enfermedad oligoarticular es similar que en la forma poliarticular. El receptor soluble de IL-2 está incrementado en la sangre y su nivel se correlaciona con la actividad de la enfermedad clínica. Los resultados de estas investigaciones y su aplicación terapéutica, revolucionaron el pronóstico de estas enfermedades.
CLASIFICACIÓN
La AIJ, de acuerdo a la clasificación de la ILAR, se subdivide en diferentes formas, de acuerdo a la clínica, evolución y genética.
ARTRITIS IDIOPÁTICA JUVENIL OLIGOARTICULAR
En este grupo, la artritis afecta a cuatro o menos articulaciones en los primeros seis meses de la enfermedad. Si después de estos seis meses, se ven afectadas más de cuatro articulaciones, se la define como Artritis Oligoarticular Extendida; de lo contrario, se la conoce como Artritis Oligoarticular Persistente.
Preferentemente afecta a niñas, de 1 a 3 años de edad. A pesar de que todas las razas pueden verse afectadas, ocurre con prevalencia menor en no caucásicos. Las niñas superan a los niños en una proporción de 4:1. Cerca del 70% de los pacientes con AIJ oligoarticular tienen anticuerpos antinucleares (ANA) positivos. En orden de frecuencia, las articulaciones más afectadas son las rodillas, los tobillos y las articulaciones pequeñas de las manos. La mayoría de los niños se quejan de dolor, rigidez matinal y limitación funcional. Sin embargo, el 25% de los niños niegan dolor y sólo se observa hinchazón articular.
En este grupo es más frecuente la iridociclitis asociada. La uveítis anterior (iridociclitis) es de bajo grado y al principio, la inflamación es sólo detectable por el examen con lámpara de hendidura. En la oligoartritis, hasta el 20% de los pacientes pueden desarrollar iridociclitis, que suele ser asintomática, siendo más frecuente en los niños con ANA positivo. Por esta razón, el niño debe tener un examen ocular con lámpara de hendidura cada tres a cuatro meses durante el primer año y luego cada 6 meses.
En cuanto al laboratorio, los reactantes de fase aguda pueden estar elevados, como una elevada VSG o PCR, pero no siempre. Niveles muy elevados de reactantes de fase aguda pueden estar asociados con Enfermedad Inflamatoria Intestinal Crónica subclínica. El hemograma no presenta mayores alteraciones y el Factor Reumatoide es negativo.
El diagnóstico es clínico, no existe un análisis laboratorial diagnóstico de esta enfermedad, y se establece por la presencia de artritis crónica (igual o más de seis semanas) en cuatro o menos articulaciones, en los primeros seis meses de enfermedad y con ausencia de otras causas. Criterios de exclusión (ILAR): Psoriasis en un familiar de primer o segundo grado, enfermedad asociada a HLA-B27 en un familiar de primer grado, AIJ sistémica, Factor Reumatoide positivo, HLA-B27 positivo en un niño de seis años o más de edad (1,2,5).
ARTRITIS IDIOPÁTICA JUVENIL POLIARTICULAR FACTOR REUMATOIDE NEGATIVO (SERONEGATIVA)
Este tipo de AIJ, afecta a cinco o más articulaciones en los seis primeros meses de la enfermedad y con prueba negativa para el Factor Reumatoide. La artritis suele ser insidiosa y simétrica, con mayor afección de pequeñas articulaciones, como las interfalángicas distales. En estos pacientes la iridociclitis ocurre en el 5%, y por lo general en personas con un número relativamente reducido de articulaciones afectadas.
La actividad de la enfermedad puede asociarse con la elevación de reactantes de fase aguda y anemia leve. Hasta en un 40% se puede encontrar ANA positivo, y el Factor Reumatoide es negativo por definición.
Para el diagnóstico, la artritis debe estar presente en cinco o más articulaciones durante al menos seis semanas, y con prueba negativa para el Factor Reumatoide (1,4).
ARTRITIS IDIOPÁTICA JUVENIL POLIARTICULAR FACTOR REUMATOIDE POSITIVO (SEROPOSITIVA)
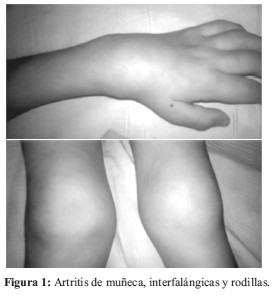
Artritis que afecta a 5 o más articulaciones en los primeros 6 meses de la enfermedad, y con Factor Reumatoide positivo en 2 ocasiones por lo menos con 3 meses de separación. La artritis suele ser insidiosa y simétrica, viéndose con mayor frecuencia la afección de las pequeñas articulaciones de las manos, como las interfalángicas proximales, y las muñecas (Figura 1). Al inicio, puede presentarse con fiebre baja. Algunos pacientes pueden presentar el Síndrome de Felty (esplenomegalia, leucopenia y úlceras en miembros) (12,13). La iridociclitis es muy rara en este tipo de AIJ.
Con respecto al laboratorio, la actividad de la enfermedad puede asociarse con la elevación de reactantes de fase aguda y anemia. El ANA es positivo en raros casos, y el Factor Reumatoide (factor de IgM anti-IgG) es positivo en 2 ocasiones por lo menos con 3 meses de separación, por definición. En estos pacientes, se pueden encontrar anti-péptido citrulinado cíclico (anti-CCP) positivo, relacionándose a mayor destrucción articular.
Diagnóstico: presencia de artritis crónica en cinco o más articulaciones, con FR positivo en dos diferentes ocasiones, con tres meses de separación. Criterios de exclusión: Psoriasis en el paciente o familiar de 1° grado, HLA B27 en varones > 6 años, FR negativo, Síntomas sistémicos (1,4).
ARTRITIS IDIOPÁTICA JUVENIL SISTÉMICA
Se caracteriza por artritis y fiebre diaria ≥39ºC durante más de dos semanas, más al menos uno de los siguientes: exantema evanescente, linfadenopatía, serositis, o hepatoesplenomegalia; con FR negativo.
La fiebre se presenta característicamente en picos diarios de al menos 39°C, una o dos veces al día, acompañado de una erupción evanescente macular/urticariforme de color rosado salmón. El exantema es característico de este sub-tipo, y su ausencia hace dudar del diagnostico. El niño se halla irritable y con malestar general durante la fiebre, pero con recuperación sin la misma. Existe una amplia variación en la gravedad y modo de aparición de los síntomas, que van desde la fiebre y erupción de dos a tres semanas seguidas de artritis, a la aparición simultánea de todos los síntomas, en algunos casos, la fiebre puede preceder al desarrollo de la artritis por meses, a veces por años y en ocasiones aun mas raras lo contrario es cierto. Entre otros síntomas se pueden encontrar a las cefaleas (a veces con signos de meningismo), artralgia o artritis, mialgia, dolores abdominales de serositis que pueden simular un abdomen agudo, disnea y dolor pectoral relacionados a pericarditis y/o pleuritis.
La complicación más seria de este tipo de AIJ es el Síndrome de activación de macrófagos (SAM), que se caracteriza clínicamente por anemia, ictericia, hepatoesplenomegalia, púrpura y encefalopatía; la determinación laboratorial incluye anemia, pancitopenia (minimo de dos líneas celulares), aumento de aminotrasferasas y bilirrubina, prolongación del TP y del TTPA, hipofibrinogenemia, elevación de ferritina, CD 25 y CD 163 solubles y disminución del VSG (6,7,14). La mortalidad es elevada, y el tratamiento es controversial, utilizándose altas dosis de esteroides, ciclosporina o etoposide.
En los estudios de laboratorio de la AIJ de inicio sistémico, se puede encontrar PCR y VSG muy elevados, neutrofilia, trombocitosis y anemia. En casos severos y en SAM los hallazgos de laboratorio antes mencionados. El ANA es negativo, y el FR puede estar normal o elevado.
ARTRITIS RELACIONADA A ENTESITIS
Diagnóstico: Artritis y entesitis, o artritis o entesitis con al menos dos de los siguientes: 1- dolor articular sacroiliaco, inflamación o dolor lumbosacro, 2- HLA-B27 positivo, 3- familiar de primer grado con enfermedad asociada a HLA-B27 confirmada por el médico, 4- iridociclitis (uveitis anterior) aguda, 5- aparición de la artritis en un niño de seis años de edad o mayor. La característica más importante de este tipo de artritis es la presencia de entesitis. Criterios de exclusión: AIJ sistémica, FR positivo, psoriasis o presencia de psoriasis en un familiar de primer grado.
La entesitis es la inflamación de las entesis (lugar donde los tendones, fascias y ligamentos se adhieren al hueso), el cual puede encontrarse clínicamente y por ecografía.
En el laboratorio puede encontrarse elevación de los reactantes de fase aguda, y es frecuente el hallazgo del antígeno HLA-B27.
La artritis relacionada a Entesitis se superpone con las espondiloartropatías (Grupo de estudio europeo para espndiloartropatías) (Tabla 3), la espondilitis anquilosante (Tabla 4), la enfermedad inflamatoria intestinal con artritis y entesitis, y la artritis reactiva. La artritis reactiva generalmente se presenta dos a cuatro semanas después de una infección, siendo más frecuente en niños menores de 10 años de edad y suele durar menos de seis semanas (1,9,10,15-17).


ARTRITIS PSORIÁSICA
Presencia de artritis y psoriasis o artritis y al menos dos de los siguientes: 1- dactilitis, 2- anomalías en uñas (puntilleos en uñas u onicolisis), 3- historia de psoriasis en un familiar de primer grado.
La artritis suele ser asimétrica, de grandes y pequeñas articulaciones. Se asocia con iridociclitis asintomática en el 15% de los niños. Muchos niños se manifiestan primero con artritis, siendo clasificados al principio como portadores de AIJ oligoarticular. Los niños con HLA-B27 desarrollan la enfermedad similar a la espondilitis anquilosante.
Se puede encontrar ANA positivo hasta en el 50% de los pacientes con artritis psoriásica. Criterios de exclusión: Factor Reumatoide positivo, enfermedades relacionadas a HLAB27 en parientes de primer grado o en el niño, o AIJ sistémica (1,8).
OTRAS ARTRITIS NO CLASIFICADAS
Existen artritis que no se ajustan a una categoría, o presentan características de más de una categoría, pudiendo ocurrir hasta en el 10% de los niños con artritis crónica.
En estos pacientes, es importante el seguimiento adecuado, a fin de observar nuevas manifestaciones que pudieran re-clasificar a la artritis.
DIAGNÓSTICO DIFERENCIAL
El diagnóstico de AIJ se realiza después de descartar otras causas de artritis, a través de una historia clínica y un examen físico cuidadosos, y el estudio minucioso de imágenes y pruebas de laboratorio.
El diagnóstico diferencial de artritis agudas y crónicas incluye a entidades de causa infecciosa, artritis reactivas, enfermedades inflamatorias sistémicas, neoplasias y traumas Tabla 5 .

La uveítis, presente en la AIJ, requiere descartar otras causas, sobre todo infecciosas.
La AIJ sistémica debe diferenciarse de otras patologías con fiebre prolongada, exantema, adenopatías y visceromegalias, entre las que se hallan principalmente causas infecciosas, oncológicas y otras autoinmunes Tabla 6 .

En los casos de oligoartritis, y más aún de monoartritis, debe excluirse fundamentalmente la artritis séptica, debiéndose examinar y cultivar el líquido sinovial, con inicio inmediato de antibióticos en dicho caso. Existen numerosos virus que pueden causar artritis, que en general son poliarticulares, entre los que se hallan parvovirus B19, virus de la hepatitis B, rubéola, varicela, herpes, viruela, y el VIH.
Debe sospecharse malignidad, en caso de dolor óseo y articular sobre todo nocturno, fiebre de bajo grado, velocidad de sedimentación muy acelerada, y citopenias.
Entre las artralgias sin artritis deben descartarse hipermovilidad, dolores crónicos o síndromes dolorosos amplificados, síndromes de uso excesivo (1,2,4-7,14).
TRATAMIENTO
El manejo es multidisciplinario, es decir, el niño debe tener el seguimiento del pediatra tratante, el reumatólogo pediátrico, el fisioterapeuta, el psicólogo y el especialista del órgano afectado en caso de afección sistémica.
AIJ OLIGOARTICULAR
Los anti-inflamatorios no esteroideos (AINES) pueden ayudar a controlar los síntomas, pero no alteran la historia natural de la enfermedad. Los AINES aprobados para uso en niños son el ácido acetil salicílico, ibuprofeno, naproxeno, tolmetín, e indometacina, con la restricción en el uso del primero por su relación con el Síndrome de Reye. El tratamiento inicial consiste en la aplicación intra-articular de esteroides de depósito, principalmente triamcinolona hexacetonida, hasta 1 mg/kg/articulación. En general, debe iniciarse un fármaco modificador de la enfermedad (FARME) como el metotrexato, la sulfasalazina, la cloroquina o hidroxicloroquina, la leflunomida, o un agente anti-FNT (etanercept, infliximab o adalimumab) si la inflamación no está controlada en los primeros tres meses de tratamiento. La Iridociclitis se trata con medicamentos tópicos en un principio, pero si es resistente o presenta efectos secundarios, deben utilizarse metotrexato, micofenolato, ciclosporina, tacrolimus, infliximab o adalimumab. Algunos niños necesitan fisioterapia desde el inicio del cuadro, con ejercicios, estiramiento, férulas, calor o frío, ondas cortas, entre otros (18-20).
AIJ POLIARTICULAR
Los niños con poliartritis requieren un FARME al diagnóstico, pudiendo iniciarse con uno o más, y si luego de varios meses no hay una adecuada respuesta debe iniciarse un agente biológico como el anti-FNT (etanercept, infliximab o adalimumab) dentro de los tres meses de tratamiento. En casos refractarios a los anteriores pueden utilizarse otros agentes biológicos y en última instancia se describe el uso del trasplante de células madre. Los niños con poliartritis RF positivo tienen un alto riesgo para presentar artritis erosiva prolongada. Algunos pacientes requieren varios medicamentos en conjunto para mantener el control de la artritis y la función, y siempre requieren de terapia física y ocupacional (18-20).
AIJ SISTEMICA
En este tipo de artritis son útiles los AINES, como la indometacina, especialmente útil para la fiebre y la serositis. También son útiles en casos más severos los esteroides sistémicos, la Inmunoglobulina intravenosa (IGIV), y los FARME como el metotrexato. En casos de asociación a SAM también deben utilizarse metilprednisolona, ciclosporina A, IGIV y/o etopósido. En cuanto a los agentes biológicos, los anti-FNT son aquí menos eficaces comparados con los otros tipos de artritis, debiendo usarse en su defecto anti-R IL-6 como el tocilizumab y anti R IL-1 como el anakinra, con ciertos estudios que demuestran la superioridad del canakinumab (anticuerpo monoclonal a la interleukina 1 beta). También estos niños necesitan rehabilitación de acuerdo a la afección presente (14,18,19,21-24).
ARTRITIS RELACIONADA A ENTESITIS
El tratamiento de esta artritis es similar a la oligoarticular y la poliarticular. La mayoría de los pacientes responden por corto tiempo a las infiltraciones intra-articulares con esteroides, necesitando además el uso de AINES, sulfasalazina, hidroxicloroquina o cloroquina, metotrexato y fisioterapia. Entre los AINES más utilizados y con mejores resultados para las entesitis se encuentran la indometacina y el diclofenac. En casos severos y con afección axial, se ha demostrado la utilidad de los agentes anti-FNT, con más eficacia que el metotrexato y otros FARME (9,15,17-19).
ARTRITIS PSORIÁSICA
El tratamiento es similar a la AIJ oligoarticular, con el uso de inyecciones intra-articulares de esteroides, AINES y FARME. El metotrexato es muy útil, tanto para la psoriasis como para la artritis. En presentaciones más severas se utilizan anti-TNF con excelentes resultados, pero a dosis más altas que las utilizadas en otros tipos de artritis (8,18-19).
TERAPIA FÍSICA Y OCUPACIONAL
No se podría poner suficiente énfasis en la importancia de estas intervenciones para un buen pronóstico de estas afecciones. Los objetivos de la terapia física y ocupacional son el de maximizar las funciones, prevenir deformidades y ayudar al niño o adolescente a alcanzar su completo desarrollo: físico, psico-social, emocional, educacional y vocacional.
El concepto principal es el de ayudar al paciente y a su familia en llevar una vida lo más normal posible.
Los principios se podrían resumir en los siguientes:
PRONÓSTICO Y SEGUIMIENTO
El seguimiento de los niños con Artritis Idiopática Juvenil continúa siendo un desafío, por la posible persistencia de la actividad de la enfermedad, hecho con cambios importantes desde este milenio, con la introducción de clasificaciones uniformes a nivel mundial y con terapias con mejores resultados como los FARME y los agentes biológicos.
La AIJ a su libre evolución conlleva a limitación funcional importante, con destrucción articular, atrofia muscular, afección ocular en ciertos casos pudiendo llegar a la ceguera, depresión, desnutrición, retraso en el crecimiento y de la pubertad, osteopenia/osteoporosis, afección sistémica, entre otros.
Es importante el diagnóstico precoz de la enfermedad, su tratamiento inmediato y el seguimiento con escalas de medida de mejoría y recaída de la enfermedad, del daño articular, y del daño a sistemas. En las Tablas 7, 8 y 9 , se presentan respectivamente los criterios preliminares de mejoría en AIJ, los criterios preliminares de recaída en AIJ, y los criterios de remisión clínica en AIJ (25-26).



La AIJ influye en prácticamente todos los aspectos de la vida del niño, incluidas la actividad física, social, emocional, intelectual, y con gran repercusión a nivel familiar. Por tanto, el manejo debe ser siempre multidisciplinario.
REFERENCIAS
1. Petty RE, Southwood TR, Manners P. International league of Associations for Rheumatology classification of juvenile idiopathic arthritis: second revision, Edmonton, 2001. J Rheumatol. 2004;31:390-92. [ Links ]
2. Cassidy JT, Petty RE. Chronic arthritis in childhood. En: Cassidy P, Laxer L, editores. Textbook of pediatric rheumatology. 5ta ed. Philadelphia: Elsevier; 2005.p.206-260. [ Links ]
3. Lopez-Benitez JM, Miller LC, Schaller JG, Moreno LM, Espinola M. Erroneous diasgnoses in children referred with acute rheumatic fever. Pediatr Infect Dis J. 2008;27(2):181-82. [ Links ]
4. Petty RE, Cassidy JT. Polyarthritis. En: Cassidy P, Laxer L, editores. Textbook of pediatric rheumatology. 5ta ed. Philadelphia: Elsevier; 2005.p.261-273. [ Links ]
5. Petty RE, Cassidy J.T. Oligoarthritis. En: Cassidy P, Laxer L, editores. Textbook of pediatric rheumatology. 5ta ed. Philadelphia: Elsevier; 2005.p.274-290. [ Links ]
6. Petty RE, Cassidy JT. Systemic arthritis. En: Cassidy P, Laxer L, editores. Textbook of pediatric rheumatology. 5ta ed. Philadelphia: Elsevier; 2005.p.291-303. [ Links ]
7. Woo P. Systemic juvenile idiopathic arthritis: diagnosis, management and outcome. Nat Clin Pract Rheumatol. 2006;2:28-34. [ Links ]
8. Petty RE, Southwood TR. Psoriatic arthritis. En: Cassidy P, Laxer L, editores. Textbook of Pediatric Rheumatology, Elsevier-Saunders, 5ta Ed. Philadelphia; Elsevier; 2005: 324-333. [ Links ]
9. Cassidy JT, Petty RE. Juvenile ankylosing spondylitis. En: Cassidy P, Laxer L, editores. Textbook of pediatric rheumatology. 5ta ed. Philadelphia: Elsevier; 2005.p.304-323. [ Links ]
10. Tse SM, Burgos-Vargas R, Laxer RM. Anti-tumor necrosis factor alpha blockade in the treatment of juvenile spondylarthropathy. Arthritis Rheum. 2005;52:2103-2108. [ Links ]
11. Woo P. Cytokines and juvenile idiopathic arthritis. Curr Rheumatol Rep. 2002;4(6):452-57. [ Links ]
12. Bloom BJ, Smith P, Alario AJ. Felty syndrome complicating juvenile rheumatoid arthritis. J Pediatr Hematol Oncol. 1998;20(5):511-13. [ Links ]
13. Chan-Hee L, Sung-Hun H, Bo-Young Y, Yun-Woo L. A case of adult-onset Felty syndrome in juvenile rheumatoid arthritis. Pediatr Int. 2005;47:463-65. [ Links ]
14. Kelly A, Ramanan AV. Recognition and management of macrophage activation syndrome in juvenile arthritis. Curr Opin Rheumatol. 2007;19:477-81. [ Links ]
15. Tse SM, Laxer RM, Babyn PS. Radiologic improvement of juvenile idiopathic arthritis-enthesitis-related arthritis following antitumor necrosis factor-alpha blockade with etanercept. J Rheumatol. 2006;33:1186-188. [ Links ]
16. Carter JD. Reactive arthritis: defined etiologies, emerging pathophysiology, and unresolved treatment. Infect Dis Clin N Am. 2006;20:827-47. [ Links ]
17. Rodríguez S, Gámir ML. Espondiloartritis en la infancia: formas de presentación, diagnóstico y tratamiento. Reumatol Clin. 2007;3 Supl 2:S2-6. [ Links ]
18. Haines KA. Juvenile idiopathic arthritis: therapies in the 21st century. Bull NYU Hosp Jt Dis. 2007;65(3):205-11. [ Links ]
19. Ilowite NT. Update on biologics in juvenile idiopathic arthritis. Curr Opin Rheumatol. 2008;20:613-18. [ Links ]
20. De-Inocencio J, Merino R, Álvarez C, García-Consuegra J. Efectividad del etanercept en el tratamiento de la artritis idiopática juvenil. An Pediatr (Barc). 2009;70(4):354-61. [ Links ]
21. Yokota S, Imagawa T, Mori M, Miyamae T. Efficacy and safety of tocilizumab in patients with systemic-onset juvenile idiopathic arthritis: a randomised, double-blind, placebo-controlled, withdrawal phase III trial. Lancet. 2008;371:998-1006. [ Links ]
22. Ruperto N, Lovell DJ, Quartier P, Paz E. Abatacept in children with juvenile idiopathic arthritis: a randomised, double-blind, placebo-controlled withdrawal trial. Lancet. 2008;372(9636):383-91. [ Links ]
23. Zeft A, Hollister R, LaFleur B, Sampath P. Anakinra for systemic juvenile arthritis: the rocky mountain experience. J Clin Rheumatol. 2009;15(4):161-64. [ Links ]
24. Church LD, McDermott MF. Canakinumab, a fully-human mAb against IL-1beta for the potential treatment of inflammatory disorders. Curr Opin Mol Ther. 2009;11(1):81-89. [ Links ]
25. Giannini E, Ruperto N, Ravelli A, Lovell D. Preliminary definition of improvement in juvenile artritis. Arthritis Rheum. 1997;40(7):1202-1209. [ Links ]
26. Brunner HI, Lovell DJ, Finck BK, Giannini EH. Preliminary definition of disease flare in juvenile rheumatoid arthritis. J Rheumatol. 2002;29(5):1058-1064. [ Links ]














