INTRODUCCIÓN
La apendicitis aguda es de las patologías quirúrgicas más diagnosticadas en el servicio de urgencia de los hospitales, constituyendo una de las causas principales de las intervenciones quirúrgicas. Siendo también una de las principales causas del abdomen agudo quirúrgico, casi en un 50%, conformando entre 2 ⁄ 3 de las laparotomías1.
Esta enfermedad se describe como la secuencia de inflamación, perforación, formación de absceso y peritonitis, teniendo un cuadro clínico muy característico, siendo el dolor con inicio brusco, localización derecha, signo de Burney positivo y usualmente acompañado con náuseas2. Aún no se tiene entendido con exactitud el motivo del desarrollo de esta patología en la actualidad, pero se tiene la sospecha que llega a ser causada por una obstrucción de la luz, por medio de fecalitos1.
La apendicitis es la patología quirúrgica no obstétrica más frecuente en el embarazo. Su incidencia puede ser variable y se presenta con mayor proporción durante el primer y segundo trimestre de gestación3,4. Se reporta a nivel mundial con una frecuencia de 0,1 a 1,4 por 1000 embarazos4,5. Esta patología plantea dificultades para el diagnóstico debido a los cambios fisiológicos propios del embarazo, siendo el dolor abdominal el principal síntoma. Requiere un tratamiento quirúrgico de urgencia6.
Aquella gestante que presenta apendicitis aguda puede llegar a tener un 2,68 más de riesgo de un parto pretérmino y de desprendimiento de placenta, así como un 1,3% más de probabilidades de sufrir de peritonitis. La demora en el diagnóstico podría significar un riesgo tanto para la vida de la madre, como la del feto7,10.
Se presenta el siguiente caso clínico que tiene como objetivo presentar las características clínicas de una gestante que presento apendicitis aguda en el inicio de trabajo de parto.
DESCRIPCIÓN DEL CASO
Se presenta el caso de una paciente de 34 años de edad, procedente de Oxapampa; la cual acude a Emergencia del Hospital "Ernesto Germán Guzmán González " de Oxapampa, Pasco, Perú, con un tiempo de enfermedad de 3 días. Refirió cefalea, epigastralgia, dolor lumbar y edema de manos y pies.
Ingresa al servicio de gineco-obstetricia con 36 semanas de gestación, con diagnósticos de preeclampsia leve e infección del tracto urinario (ITU). Ella recibe el tratamiento farmacológico y se indica el alta al tercer día de hospitalizada con aparente mejoría.
Es reingresada de emergencia, con inicio de trabajo de parto, hipertensión arterial inducida por el embarazo en tratamiento, ITU en tratamiento.
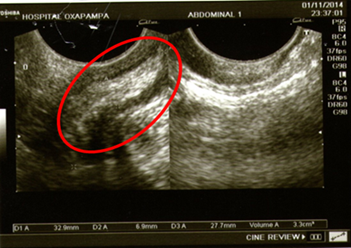
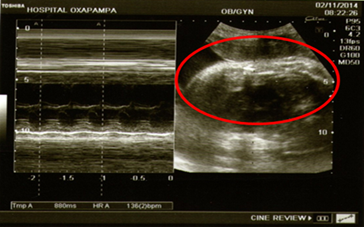
En la hospitalización, luego de aproximadamente 12 horas, se nota quejumbrosa y refiere dolor en flanco derecho, por lo que se decide tomar una ecografía abdominal y transvaginal (Figuras 1 y 2). Donde se llegó a evidenciar: aumento del diámetro apendicular, líquido libre periapendicular e inmovilidad del apéndice.
Según los resultados se presentó: útero grávido, altura uterina 32 cm., situación longitudinal, posición dorso derecho, presentación cefálica. Punto doloroso de Mc Burney (+), Blumberg (+) con el cual se diagnostica abdomen agudo quirúrgico y posible apendicitis aguda complicada, el cual se relaciona estrechamente con sus exámenes de laboratorio.
Fue programada para sala de operaciones con diagnóstico de apendicitis aguda complicada. Se realiza la cesárea segmentaria transversal primaria + bloqueo tubárico bilateral + apendicectomía convencional. Con esta intervención se apreciaron los siguientes hallazgos intraoperatorios: Recién nacido vivo mujer, peso: 2850 gr, placenta corporal posterior, líquido amniótico claro, sangrado intraoperatorio aprox. 600 cc.
La complicación presentada fue el plastrón apendicular donde estuvo involucrado el íleon terminal, epiplón mayor y ciego. El apéndice cecal tenía aproximadamente 8 x 1 cm de diámetro en posición retro ileal, necrosada en toda su extensión, y estuvo cubierta por fibrina, con líquido purulento periapendicular. La histopatología mostró apendicitis aguda necrotizante. La paciente evoluciona favorablemente y se indica el alta al tercer día postoperatorio, sin complicaciones.
DISCUSIÓN
Se puede observar del caso expuesto, el abdomen agudo en el embarazo representa un reto diagnóstico y terapéutico8. En la población general mayormente es de diagnóstico clínico, pero durante la gestación puede ser complicado debido a los cambios anatómicos y fisiológicos dinámicos.
Los cambios más significativos durante este periodo son mayor sensibilidad generalizada, modificación del lugar del apéndice9, el cual dificulta la utilización de maniobras clínicas, un aumento del tiempo en el tránsito intestinal, distensión abdominal, náuseas y vómitos, el cual se pueden presentar en un 50% a 80% de las gestantes8.
Se sabe que durante el primer trimestre el útero permanece intrapélvico, pero a medida que aumenta de volumen se vuelve intraabdominal. Aproximadamente a las 12 semanas de gestación, migra cranealmente al punto doloroso de Mc Burney y continuará de esta manera hasta alrededor de la semana 32, donde el apéndice se desplaza hasta el área de la cresta ilíaca, colinda con el apéndice, el ciego y el colon ascendente al lado derecho10.
La importancia de este caso es demostrar la evolución y el curso de esta enfermedad, demostrando que según los síntomas puede llegar a confundirse con el trabajo de parto en fase activa. Con una atención temprana, se dio un alumbramiento exitoso, ya que, aun siendo pretérmino y con la apendicitis presente, el producto nació sano y no hubo ninguna complicación añadida.
Al iniciarse el verdadero trabajo de parto se producen dolores más fuertes y de forma rítmica, llegando a un aumento en intensidad y duración, a diferencia de los primeros síntomas manifestados por la paciente los cuales fueron epigastralgia y dolor lumbar.
Es por eso que se recalcar en cuán importante es una correcta anamnesis y examen físico en este tipo de pacientes, para que puedan ser detectadas con un examen de imágenes y no descartadas como dolor propio de la gestación.
La apendicitis aguda puede presentarse en cualquiera de los tres trimestres, como se demostró en la paciente, pero se reporta tener mayor incidencia en el segundo trimestre y con complicación de perforación apendicular en el tercer trimestre9.
Se concluye por el caso clínico presentado y con resultados similares en varias investigaciones que el diagnóstico de apendicitis en gestantes se establece primordialmente mediante la clínica, sin embargo, los estudios de imágenes resultan esenciales en caso que exista duda diagnostica10,11.