INTRODUCCIÓN
La hernia de Spiegel (HS) es una protrusión del saco peritoneal, órgano o grasa pre peritoneal por defecto en la aponeurosis en la línea de Spiegel, sea congénito o adquirido. La línea de Spigel es parte de la aponeurosis del músculo transverso del abdomen y oblicuo interno, entre la línea semilunar (borde lateral) y el borde lateral del recto abdominal (borde medial)1 desde el octavo cartílago costal hasta el pubis. Adrian Van der Spieghel (1576-1625), anatomista belga, fue el primero en describir la línea semilunar o línea de Spiegel2. El anatomista Joseph Klinkosch fue el primero en describir este tipo de hernias como un defecto en la línea semilunar5, acuñando el término de hernia de Spiegel6.
Es una hernia poco frecuente, su incidencia varía entre 0.12_2% de las hernias de la pared abdominal1-3. Se presenta en todas la edades, con un pico de incidencia entre los 50 y 60 años, 7 siendo ligeramente más frecuente en mujeres3,6,7.
Más de 90% de las hernias de Spiegel se encuentran en el llamado «cinturón Spigeliano de hernias», una zona transversa de 6 cm localizada arriba del plano inter espinoso, donde la aponeurosis Spigeliana es más ancha. Uno de los puntos más débiles es la intersección entre la línea semilunar y la línea semicircular o arco de Douglas o línea arcuata, que marca dónde termina la lámina aponeurótica posterior del recto abdominal8. Sir Astley Cooper, en 1804, dio la primera explicación anatómica con su «teoría vascular», proponiendo un prolapso por la aponeurosis del músculo transverso por apertura de vasos perforantes y nervios9.
Anson y MacVay pensaban que se provocaba por infiltración grasa pre peritoneal, provocando áreas de debilidad en la pared abdominal7. Fue hasta 1944 cuando Zimmerman propuso un «defecto musculo-aponeurótico» arriba de la línea arcuata, resultando en una debilidad entre las capas del músculo transverso y oblicuo interno con interdigitación de tejido graso1. Con base en esto, se han considerado varios factores que contribuyen en su etiología, como el aumento de la presión intra-abdominal, deterioro de la pared abdominal, alteraciones de colágeno, edad, obesidad, embarazos múltiples, pérdida de peso, enfermedad pulmonar obstructiva crónica (EPOC), trauma1,4,5,9. Los casos congénitos se explican por un desarrollo embriológico anormal de la pared muscular, 10 ya que existe 19% de los casos asociado con testículo no descendido ipsilateral3. La presentación clínica es muy variable, el paciente generalmente se queja de una masa lateral al borde del recto, que protruye con la maniobra de Valsalva1,2,10.
Se ha reportado dolor como el único signo presente, sin masa palpable2,9,11; en algunos casos, los pacientes están asintomáticos y resulta un hallazgos quirúrgico o radiológico10. Cuando la hernia se presenta incarcerada (aproximadamente 25% de los casos11) el cuadro clínico se caracteriza por dolor, que se puede localizar en la línea media. Se ha reportado que hasta 14% de los pacientes se presentan con estrangulación11. El diagnóstico es difícil, y más si no se piensa en la entidad, sobre todo porque la hernia es contenida por detrás de la fascia. Sólo 50% de las hernias se diagnostican preoperatoriamente12. Entre los métodos de imagen disponibles para el diagnóstico se encuentran las radiografías simples de abdomen, el ultrasonido y la tomografía computarizada (TC)7. Las radiografías simples del abdomen son útiles en caso de que el paciente tenga un cuadro de oclusión intestinal. En rara ocasión en la placa lateral se observarán asas de intestino dentro de la pared abdominal. El ultrasonido tiene la ventaja de ser más específico y sensible, además de ser rápido y de bajo costo. Se puede utilizar en la sala de emergencia o en pacientes embarazadas. Puede llegar a mostrar asas intestinales dentro del saco herniario. La tomografía computada (TC) es el método diagnóstico más preciso, en especial si se utiliza medio de contraste oral. Éste permite visualizar las diferentes capas de la pared abdominal y las vísceras que pueden estar protruyendo a través del defecto. Además, tiene la ventaja de que se puede excluir otra patología de la pared abdominal o intraabdominal1,4,10 El tratamiento siempre es quirúrgico, y se puede realizar de diversas maneras. De manera convencional (no laparoscópico) encontramos la reparación directa del defecto, la cual se considera una reparación con tensión y cursa con un porcentaje elevado de recidivas (4%)12 Además, está la reparación con malla (sin tensión), con la cual se logra una disminución significativa de las recidivas (0% en algunas series)1,4. Una de las desventajas de las técnicas convencionales es que requieren una incisión y disección amplias, por lo que requieren hospitalización13. Por otro lado, se encuentran las técnicas laparoscópica. Este tipo de reparación se realizó por primera vez en 1992, y hay tres variaciones principales: la reparación totalmente extra peritoneal, el abordaje transabdominal pre peritoneal y el método intraperitoneal tipo «onlay» (IPOM)1,14. Este tipo de técnicas han mostrado un índice de recidivas reportado en 0%13. Las técnicas intra peritoneales permiten la valoración de las vísceras abdominales, lo que puede ser útil para valorar viabilidad intestinal, si existe duda en el diagnóstico o para realizar otros procedimientos simultáneos. Sin embargo, hay un riesgo agregado de una lesión visceral4,13. Dado que estas técnicas no requieren una Murillo ZA y cols.
Tratamiento laparoscópico de la hernia de Spiegel An Med (Mex) 2009; 543: 166-169 168 disección extensa, permiten una recuperación rápida y con poco dolor5.
Por la naturaleza de las incisiones hay una disminución en el porcentaje de infección de las heridas.
PRESENTACIÓN DEL CASO
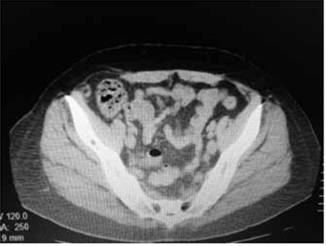
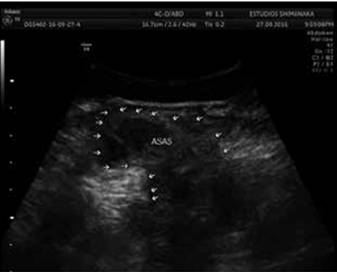
Mujer de 37 años con antecedentes de triple cesareada anterior. Se presentó a consulta por tumoración abdominal en cuadrante inferior derecho de varios meses de evolución, la cual fue evidenciada cuando tomaba un baño. Refirió que el tumor se exacerbaba con el esfuerzo, aumentando de volumen en la región. Se realizó ecografía de partes blandas, donde en el defecto se observan asas intestinales con peristaltismo. Se realizó además un estudio tomográfico en Valsalva donde se observó una hernia de Spiegel de 4-6 cm, cuyo saco midió 9-10 cm y que contenía asas intestinales (Figura 1).
Con estos hallazgos se decide intervenir de manera electiva.
A su ingreso, se encontró hemodinámicamente estable, lucida, ubicada en tiempo, espacio y persona. Presentaba abdomen asimétrico con vergetures, plano blando depresible con leve dolor a la palpación en fosa iliaca derecha, donde se palpa anillo pequeño sobre la línea de Spiegel, con una tumoración que se hace evidente con maniobra de Valsalva, sin irritación peritoneal, con ruidos hidroaereos positivos y conservados.
Se tomó muestras de laboratorio (hemograma, química sanguínea coagulograma, los cuales se encontraron dentro de límites normales.
Fue ingresada con diagnóstico de hernia de Spiegel y programada para tratamiento quirúrgico.
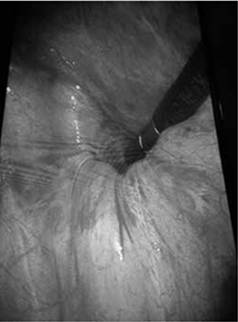
Durante la cirugía se observó un defecto de 2 x 2 aproximadamente (Figura 4 y Figura 5) sin compromiso intestinal, se realizó reparación del defecto por laparoscopia, con puntos de poliéster y luego la colocación de malla de politetrafluoroetileno expandido de 6 cm x 6 cm (Figura 5).
La paciente cursó un postoperatorio con mínimo dolor y egresó en buen estado general, tolerando la vía oral las siguientes 12 horas posteriores a la cirugía.
DISCUSION
La hernia de Spiegel constituye una entidad rara dentro de la cirugía general. Su presentación clínica es variada y, por lo tanto, hay que tener alta sospecha diagnóstica al revisar al paciente15. Puede encontrarse por encima o por debajo del ombligo, y las más bajas confundirse con una hernia inguinal. En el caso de nuestra paciente se localizaba intermedio entre el ombligo y la región inguinal derecha por lo que la sospecha clínica se comprobó luego con los estudios de imágenes. Si existe duda del diagnóstico, hay métodos de imagen para poder ayudar a llegar al diagnóstico como la ecografía de partes blandas o con mejor precisión la tomografía computarizada. Ambos estudios se realizaron en nuestro caso, primero la ecografía donde se evidencia el saco y asas intestinales. Se realizó primero una TAC de abdomen donde no se observaba el defecto. Se repitió dicho estudio realizando maniobra de Valsalva durante los cortes, y en este caso ya se pudo poner en evidencia el defecto y su contenido.
Una vez hecho el diagnóstico, el tratamiento de elección es quirúrgico, habiendo diversas técnicas disponibles.
Existen, sin embargo, diversas opiniones en cuanto a cuál es la mejor técnica y en qué paciente. La resolución podría ser por vía convencional, con el uso o no de material protésico, como también por acceso laparoscópico, donde también se tiene ambas opciones.
Para la resolución de este caso, se utilizó el acceso laparoscópico, por técnica intraperitoneal, cerrando el defecto con puntos y luego reforzando la misma colocando una malla de polipropileno.
El acceso laparoscópico además sirve también para certificar la sospecha diagnóstico, como también ofrece los beneficios de la técnica mínimamente invasiva.
Algunos autores como DeMatteo18, utilizan mallas tipo PTFE Dual-Mesh, aceptada por varios autores. Aunque la mayoría de los autores resuelven los casos colocando una malla de polipropileno que luego queda cubierta por el peritoneo. En nuestro medio utilizar prótesis de PTFE Dual-Mesh es a veces dificultoso por su alto costo.
Para hernias no complicadas, la técnica laparoscópica extraperitoneal permite gozar de los beneficios de una cirugía extraperitoneal y de la mínima invasión15,16).
En caso de una hernia complicada hay quienes consideran el acceso convencional como