Según la Organización Mundial de la Salud, la dieta saludable y la actividad física suficiente y regular son los principales factores de promoción y mantenimiento de una buena salud y estilo de vida durante toda la existencia. Las enfermedades crónicas no transmisibles representan con diferencia la causa de defunción más importante en el mundo, pues acaparan 63% del número total de muertes anuales. Matan a más de 36 millones de personas cada año. Cerca de 80% de las muertes se concentran en los países de ingresos bajos y medios1.
En Colombia, una investigación de Arguello et al., evaluó los estilos de vida de 378 estudiantes del área de la salud en el año 2009, identificó que en términos generales, las prácticas saludables de estos estudiantes se encontraron en puntuaciones promedio2. En el año 2014, Laguado J. et al, llevaron a cabo un estudio sobre estilos de vida saludable en 154 estudiantes de enfermería y determinaron que, los hábitos saludables no son realizados de forma rutinaria, los datos encontrados potencian las conductas de riesgo para enfermedades crónicas no transmisibles en esta población de estudio3. En Venezuela, Marvin Q et al. realizaron en el 2011 un estudio para com parar la conducta alimentaria de los profesionales de la salud de un hospital en Caracas, Venezuela y otro hospital en Arizona, Es tados Unidos. Se evidenció que los hábitos alimen tarios de ambos grupos constituyen un riesgo para su salud4. En España, en el 2014, Rizo et al., en un estudio denominado calidad de la dieta y estilos de vida en estudiantes de Ciencias de la Salud, encontraron de que a pesar de que los niveles de sobrepeso y obesidad entre estos universitarios fue menor que el de la población general, existían desequilibrios en su alimentación, observándose que el tener conocimientos de nutrición no influye en la toma de decisiones para una alimentación y estilo de vida saludables5.
De acuerdo a la Encuesta Nacional de Factores de Riesgo realizada por el Ministerio de Salud del Paraguay en el 2011, 75% de la población es sedentaria, mientras que 58% se encuentra con sobrepeso y obesidad. En tanto que 85% consume poca cantidad de frutas y verduras. Las ECNT ocupan las cuatro primeras causas generales de muerte desde el 2004; responsables del 70% de los fallecimientos en el país, que registra una prevalencia de casos que va en aumento6.
En nuestro país, en el año 2013, Vierci et al. encontraron elevada frecuencia de hábitos alimentarios inapropiados y bajo consumo de alimentos saludables en 150 funcionarios públicos de Asunción7. En 2015, Romero et al, encontraron que la prevalencia del síndrome metabólico en adultos de Asunción fue 25,5%8.
A nivel local, en la ciudad de Encarnación, en el año 2010, González R. et al. investigaron el síndrome metabólico en 100 funcionarios del Hospital Regional de Encarnación, sin distinción de rango, con edades comprendidas entre 20 a 65 años, hallando una prevalencia de 36%9. En 2013, Zayas V. et al. estudiaron la prevalencia de sobrepeso y obesidad en estudiantes de la Facultad de Medicina de la Universidad Nacional de Itapúa de la ciudad de Encarnación: 61,8% presentó normopeso y 38,2% sobrepeso u obesidad10.
El estilo de vida es el conjunto de comportamientos que practica habitualmente una persona en forma consciente y voluntaria, de tal manera que se desarrolla durante la vida del sujeto. Son comportamientos que hacen a las personas más o menos propensas a la enfermedad o a mantener sus estados de salud11.
Las enfermedades crónicas no trasmisibles son afecciones de larga duración con una progresión generalmente lenta. Los cuatro tipos principales son: las enfermedades cardiovasculares (los infartos de miocardio y accidentes cerebrovasculares), el cáncer, las enfermedades respiratorias crónicas y la diabetes mellitus1. Son numerosos los estudios que ponen de manifiesto que los cambios cualitativos y cuantitativos en las dietas actuales, junto con otros cambios en el estilo de vida reflejados en un descenso en la actividad física, han provocado un alarmante aumento en el número de personas con sobrepeso y obesidad, un incremento en las cifras de colesterol y triglicéridos, así como altas cifras de presión arterial12. Cada una de estas alteraciones de forma independiente suponen un riesgo para la salud del individuo a mediano y largo plazo, sin embargo, el riesgo se incrementa aún más cuando estas alteraciones se manifiestan en conjunto.
En 1.988, Reaven describió un conjunto de alteraciones relacionadas con las enfermedades cardiovasculares, en la cual la resistencia a la insulina actuaba como mecanismo fisiopatológico de base, esta patología se conoce hoy en día como síndrome metabólico8.
El riesgo cardiometabólico es la predisposición a la aterosclerosis y diabetes mellitus tipo 2, se origina de la asociación de los factores de riesgo cardiovascular más las alteraciones propias del síndrome metabólico (principalmente obesidad abdominal y resistencia a la insulina)13.
La evaluación del estado nutricional a través de la antropometría permite tomar medidas preventivas en bien de la salud11. El indicador más utilizado para cuantificar la obesidad es el índice de masa corporal (IMC). Sin embargo, este no proporciona información acerca de la distribución de la grasa corporal. Esto es un aspecto de relevancia, ya que se ha establecido que el lugar de depósito y la distribución de la grasa en el cuerpo representa un riesgo diferente, correspondiendo al tejido adiposo abdominal y más específicamente al tejido adiposo perivisceral (mesenterio, omentos) el que se asocia con mayor riesgo de enfermedad cardiovascular, diabetes mellitus tipo 2, cáncer, entre otras, ya que posee una respuesta fisiológica distinta de la situada subcutáneamente13.
El tejido adiposo es considerado actualmente un verdadero órgano endocrino, el cual no sólo cumple su más conocido rol de almacenar grasa, sino que además secreta hormonas y citoquinas (leptina, resistina, adiponectina, interleukina-6, TNF-alfa, visfatina, etc.), factores que se relacionan de una manera más directa con alteraciones de la función metabólica14. Este depósito graso, llamado ectópico, carece de las funciones de la grasa subcutánea en la homeostasis de la glucosa y, en cambio, tiene una acción proinflamatoria y diabetógena15.
Diversos estudios han demostrado una fuerte asociación entre la circunferencia de la cintura y la grasa abdominal. También se ha otorgado a la circunferencia de la cintura una capacidad discriminatoria superior a la del IMC, como marcador de riesgo de enfermedades crónicas como la hipertensión arterial y su capacidad de elevar el riesgo cardiovascular. Por lo anterior, hoy en día se considera a la medición de la circunferencia de cintura un buen predictor clínico del riesgo cardiovascular, independiente del IMC16.
El análisis de impedancia bioeléctrica estima el porcentaje de grasa corporal. Puede ser una técnica de detección útil cuando se utiliza en combinación con el IMC para identificar a las personas que están en mayor riesgo cardiometabólico y necesitan una mayor investigación.
La investigación reciente ha identificado que la duración insuficiente y la mala calidad del sueño parecen contribuir a un mayor riesgo de enfermedad cardiovascular. Con la restricción experimental del sueño se ha demostrado que aumenta el apetito, compromete la sensibilidad a la insulina, aumenta la presión arterial y aumenta la lipoproteína de baja densidad (LDL) y los niveles de colesterol total. Una población vulnerable en lo que respecta tanto a la deficiencia de sueño y el trabajo por turnos son trabajadores de atención de pacientes17. Éstos también informan significativamente mayor estrés psicosocial que otros grupos profesionales. Además, reportan altos niveles de conflicto trabajo-familia, una causa importante de estrés percibido. Existe una asociación bien establecida entre el estrés relacionado con el trabajo y el riesgo de enfermedad cardiovascular18.
Múltiples estudios han demostrado que la edad, el sexo, los antecedentes familiares, la dieta inadecuada, el tabaquismo, el sobrepeso, la obesidad, la hipertensión arterial sistémica, la dislipidemia y la diabetes mellitus son los factores de riesgo más importantes para el desarrollo de enfermedad aterosclerótica cardiovascular. En la mayoría de los casos estos factores no actúan en forma aislada sino que aparecen en la misma persona en diversas combinaciones que interactúan para favorecer la enfermedad cardiovascular. Este conocimiento ha impulsado al desarrollo de múltiples algoritmos para calcular el riesgo de cada persona para desarrollar enfermedad cardiovascular. El riesgo absoluto global establece la probabilidad de sufrir un evento cardiovascular en un periodo de 10 años. Cuando el individuo ya ha tenido un evento cardiovascular no tiene sentido el cálculo de riesgo pues se le considera un individuo en riesgo máximo y debe recibir prevención secundaria con tratamiento de los factores de riesgo14.
La calculadora de riesgo cardiovascular implementada por el Colegio Americano de Cardiología, en conjunto con la Asociación Americana del Corazón en el año 2013, permite estimar los riesgos a 10 años y de por vida para la enfermedad aterosclerótica cardiovascular que se define como la muerte coronaria o infarto de miocardio no mortal o ictus fatal o no fatal. Las estimaciones de riesgo a 10 años de esta enfermedad son aplicables a adultos de 40 a 79 años de edad, raza blanca, afroamericana y no hispana. Las estimaciones de riesgo de por vida para enfermedad aterosclerótica cardiovascular se proporcionan para los adultos de 20 a 59 años de edad19. El cálculo del riesgo a 10 años de enfermedad cardiovascular se recomienda cada 4-6 años en pacientes 20-79 años de edad que están libres de la enfermedad cardiovascular14.
Los objetivos de este estudio fueron determinar el estilo de vida y su relación con el riesgo cardiovascular y cardiometabólico de profesionales de la salud del Hospital Regional de Encarnación, caracterizar los datos sociodemográficos y laborales de los profesionales de la salud, identificar el estilo de vida y estado nutricional de los profesionales de salud, evaluar el riesgo cardiovascular y cardiometabólico, la prevalencia del síndrome metabólico. Además, relacionar el estilo de vida con el estado nutricional y asociar el estilo de vida con el riesgo cardiovascular y cardiometabólico de los profesionales de la salud.
Diseño: estudio observacional, prospectivo, descriptivo de tipo transversal, con componente analítico, realizado en el Hospital Regional de Encarnación, Paraguay, en el periodo de julio del año 2015 a octubre del 2016.
Población de estudio: 302 profesionales de la salud del Hospital Regional de Encarnación en el periodo de estudio que cumplieron con los criterios de inclusión. Se incluyeron a hombres y mujeres, de 20 a 79 años de edad, de profesión médicos, residentes y enfermeros que aceptaron participar del estudio.
Fueron excluidos los sujetos con causas secundarias de hipertensión arterial, o que estuvieron recibiendo medicamentos por alguna otra patología que por sí mismos eleven las cifras de tensión arterial, glucosa o perfil de lípidos. También las embarazadas, los funcionarios con imposibilidades de colaborar con el estudio o que se negaron a ser encuestados. Para el cálculo de riesgo cardiovascular fueron excluidos funcionarios con evento cardiovascular previo como: accidente isquémico transitorio, accidente cerebrovascular o infarto agudo del miocardio.
Tipo de muestreo: probabilístico por estratificación.
Reclutamiento: se eligió al azar a los profesionales de salud hasta completar el tamaño de la muestra. Se les determinó sus signos vitales, datos antropométricos y toma de sangre para análisis laboratorial. Se entregó un cuestionario que fue rellenado por cada participante.
Variables: edad, sexo, carrera profesional, peso, talla, IMC, circunferencia de cintura, porcentaje de grasa corporal, colesterol total, HDL, triglicéridos, glicemia, estilos de vida, riesgo cardiovascular, riesgo cardiometabólico, síndrome metabólico.
Instrumentos de medición: el peso se midió en una báscula de adulto con tallímetro de pedestal. Con cinta métrica no extensible ni deformable con divisiones de 1 milímetro se midió la circunferencia de la cintura. El porcentaje de grasa corporal se obtuvo con aparato de bioimpedancia. La presión arterial se midió en reposo y con el individuo sentado en dos oportunidades con esfigmomanómetro manual.
Tamaño de la muestra: se utilizó el programa estadístico Epi Dat 3.1®. El tamaño del universo en el periodo de estudio fue 430 personas, 147 médicos, 67 médicos residentes y 216 enfermeros. Teniendo en cuenta una heterogeneidad o diversidad del universo del 60%, un margen de error del 3% y nivel de confianza de 95%, el tamaño mínimo calculado fue 302 sujetos que fueron distribuidos proporcionalmente al peso de los estratos: 136 enfermeros, 103 médicos y 63 residentes.
Gestión de datos: las variables se registraron en fichas técnicas, conservadas en carpeta y transcriptas a planilla electrónica Microsoft Excel®. Los datos fueron sometidos a estadística descriptiva con Epi Info 7® para hallar las prevalencias y medias. Se utilizó la prueba Chi2 para comparar variables cualitativas y la prueba ANOVA para analizar variables continuas de distribución normal además de la prueba Kruskall Wallis. Se consideró significativa toda p ˂0,05.
Definiciones operacionales:
Estilos de vida: cuestionario sobre estilos de vida saludables tomado de Salazar y Arrivillaga, dividido en 6 dimensiones: condición, actividad física y deporte (4 preguntas), recreación y manejo del tiempo libre (6 preguntas), consumo de alcohol, tabaco y otras drogas (6 preguntas), sueño (6 preguntas), hábitos alimenticios (18 preguntas), autocuidado y cuidado médico (8 preguntas). Todas las escalas de respuestas corresponden a una escala Likert (nunca: 0, algunas veces: 1, frecuentemente: 2 y siempre: 3). La calificación considerada para evaluar los estilos de vida saludables fue: no saludable: 0 - 36 puntos, poco saludable: 37 - 72 puntos, saludable: 73 - 108 puntos, muy saludable: 109 - 144 puntos20
Índice de masa corporal: en base al índice de Quetelet se calcula dividiendo el peso de una persona en kilos por el cuadrado de su talla en metros (kg/m2). Se consideró bajo peso valores menores a 18,5; normal entre 18,5 y 24,9, sobrepeso de 25,0 a 29,9, obesidad I de 30 a 34,9, obesidad II 35 a 39,9 y obesidad III >40 kg/m2.
Circunferencia de cintura: en mujer: <80 cm bajo riesgo cardiometabólico, ≥80 cm alto riesgo cardiometabólico, ≥88 cm muy alto riesgo cardiometabólico. En hombre: <94 cm bajo riesgo cardiometabólico, ≥94 cm alto riesgo cardiometabólico, ≥102 cm muy alto riesgo cardiometabólico.
Porcentaje de grasa corporal en la mujer según la edad:
20 a 39 años: < 21 bajo, 21-32,9 normal, 33-38,9 alto, ≥ 39 muy alto.
40 a 59 años: < 23 bajo, 23-33,9 normal, 34-39,9 alto, ≥ 40 muy alto
60 a 79 años: < 24 bajo, 24-35,9 normal, 36-41,9 alto, ≥ 42 muy alto
Porcentaje de grasa corporal en el hombre según la edad:
20 a 39 años: < 8 bajo, 8-19,9 normal, 20-24,9 alto, ≥ 25 muy alto.
40 a 59 años: < 11 bajo, 11-21,9 normal, 22-27,9 alto, ≥ 28 muy alto
60 a 79 años: < 13 bajo, 13-24,9 normal, 25-29,9 alto, ≥ 30 muy alto 21.
Síndrome metabólico: al menos tres de los cinco criterios de ATP III citados a continuación: glucemia en ayunas >100 mg/dL o tratamiento antidiabético; presión arterial sistólica >130 mmHg o diastólica >85 mmHg; colesterol HDL <40 mg/dL en los hombres o <50 mg/dL en las mujeres; triglicéridos >150 mg/dL; perímetro abdominal >102 cm para los hombres o >88 cm para las mujeres8.
Riesgo cardiovascular: calculadora de riesgo cardiovascular ASCVD de la ACC-AHA 2013; resultados expresados en porcentaje (%) de evento cardiovascular a 10 años para individuos de 40 a 79 años de edad y de por vida para individuos de 20 a 59 años. Se consideró bajo y alto riesgo cardiovascular a ˂7,5% y ≥7,5% respectivamente para el riesgo calculado a 10 años19.
Cuestiones éticas
Se solicitó los permisos a las autoridades y al Jefe del laboratorio del Hospital Regional de Encarnación. Se garantizó la confidencialidad de los datos incluidos en el estudio.
Se respetó la autonomía del funcionario en la decisión de participar y los que aceptaron firmaron el formulario de consentimiento informado. Se respetó el principio de no maleficencia, no implicó ningún procedimiento invasivo que ponga en riesgo la integridad de los participantes del estudio. Benefició al Hospital Regional de Encarnación ya que no se cuenta con un estudio de similar enfoque y envergadura que incluya a su mano de obra. Los participantes recibieron información de su estado nutricional, estilo de vida, riesgo cardiovascular-cardiometabólico. El protocolo fue aprobado por el Comité de Ética de la Facultad de Medicina de la Universidad Nacional de Itapúa. Los autores declaran no tener conflictos de interés comercial.
Ingresaron al estudio 302 sujetos con edad media 36±8 años (rango 20-65 años). Hubo ligero predominio del sexo femenino: 170 casos (56,3%) vs 132 varones (43,7%). La distribución laboral correspondió a enfermería 136 casos (45%), médicos 103 casos (34%) y residentes 63 casos (21%). El estilo de vida más frecuente fue el poco saludable (GRÁFICO 1).
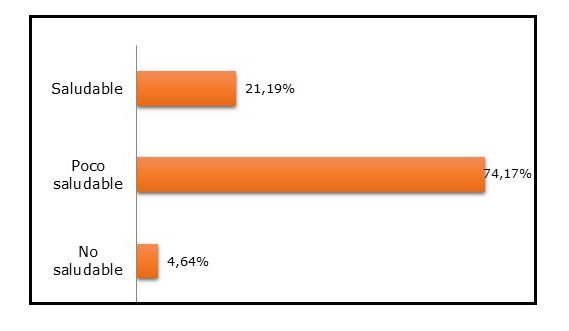
Gráfico 1 Distribución de los estilos de vida en el personal de salud del Hospital Regional de Encarnación (n 302)
De acuerdo con la clasificación nutricional según el índice de masa corporal, se constató mayoría de sobrepeso y en rango normal casi sin diferencias numéricas entre los mismos (GRÁFICO 2)
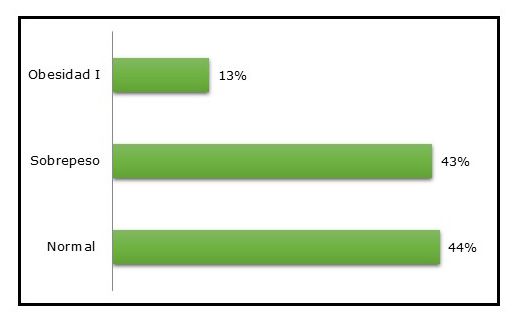
Gráfico 2 Distribución del estado nutricional según IMC del personal de salud del Hospital Regional de Encarnación (n 302)
El porcentaje de grasa corporal promedio fue 32±4%, la distribución según clasificación correspondió en orden decreciente: alto, normal y muy alto (GRÁFICO 3).
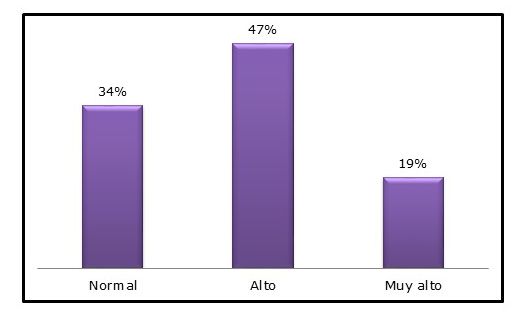
Gráfico 3 Distribución del estado nutricional según porcentaje de grasa corporal en trabajadores de salud del Hospital Regional de Encarnación (n 302)
En relación al riesgo cardiometabólico, según circunferencia de cintura, más frecuente fue el alto (GRÁFICO 4).
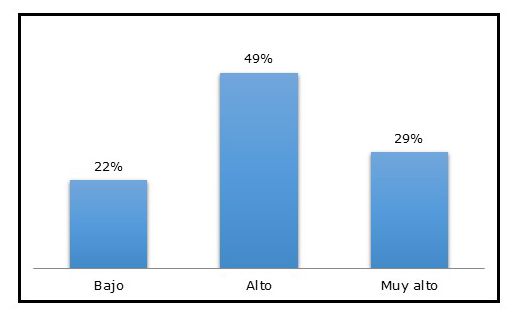
Gráfico 4 Riesgos cardiometabólicos de los profesionales de salud del Hospital Regional de Encarnación (n 302)
El riesgo cardiovascular a los 10 años en promedio fue 4±5%; el riesgo hallado con mayor frecuencia fue bajo (GRÁFICO 5).
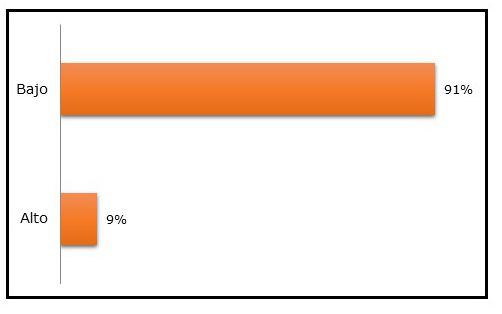
Gráfico 5 Riesgo cardiovascular a los 10 años de los profesionales de salud del Hospital Regional de Encarnación (n 302)
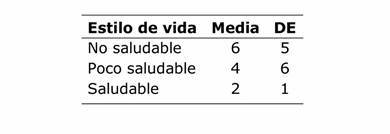
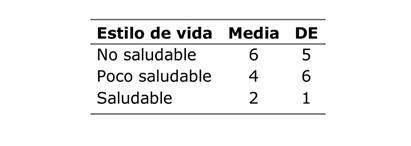
La media del riesgo cardiovascular para toda la vida fue 36±9% (rango 27 a 69%) en 296 funcionarios. La prevalencia de síndrome metabólico fue de 19%. Relacionando el estilo de vida con el estado nutricional teniendo en cuenta el IMC se encontró mayor índice con el estilo de vida no saludable (valor p ˂0,0001 prueba Kruskall Wallis) (TABLA 1).
Tabla 1 Relación entre estilo de vida y estado nutricional según IMC del personal de salud del Hospital Regional de Encarnación (n 302)
Relacionando el estilo de vida con el estado nutricional obtenido por el porcentaje de grasa corporal se encontró mayor valor con el estilo de vida no saludable (valor p ˂0,0001 prueba de ANOVA) (TABLA 2).
Tabla 2 Relación entre estilo de vida y porcentaje de grasa corporal del personal de salud del Hospital Regional de Encarnación (n 302)
Relacionando el estilo de vida con el riesgo cardiovascular a los 10 años se encontró mayor riesgo con el estilo de vida no saludable aunque la diferencia no fue estadísticamente significativa (valor p 0,2 prueba Kruskall Wallis) (TABLA 3).
Tabla 3 Relación entre estilos de vida y riesgo cardiovascular a los 10 años del personal de salud del Hospital Regional de Encarnación (n 302)
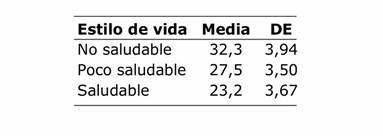
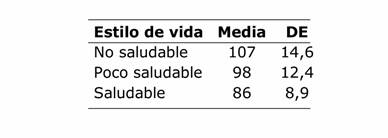
Relacionando el estilo de vida con el riesgo cardiovascular para toda la vida se encontró mayor riesgo con el estilo de vida no saludable (valor p ˂0,0001 prueba Kruskall Wallis) (TABLA 4).
Tabla 4 Relación entre estilos de vida y riesgo cardiovascular para toda la vida del personal de salud del Hospital Regional de Encarnación (n 302)
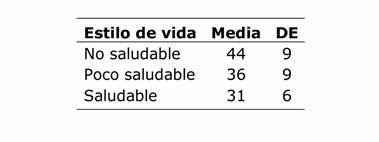
Relacionando el estilo de vida con el riesgo cardiometabólico teniendo en cuenta la circunferencia de cintura se encontró mayor circunferencia con el estilo de vida no saludable (valor p ˂0,0001 prueba Kruskall Wallis) (TABLA 5).
Tabla 5 Relación entre estilos de vida y riesgo cardiometabólico en personal de salud del Hospital Regional de Encarnación (n 302)
El 79% de los profesionales de salud presentaron un estilo de vida poco-no saludable. Resultados similares fueron reportados en Perú por Palomares L en 2014 con 73%21. Al igual que en otros estudios, esto evidencia que la sola información sobre la enfermedad no es suficiente para producir cambios de conducta que la prevengan. El estilo de vida no se conforma únicamente durante el proceso de formación y práctica profesional, sino que se va formando a lo largo de la historia de vida del sujeto y podrían influir las condiciones de trabajo a la que se encuentra expuesto.
Se detectó un estado nutricional con parámetros superiores a la normalidad en 57% según IMC, 66% según porcentaje de grasa corporal y 78% según circunferencia de cintura. Resultados similares fueron reportados en Argentina por Quiroga (2009)23 y a nivel país con Barrios M. (2014)24. En cambio contrasta a nivel local con un estudio de Zayas V (2013)10 quien halló que sólo 38,2% de los estudiantes de la Facultad de Medicina de la Universidad Nacional de Itapúa presentó parámetros superiores a la normalidad. En nuestro estudio la mayoría de los residentes se encontraban en normopeso, no así los médicos y enfermeros. Podría entonces deducirse que el personal de blanco adquiere hábitos cada vez menos saludables a medida que se desenvuelve como profesional con los años y se adentra al ámbito hospitalario. No obstante, este tema debe investigarse más a profundidad.
El riesgo cardiovascular a los 10 años hallado fue bajo destacando que sólo 82 sujetos cumplían rango de edad exigido para tal cálculo. El riesgo cardiovascular para toda la vida incluyó a mayor número de sujetos (296) y este riesgo (36±9%) no es nada despreciable teniendo en cuenta la edad joven de la muestra. Este hallazgo coincide con Tamayo et al (2016)25) con 34,7%.
La prevalencia del síndrome metabólico (19%) coincide con lo hallado en Ecuador por Padilla B (2015)26 en médicos internos, también en México Anguiano T (2014)27 con 11% en residentes. A nivel local se tiene un precedente con González R (2010)9 en donde la prevalencia de síndrome metabólico en funcionarios del Hospital Regional de Encarnación fue 36%.
Al relacionar el estilo de vida con el estado nutricional y riesgo cardiovascular se encontró una correlación negativa, estadísticamente significativa. Resultado similar fue encontrado en Perú por Palomares L (2014)21. Esto tal vez podría explicarse debido a que el trabajo a turnos podría afectar la calidad nutricional de la alimentación, la frecuencia de consumo de determinados alimentos (snacks, dulces, refrescos azucarados, etc.), que podría llevar a la sobrecarga ponderal del trabajador28. Este tema deberá explicarse en futuras investigaciones. La corta duración del descanso, trastornos del sueño y la interrupción circadiana pueden contribuir al mismo tiempo a la somnolencia diurna, alteraciones metabólicas y enfermedad cardiovascular17. Se informan mayor estrés psicosocial en los profesionales de la salud que otros grupos profesionales y existe una asociación bien establecida entre el estrés relacionado con el trabajo y el riesgo de enfermedad cardiovascular18.
La limitación de este estudio fue la reticencia de algunos funcionarios a participar del estudio y la dificultad para extrapolar estos resultados a la población general.
En conclusión, el estilo de vida predominante fue el poco saludable. Se detectó un estado nutricional con parámetros superiores a la normalidad según índice de masa corporal, porcentaje de grasa corporal y circunferencia de cintura. El riesgo cardiometabólico encontrado con más frecuencia fue el alto y el riesgo cardiovascular a los 10 años más frecuente fue el bajo. Relacionando el estilo de vida con el estado nutricional y el riesgo cardiovascular-cardiometabólico se halló una asociación negativa, estadísticamente significativa.














