Servicios Personalizados
Revista
Articulo
Indicadores
-
 Citado por SciELO
Citado por SciELO
Links relacionados
-
 Similares en
SciELO
Similares en
SciELO
Compartir
Pediatría (Asunción)
versión On-line ISSN 1683-9803
Pediatr. (Asunción) v.38 n.2 Asunción ago. 2011
CONSENSO
Consenso de Diagnóstico y Tratamiento de la Cetoacidosis Diabética en Niños y Adolescentes
The Consensus on Diagnosis and Treatment of Diabetic Ketoacidosis in Children and Adolescents
Claudia Fabiola Blanco, Roque Anzoátegui, Claudia de Souza Espínola, María Alejandra Rolón (1)
1. Comité de Endocrinología. Sociedad Paraguaya de Pediatría, Asunción-Paraguay.
Correspondencia: Dra. Fabiola Blanco. Unidad de Endocrinología Pediátrica. Cátedra de Pediatría. Hospital de Clínicas. Universidad Nacional de Asunción. San Lorenzo - Paraguay. E-mail: fabiola.blanko@gmail.com
Recibido: 23/02/2011, aceptado para publicación: 26/05/2011.
DEFINICION
La Cetoacidosis diabética se produce como consecuencia de un déficit absoluto o relativo de insulina. Constituye la manifestación extrema del déficit de insulina y en ocasiones es la forma de comienzo de la diabetes (1).
FISIOPATOLOGÍA

CRITERIOS DIAGNÓSTICOS
1. Clínicos (3)

2. Laboratorio: (3)

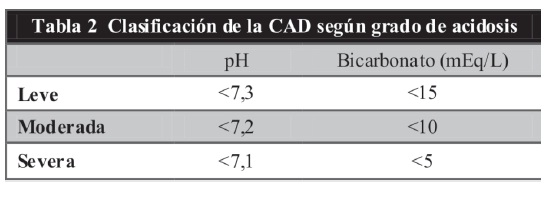
3. Severidad:
Se categoriza por el grado de acidosis (3)
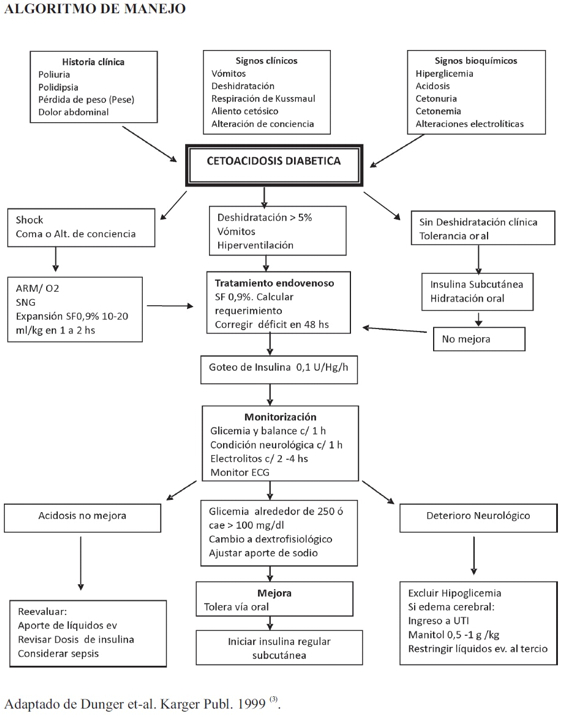
TRATAMIENTO
A. EVALUACIÓN CLÍNICA
a. Pesar al niño o niña.
b. Control de glicemia capilar con lectores de glicemia, glucosuria, cetonuria por tiras reactivas.
c. Laboratorio: Pruebas iniciales:
d. Nada vía oral
e. Evaluar grado de deshidratación (1,3-5)
f. Evaluar estado de conciencia por escala de Glasgow (ver anexos)
B. REHIDRATACION:
1. Paciente con SHOCK o hipotensión arterial
2. Administrar suero fisiológico 10 ml /kg a 20 ml/kg a pasar en 1 hora
3. Si los pulsos persisten débiles repetir una carga más de máximo 10 ml/kg a pasar en otra hora
¡No sobrepasar más de 2 expansiones!
2. REHIDRATACION POSTERIOR (“Plan B”)
- La REHIDRATACION debe ser LENTA, y se buscará reponer el déficit en 48 hs
- Cálculo del volumen:
- Mantenimiento por regla de Holliday:
OBSERVACIONES:
3. TIPO DE SUERO:
a. Expansión inicial: Suero Fisiológico al 0,9% (SF)
b. Mantenimiento:
I. Suero fisiológico al 0,9% hasta que glicemia desciende a alrededor de 250 mg%
II. Cuando la glicemia se encuentra alrededor de 250 mg% CAMBIAR a dextrosa al 2,5 o 5% (con solución con tonicidad semejante al suero salino al 0,45%, añadiendo cloruro o fosfato de potasio) (C)
4. REPOSICION DE POTASIO
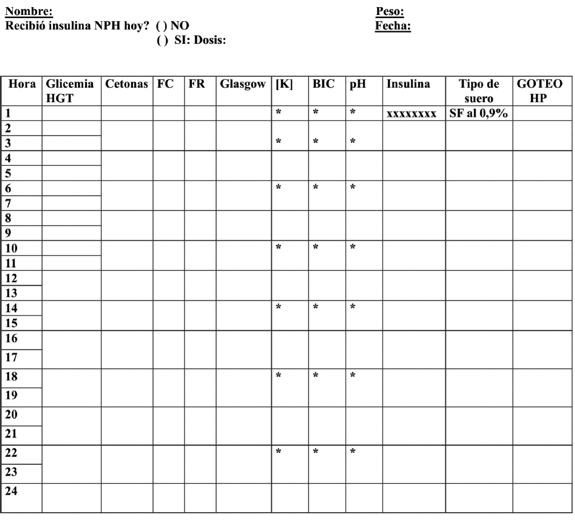
El inicio de la administración debe basarse en la kalemia al ingreso (Tabla 3) (1-6):
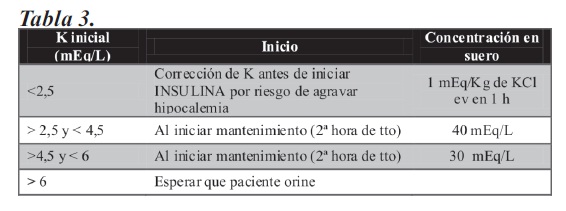
Si se dispone, administrar el 50% en forma de cloruro de potasio y el otro 50 % en forma de fosfato de potasio para evitar la aparición de acidosis hiperclorémica
C. INSULINA
A pesar de que la rehidratación de por si lleva a descenso de la glucemia la terapia con insulina es indispensable para normalizar la glucemia y suprimir la lipólisis y la cetogénesis (4)
1. INSULINOTERAPIA INTENSIVA:
En niños pequeños (menores de 5 años) con riesgo de edema cerebral o en niños que ya hayan recibido insulina previamente, puede usarse inicialmente dosis menores (0,05 U/kg/h) (3,4).
Dilución:
100 unidades de insulina cristalina en 99 cc de SF
(Relación 1:1; 1U en 1 cc)
¡La insulina NPH o lechosa no se administra por vía endovenosa!
2. TRANSICIÓN DE INSULINA ENDOVENOSA A SUBCUTÁNEA
a. La introducción de la insulina subcutánea se realizará cuando se hayan obtenido los siguientes criterios (1,5)
b. La perfusión de la insulina se suspenderá (3,5)
D. FOSFATO
En la CAD hay pérdida del fosfato relacionada a la diuresis osmótica. Los niveles de fósforo plasmático pueden caer luego del inicio de la insulinoterapia. Esta pérdida puede ser significativa cuando el niño/a está en ayunas más de 24 horas. Sin embargo, los estudios prospectivos no han mostrado beneficios clínicos con la sustitución de fosfato (A) (2) La administración de fosfato puede llevar a hipocalcemia (C) (3-5)
E. CORRECCIÓN DE LA ACIDOSIS
La acidosis severa es reversible con administración de líquidos e insulina. La insulina disminuye la producción de cuerpos cetónicos y permite que los cetoácidos sean metabolizados, lo que genera bicarbonato (A) (3,5) El tratamiento de la hipovolemia mejora la perfusión tecidual y renal, mejorando la excreción de ácidos orgánicos.
Estudios controlados no mostraron beneficios clínicos en la administración de bicarbonato (B, C). El tratamiento con bicarbonato puede causar acidosis paradojal en Sistema Nervioso Central. La corrección rápida de la acidosis con bicarbonato causa hipokalemia (3,5)
Excepcionalmente podría ser necesario el uso de bicarbonato en pacientes en acidosis severa con pH 6,9 asociada a shock, en determinados pacientes en quienes se considere que dicha acidosis puede ser la responsable de una repuesta inadecuada a las catecolaminas (A) (3,5)
Cálculo de dosis: bic esperado = (15 – bic encontrado) x0,3 x peso
F. MONITOREO DURANTE EL TRATAMIENTO
1. A Horario:
2. Horas 2, 4 y 6:
3. Luego cada 6 a 8 horas según evolución.
G. ALIMENTACIÓN
Se podrán autorizar líquidos por v.o. cuando se hayan obtenido los siguientes criterios
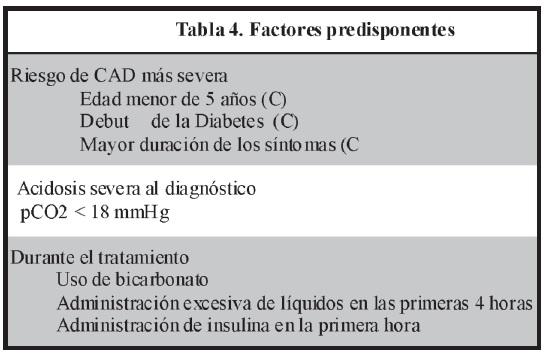
COMPLICACIONES DEL TRATAMIENTO
Rehidratación inadecuada
Hipoglucemia
Hipokalemia
Acidosis hiperclorémica
Aspiración: prevenir colocando sonda nasogástrica en pacientes con alteración de conciencia
Trombosis venosa: se previene evitando vía central femoral (4)
Edema cerebral
La mortalidad de la CAD oscila entre 0,15 a 0,3%. El edema cerebral es responsable de 60 a 90% de dichas muertes (3) (B, C) y es responsable de una elevada morbilidad (secuelas neurológicas graves en hasta 35% de los casos (1) (B,C)
La etiología es multifactorial
Se desarrolla con mayor frecuencia entre 4 – 12 horas después de reiniciada la rehidratación, cuando aparentemente el estado general del paciente está mejorando pero puede aparecer hasta 24 -48 horas luego del inicio del tratamiento.
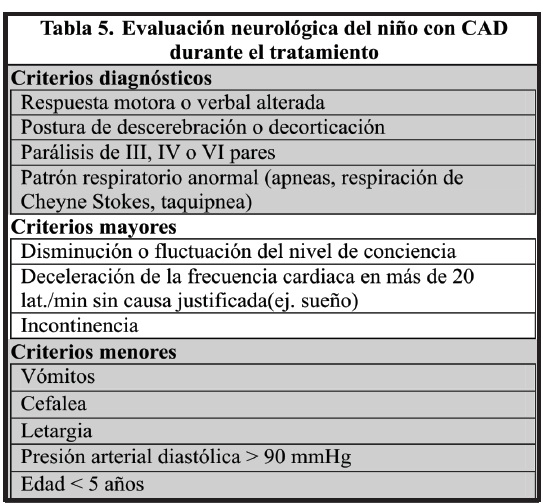
La escala de Glasgow podría no tener sensibilidad adecuada para identificar este cuadro precozmente por lo durante el tratamiento se deben monitorizar los siguientes signos, la aparición de los cuales debe alertar la posibilidad de edema cerebral.
Se establece el diagnóstico de edema cerebral si el paciente presenta cualquier criterio diagnóstico aislado, o dos criterios mayores o un criterio mayor asociado a dos criterios menores (4,7)
El tratamiento debe iniciarse inmediatamente al tener sospecha clínica:
CONCLUSIONES
La CAD ocurre por deficiencia absoluta o relativa de insulina.
Los niños con CAD deben ser manejados en establecimientos de salud con experiencia e infraestructura suficientes para un monitoreo adecuado de los parámetros clínicos, neurológicos y laboratoriales.
El tratamiento se inicia con rehidratación antes de iniciar la insulinoterapia.
Hacer una expansión inicial sólo si es necesario mejorar perfusión periférica.
La rehidratación consecuente deberá realizarse en 48 horas.
Generalmente se requiere no más de 1,5 a 2 veces el requerimiento de mantenimiento diario.
Iniciar la insulinoterapia a 0,1 U/kg/h 1 a 2 hs después de iniciada la rehidratación.
Si la glucosa cae muy rápidamente aumentar el flujo de glucosa administrado; NO suspender ni disminuir el goteo de insulina.
La evidencia actual no apoya que el uso de bicarbonato sea necesario o seguro. Se debe disponer de manitol para inicio inmediato en casos de deterioro neurológico.
BIBLIOGRAFÍA
1. Gómez-Gila A, Gonzalez CI, Garcia CB, Barrio CR, Hermoso F, López MJ, et-al. Cetoacidosis diabética en la edad pediátrica. Av Diabetol. 2007:207-14.
2. Wolfsdorf J, Glaser N, Sperling MA. Diabetic Ketoacidosis in infants, children and adolescentes. A consensus statement from de American Diabetes Association. Diabetes Care. 2006:29:1150-59.
3. Wolfsdorf J, Craig ME, Daneman D, Dunger D, Edge J, Lee W, et-al. ISPAD Clinical Practice Consensus Guidelines 2009 Compendium: diabetes ketoacidosis in children and adolescentes with diabetes. Pediatric Diabetes. 2009:10(Suppl 12);118-33.
4. Jeha GS, Haymond MW. Treatment and complications of diabetic ketoacidosis in children. UpToDate. 2009. Disponible en: http://www.uptodate.com Acceso 12/03/2010.
5. Dunger DB, Sperling MA, Acerini CL, Bohn DJ, Danemoan D, Danne TPA, et-al. ESPE/LWPES consensus statement on diabetic ketoacidosis in children and adolescents. Arch Dis Child. 2004:1008-194.
6. Asenjo S, Muzzo S, Pérez MV, Ugarte F, Willshaw ME. Consenso en el diagnóstico y tratamiento de la diabetes tipo 1 del niño y del adolescente. Rev Chil Pediatr. 2007;78(5):534-41.
7. Muir AB, Quisling RG, Yang MC, Rosenbloom AL. Cerebral edema in childhood diabetic ketoacidosis: natural history, radiographic findings and early identification. Diabetes Care. 2004;27:1541.
9. American Diabetes Association. Summary of revisions for the 2006 Clinical Practice Recommendations. Diabetes Care. 2006;29(Suppl. 1):S1.
ANEXOS
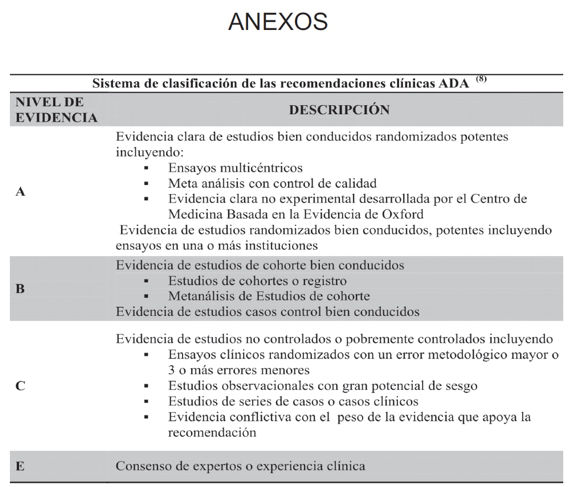
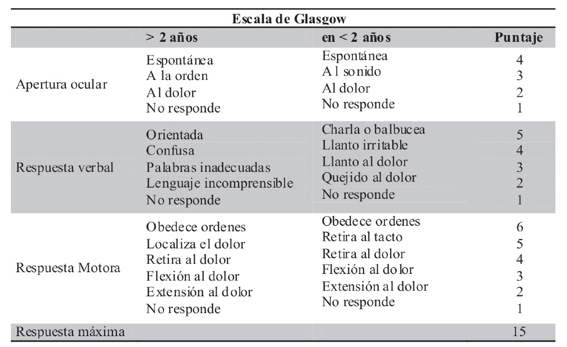
Fórmulas
Anión Gap Na – (Cl + HCO3) Valor normal 12 ± 2
Sodio corregido: Na actual [mEq/l] + 1,6 (glucemia [mg/dL] – 100) x 0,01
Osmolaridad efectiva: 2 x Na [mEq/l] + K [mEq/l] + glucemia [mg/dL]/ 18