INTRODUCCIÓN
La fibrilación auricular (FA) consiste en una taquiarritmia por disparo rápido e irregular de ondas fibrilatorias que varían en tamaño y amplitud desde focos atriales simultáneos, o por reentrada mediante vías internodales a una frecuencia de 350 a 600 por minuto, asociado a una respuesta ventricular irregular (1. La FA se asocia con múltiples factores de riesgo: edad avanzada, sedentarismo, tabaquismo, alcoholismo, factores sociales como bajos ingresos y educación; cardiovasculares (insuficiencia cardiaca, diabetes mellitus, hipertensión arterial, obesidad), afecciones no cardíacas (enfermedades tiroideas, apnea obstructiva del sueño, sepsis), biomarcadores (p. ej., electrocardiográficos, de imagen, circulantes como el péptido natriurético) y marcadores genéticos (historia familiar) (2,3.
La incidencia de la FA en la población aumenta de forma indiscutible al aumentar la edad. Además de ser la arritmia más común en la práctica clínica es un importante factor de riesgo para accidente cerebrovascular (ACV) isquémico (2. Incluso existe evidencia sólida de que los pacientes con ACV embólico de origen indeterminado pueden requerir monitorización a largo plazo para detectar FA silenciosa o paroxística 4.
Entre las causas estructurales de la FA se encuentra como principal motivo la dilatación auricular, que es una de las fuentes potenciales más comunes de tromboembolismo por ACV embólico de fuente indeterminada. La misma puede ser evaluada mediante un estudio ecocardiográfico 5,6. La estenosis mitral es una enfermedad adquirida que conduce a una sobrecarga de presión auricular y una remodelación anatómica y eléctrica significativa posterior de la aurícula izquierda, lo que promueve la aparición de FA. Es además la afectación valvular más frecuente en ocasionar FA, que se debe principalmente a la fiebre reumática en países en vías de desarrollo (7,8,9,10.
Las estadísticas señalan que, por cada cien pacientes con FA, cinco desarrollarán anualmente un ACV isquémico y tendrán un nivel de incidencia entre dos a siete veces más que la población general. Se ha demostrado que los ACV isquémicos en el curso de la FA son generalmente más extensos causando mayor estadía hospitalaria, letalidad, recurrencia y secuelas (11.
En la actualidad existen varios medicamentos utilizados para prevenir ACV isquémicos en pacientes con FA. En la prevención primaria la disminución del riesgo cardiovascular absoluto es fundamental para disminuir la incidencia de la FA. Si bien no se dispone aún de medicamentos que eviten directamente la remodelación auricular, en hipertensos con aumento de la masa ventricular izquierda se debería observar un beneficio luego de un tratamiento agresivo que incluya inhibidores de la enzima convertidora de la angiotensina y antagonistas de los receptores de la angiotensina 2, asociados a betabloqueantes y espironolactona. Los betabloqueantes están asociados a una disminución significativa de la incidencia de FA. El tiempo es crítico y en algunos casos un apropiado control de la presión arterial basta para disminuir los episodios de FA tanto en duración como en frecuencia. En otros casos, se deberá considerar el uso de antiarrítmicos esencialmente para reducir la frecuencia, duración y severidad de los episodios de FA, permitiendo mejorar la calidad de vida (12.
Parte del manejo de la FA incluye una estrategia antitrombótica para la prevención de ACV. A pesar de que el uso de anticoagulantes orales reduce la incidencia de ACV en 60% de los pacientes con FA, menos de la mitad de estos los reciben, por lo que la anticoagulación se considera predictor clínico dependiente de riesgo de ACV en pacientes con FA (13,14. Los anticoagulantes orales clásicos (warfarina, acenocumarol) tienen algunas limitaciones, se requieren controles periódicos para mantener el «international normalized ratio» (INR) dentro del rango terapéutico, algo que solo se consigue en 60-70%. La falta de adherencia al tratamiento y las interacciones con fármacos y alimentos provocan que los usuarios se encuentren con frecuencia en niveles infraterapéuticos y, por tanto, con mayor riesgo de ACV isquémico. Asimismo, no están exentos de complicaciones, principalmente en forma de hemorragias de distintas localizaciones, lo que en ocasiones cuestiona su prescripción (15,16. Actualmente la opción preferida por las directrices sobre FA a nivel mundial son los anticoagulantes orales no antagonistas de la vitamina K: los inhibidores directos del factor Xa (apixabán, edoxabán y rivaroxabán) así como al inhibidor directo de la trombina (dabigatrán). Tienen una relación eficacia/seguridad mejorada y un efecto anticoagulante predecible sin necesidad de una monitorización rutinaria de la coagulación 17. En un metaanálisis realizado que compara la eficacia de ambos se observó que los anticoagulantes orales directos se asociaron a una menor tasa de hemorragia intracraneal, probablemente el evento adverso más temido de la anticoagulación oral crónica. La tasa de ictus o embolia sistémica reportada en este trabajo fue similar en ambos grupos. No obstante, es preciso recordar que en los ensayos clínicos fundamentales, esta tasa fue menor con dabigatrán y apixabán. Finalmente, la tasa de infarto de miocardio de los pacientes bajo tratamiento con dabigatrán y rivaroxabán fue similar a la de los pacientes tratados con antagonistas de la vitamina K 18. Los anticoagulantes orales directos están aprobados para la prevención del ACV en la FA "no valvular", es decir, FA en ausencia de una prótesis valvular cardíaca mecánica o a una estenosis mitral de moderada a grave (generalmente de origen reumático). El estudio RE-ALIGN comparo warfarina vs dabigatrán en pacientes con prótesis mecánicas, donde el uso de dabigatrán se asoció con mayores tasas de complicaciones tromboembólicas y de sangrado, en comparación con warfarina, no demostrando beneficio y sí un mayor riesgo 19. Además, en pacientes con FA valvular no se recomienda el uso del puntaje de CHA2DS2-VASc pues no aplica para este tipo de pacientes y el resultado del puntaje no modificaría la conducta. Estos pacientes simplemente se deben anticoagular, y únicamente con warfarina. Por último, se recomienda elegir el medicamento de acuerdo con la evaluación del riesgo de tromboembolismo, y no depende del patrón de FA (ya sea paroxístico, persistente o permanente): se debe individualizar el caso, escoger la terapia con mayor beneficio clínico neto y por supuesto teniendo en cuenta también las preferencias del paciente (20.
Los objetivos fueron determinar las características clínicas de pacientes con ACV isquémico y FA internados en el Hospital Nacional (Itauguá, Paraguay), durante el periodo 2021 - 2022. Además, identificar las variables demográficas (edad, sexo, procedencia) y clínicas (comorbilidades), y describir los resultados de los estudios complementarios (electrocardiograma, ecocardiograma) realizados.
MATERIALES Y MÉTODOS
Diseño metodológico y población de estudio: se utilizó un diseño observacional, descriptivo, de corte transversal, retrospectivo. La muestra se constituyó con pacientes internados con ACV isquémico y FA en el Hospital Nacional, durante el periodo de febrero 2021 a agosto 2022 que cumplieron con los siguientes criterios: ACV isquémico confirmado por tomografía simple de cráneo y FA confirmada por electrocardiograma. Fueron excluidos los pacientes con ACV hemorrágico y los portadores de patologías protrombótica. El muestreo fue no probabilístico de tipo intencional.
Instrumentos y variables: los datos se extrajeron de los expedientes médicos. Se midieron variables demográficas (edad, sexo, procedencia), clínicas (comorbilidades), los resultados de los electrocardiogramas y ecocardiografías disponibles en los expedientes clínicos.
Gestión de datos: las variables fueron sometidas a estadística descriptiva con el programa Epi Info 7™. Las variables cuantitativas se describen con las medidas de tendencia central y de dispersión, mientras que las cualitativas en frecuencias y porcentajes
Tamaño de muestra: se utilizó el programa Epi Dat 3.1™. Se esperó que uno de cada tres ACV isquémicos se deba a FA. Para 150 casos de ACV isquémicos en el periodo de estudio, precisión 5%, IC 95%, la muestra mínima a incluir fue de 103 pacientes.
Consideraciones éticas: se respetaron los principios de la Bioética. Se respetó el anonimato de los participantes no registrando sus nombres en las fichas técnicas. No existen conflictos de interés comercial. La investigación fue aprobada por el Comité de ética de la Universidad Nacional de Itapúa, Paraguay.
RESULTADOS
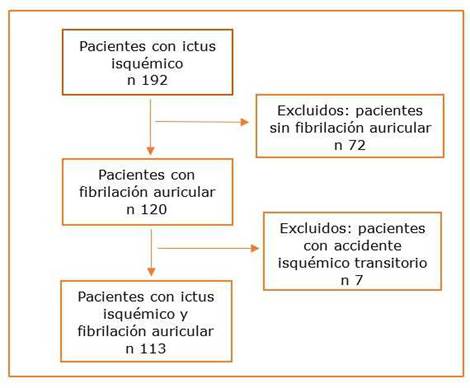
Durante el periodo de estudio se presentaron en el hospital 192 pacientes con diagnóstico de ACV isquémico. De estos, 113 cumplieron los criterios de inclusión. La media de edad fue 69 ± 10 años, el 54,87% (62) eran varones y 45,13% (51) mujeres. Se encontraron 72 pacientes sin FA que fueron excluidos del estudio y 6 pacientes con accidente isquémico transitorio que tampoco participaron (figura 1).
La mayoría provenía del Departamento Central (76,99%). Entre los factores de riesgo se encontró que 96,46% de los pacientes eran conocidos con hipertensión arterial (tabla 1).
Tabla 1 Comorbilidades en pacientes con accidente cerebrovascular isquémico y fibrilación auricular (n 113)
| Comorbilidades | Frecuencia | Porcentaje |
|---|---|---|
| Hipertensión arterial | 109 | 96,46% |
| Diabetes mellitus | 69 | 61,06% |
| Tabaquismo | 36 | 33,33% |
| Etilismo | 43 | 39,81% |
Durante la hospitalización se logró realizar ecocardiografía transtorácica a 24 pacientes y se encontró que 14 (58,3%) de ellos tenían un diámetro anteroposterior aumentado, con una media de 44 ± 8 mm. Entre éstos, 8 pacientes se conocían portadores de FA. Además, se obtuvieron datos sobre el estado de la válvula mitral de 16 pacientes y 11 de éstos tenían estenosis mitral (tabla 2).
Tabla 2 Afectación mitral en pacientes con accidente cerebro vascular isquémico y fibrilación auricular (n 16)
| Afectación mitral | Cantidad | Porcentaje |
|---|---|---|
| Sin estenosis | 5 | 31,25% |
| Con estenosis leve | 9 | 56,25% |
| Con estenosis moderada | 1 | 6,25% |
| Con estenosis severa | 1 | 6,25% |
Al ingreso se realizó electrocardiograma a todos los pacientes para cuantificar la frecuencia cardiaca dando como resultado un valor medio de 92 ± 18 latidos/min.
Del total de la muestra, 52,21% (59) presentaban por primera vez un evento cerebrovascular isquémico. Así mismo, 25 sujetos (22,12%) se conocían portadores de FA (figura 2).
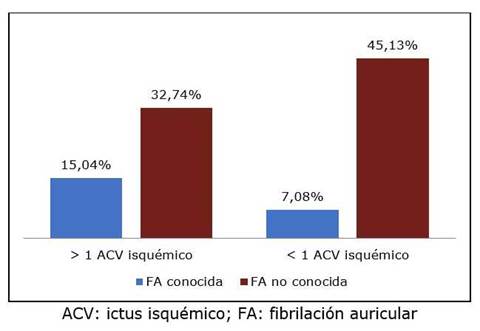
Figura 2 Distribución porcentual de pacientes con fibrilación auricular y accidente cerebro vascular isquémico (n 113)
De los 25 pacientes con FA conocida, 8 recibían anticoagulación con acenocumarol y entre éstos sólo 4 contaba con un valor de INR entre 2-3. Entre los 4 pacientes con INR entre 2-3, se observó que 3 de ellos ingresaron con frecuencia cardiaca > 120 latidos/minutos. No se encontraron pacientes en tratamiento con otros anticoagulantes.
DISCUSIÓN
En esta investigación fueron estudiados pacientes con diagnóstico clínico de ACV isquémico y FA, que consultaron y fueron hospitalizados en el Hospital XX. La media de edad detectada y el predominio del sexo masculino se asemejan con otros estudios como el que fue realizado por Ben HM et al (2.
Entre los factores de riesgo se vio que 96,46% padecía de hipertensión arterial y 61,06% de diabetes mellitus. Estos resultados coinciden con lo publicado por Joglar JA et al10. En estos se evidencia que la hipertension arterial es el factor de riesgo predominante en pacientes que realizan un evento cerebro vascular isquémico. Es sabido que existe una alta prevalencia de ambas patologías en la población paraguaya y, sobre todo, el mal control que tienen ambas a nivel de atención primaria 21-23.
La afectacion estructural que predispone con mayor frecuencia la presencia de FA es la dilatacion auricular. En este estudio se logró realizar ecocardiografía transtorácica a 24 pacientes y se encontró que 7,9% tenía el diámetro anteroposterior de la aurícula izquierda aumentado, con una media de 44 ± 8 mm, de los cuales 8 se conocían portadores de FA. Sin embargo, como debilidad no se valoró el volumen auricular en este trabajo.
La estenosis mitral es una valvulopatía que causa la aparición de FA y la formación de trombos auriculares. Entre los datos ecocardiográficos de los pacientes estudiados se comprobó que 11 de éstos presentaban estenosis mitral, de los cuales 1 padecía de estenosis severa. El bajo porcentaje de pacientes que accedieron a la ecocardiografía no nos permite saber si un mayor porcentaje de nuestra muestra padece de dicha valvulopatía. La cardiopatía reumática sigue siendo una afección común en el país y sus secuelas se observan muchas veces recién en la edad adulta 24,25.
Al ingreso se realizó electrocardiograma a todos los pacientes para cuantificar la frecuencia cardiaca ya que estudios anteriores demostraron que valores > 80 latidos/min se asociaron a mayor prevalencia de ACV isquémico. En este estudio se obtuvo un valor medio de 92 ± 18 latidos/min, similar al reporte de Hu Lihua et al26, quienes investigaron estos parámetros en China. Lastimosamente no se registraron datos de los agentes antihipertensivos betabloqueantes y antiarrítmicos usados por nuestros pacientes conocidos portadores de FA, tema a investigar a futuro.
El hallazgo de que muchos de los pacientes de esta muestra debutaban con ACV isquémico y muy pocos se conocían portadores de FA coincide con el reporte de Moreno Peña LE et al11. Este autor encontró que la FA es más frecuente en pacientes con ACV isquémico donde esta valvulopatía fue detectada por primera vez. De ahí surge la importancia de diagnosticar y tratar oportunamente a la faringitis estreptocócica, desafío pendiente para la salud pública del país 27,28.
Con respecto al tratamiento a los pacientes con FA conocida, muy pocos se hallaban anticoagulados y con rango de INR entre 2-3. No se encontraron pacientes en tratamiento con otros anticoagulantes. Este hallazgo no coincide con el reporte de Ortiz Galeano I et al13 quien encontró que la mayoría de los pacientes con diagnóstico de FA no valvular recibían anticoagulación con acenocumarol, tenían alta adherencia al tratamiento y buen control de su INR. Por otro lado, llamó la atención que entre nuestros 4 pacientes con INR entre 2-3, se observó que 3 de ellos ingresaron con frecuencia cardiaca > 120 latidos/minutos. Esto coincide con Cano LM et al16 que demostró que los pacientes con diagnóstico de FA en tratamiento con anticoagulantes y con un INR entre 2-3, presentaban un evento isquémico como consecuencia de otros riesgos cardiovasculares. De ello se desprende que la estrategia para evitar el ACV isquémico en nuestros pacientes consiste no sólo en el diagnóstico y tratamiento oportuno de su FA sino también en el control total de todos los factores de riesgo cardiovascular. Este desafío se debe trasladar a todos los clínicos y al sistema nacional de salud.
Entre las debilidades de esta investigación se debe reconocer el carácter monocéntrico del mismo, el muestreo no probabilístico y el diseño retrospectivo. Además, el poco porcentaje de pacientes a quienes pudo realizarse ecocardiografía, que no es representativo de la población de estudio de este trabajo. La realización de un ecocardiograma está limitado debido a la alta demanda en nuestro centro, los pocos profesionales que disponemos para realizarlo, las dificultades económicas para realizarse en forma privada, y las características demográficas como para acceder de forma ambulatoria. Aun así, esta investigación permite conocer las características clínicas de este grupo de pacientes y debería inducir a proponer soluciones efectivas dado que la fiebre reumática y la FA son enfermedades prevenibles y efectivamente tratables 29,30.
En conclusión, el 22,12% de los pacientes con ACV isquémico estaban diagnosticados con FA. Aproximadamente, un tercio de los pacientes con FA bajo el régimen de anticoagulación no alcanzaron rangos terapéuticos ni una frecuencia cardiaca controlada.