INTRODUCCIÓN
Después de un tiempo breve y 4 países infectados por el tal vez patógeno que causó pánico a nivel mundial en el siglo XXI: COVID-19 la OMS lo reconoce el 23 de enero en un Comité reunido en Ginebra como emergencia de salud pública de importancia internacional (ESPII) 1. A la fecha de escribir este artículo eran 168 países, más de 200 mil casos confirmados por lo cual es considerada una pandemia desde el 11 de marzo luego que superó los 110 mil casos confirmados y apenas son decenas de países sin presencia de infectados, la última vez que se declaró el mismo status fue el 2009 pero la epidemiología es abismal, así como el grado de contagio y número de muertes por día 2.
El creciente número de casos hace imposible aproximarse a los datos exactos en relación a número de personas infectadas, tasa de mortalidad y letalidad por el dinamismo en el cual se ha expandido la enfermedad, existen sitios web oficiales los cuales reflejan información de las entidades de salud encargadas de cada país.
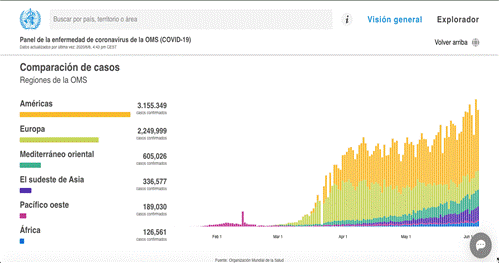
Así mismo, basándonos en la misma fecha de consulta de la Figura 1 podemos verificar que uno de los continentes más afectados es América, inclusive tomando en cuenta los países en los cuales se originó la pandemia. Ver (Figura 1) y (Figura 2) 3.
La COVID-19 es provocada por un β CoV del grupo 2B con al menos un 70% de similitud en la secuencia genética con el SARS-CoV-2 principalmente por compartir el receptor para adherencia a células humanas conocido como ACE-2 (Enzima convertidora de Angiotensina) presente en las células epiteliales 4.
En las infecciones confirmadas, los síntomas de los casos de enfermedad notificados han variado desde personas levemente enfermas hasta personas gravemente enfermas y varias en menor número que han muerto. Los síntomas pueden incluir: fiebre, tos, dificultad para respirar entre otros pueden incluir anosmia y ageusia. Los CDC creen que los síntomas podrían aparecer en tan solo 2 días o hasta 14 días después de la exposición 5.
Sin duda esta infección trajo al personal de salud un reto de nuevos aprendizajes de una enfermedad nueva que provocó cambio de decisiones en medio de la pandemia 6,7.
La bioseguridad es un área fundamental en la formación de cualquier profesional en salud y en odontología no está ausente, más ésta no es impartida como una materia dentro de la universidad, sino que forma parte principalmente del contenido de materias quirúrgicas 8.
El profesional odontólogo es el profesional con más riesgo de contagio de contraer la enfermedad 9, pues en el trabajo que realiza es inevitable el contacto con la saliva del paciente el cual contiene no solo contenido digestivo sino también mediante la expectoración brusca puede ser combinado con aquel desprendido de la mucosa respiratoria 10.
La intención de esta revisión es mostrar algunos antecedentes que demuestren el manejo de la bioseguridad en odontología en países de América Latina y las probables exigencias después de la pandemia.
DESARROLLO
La bioseguridad es la aplicación de precauciones de seguridad que reducen el riesgo de exposición a un microbio potencialmente infeccioso y limitan la contaminación del ambiente de trabajo y, en última instancia, de la comunidad 11.
En los distintos países es común que exista una norma local que regule estas medidas basadas en aquellas de países con centros que dedican su labor de reflejar investigación en el control de todas las enfermedades 12.
Las normas de Bioseguridad en odontología son bien llevadas a cabo no solo durante o antes de la consulta sino también después y tienen como fin no solo cuidar al paciente sino fundamentalmente eliminar la posibilidad de una infección cruzada 13. El profesional de odontología es considerado uno de aquellos con mayor riesgo de exposición y probabilidad ante infecciones como hepatitis, VIH y otros 14.
Existen 3 principios de Bioseguridad: Universalidad, uso de barreras y manejo de residuos 15.
Los elementos básicos de bioseguridad sanitaria que rigen también en odontología ponderan entre ellos algunos como: lavado de manos, desinfección y esterilización, vacunas y manejo de residuos 16.
1. Lavado de manos
Constituye el proceso más simple pero más eficaz que no solo es útil para el profesional sanitario sino para todos, su objetivo es usando una sustancia espumante jabonosa poder eliminar el contacto con microorganismos patógenos y existen técnicas descritas para ambos grupos, aunque cada día se exige que la sociedad pueda usar la técnica de los profesionales en salud 17.
En Chile en un estudio que involucró la evaluación de ésta y otras medidas , los resultados revelan un porcentaje mínimo de cumplimiento más aun tomando en cuenta que en este estudio se tuvo una capacitación previa 18; otro estudio realizado en Brasil con 369 participantes reveló que solo 1/3 de los mismos realiza una correcta higienización de manos y de ese porcentaje un número apenas significante lo realizan los odontólogos 19 mientras que en Colombia un estudio que verifica los 5 momentos recomendados del lavado de manos comprobó que 90-95% de estudiantes de distinto semestre no realizaban el lavado después de tener el contacto con los pacientes 20 Ver (Tabla 1).
2. Desinfección y esterilización
La desinfección constituye un proceso físico químico que pretende eliminar microorganismos excepto las esporas, siempre está precedida de un paso previo de limpieza y puede ser aplicada al ambiente, superficies y por último al instrumental a utilizar al cual además se le someterá a otro proceso denominado esterilización que completa el ciclo de asepsia según sea su categoría (crítico, semicrítico o no crítico) para poder ser utilizado en los pacientes 21.
En cuanto a los procesos de desinfección y esterilización un estudio que evaluó más de 320 procesos con 283 odontólogos en Buenos Aires (Argentina), concluyó que la eficacia de los procesos de esterilización en los controles iniciales resultó baja (65% calor seco y 68% calor húmedo) 22; en San Luis Potosí (México) 81 consultorios aceptaron una evaluación de sus métodos de esterilización de los cuales 18% que usaban autoclave se comprobó fallas en la 1ra medición, 38% en los que usan esterilización con calor seco y respecto al control biológico considerado el más adecuado 23 más del 50% no lo conocen ni lo usan, porcentaje similar se reporta como profesionales que realizan mantenimiento a sus equipos 24; respecto al grado de contaminación en relación a la importancia de la desinfección en partes de los equipos dentales como jeringa triple, apoyo del sillón, manguera del suctor y escupidera un estudio realizado en 24 unidades dentales de una universidad de Perú reportó un porcentaje medio de 54.16% de contaminación entre los microorganismos evaluados, la mayoría son considerados no peligrosos sin embargo del total de los hallazgos un 30% son reconocidos como peligrosos y están presentes en número variables en las 4 superficies inspeccionadas 25. Ver (Tabla 2).
3. Manejo de residuos
Los residuos por sus distintas características y su clasificación, en caso de los biológicos se reconocen como peligrosos por lo cual merecen un manejo especial para el cual en odontología se recibe una capacitación dentro de la bioseguridad 26.
Respecto al conocimiento adecuado de esta sección, en una Universidad de Perú se aplicó una encuesta al personal asignado para esta labor donde los resultados fueron que el 90% de las respuestas fueron muy deficientes, el 10%, deficiente y en un 0% dentro de aceptable 27; de la misma forma se encuesto a 317 estudiantes de cursos avanzados de la Universidad de Zulia en Venezuela con atendimiento clínico respecto a las normas de bioseguridad que ellos conocen y el resultado respecto a la gestión de residuos indica que el 40,7 % no desecha los objetos punzo cortantes de la forma adecuada 28 a pesar de tener el conocimiento; otro estudio realizado en la Universidad Cooperativa de Colombia demostró también deficiencias respecto a la práctica de esta sección de la bioseguridad en odontología 29.Ver (Tabla 3).
4. Vacunas
Como profesionales en salud los odontólogos deben cumplir con un esquema de vacunas que involucra la protección de cerca de 15 enfermedades y esto puede variar según la legislación de cada país 30.
La profesión odontológica tiene entre sus acciones el uso de jeringas las cuales pueden ocasionar accidentes como pinchazos involuntarios, por ejemplo al envainar nuevamente la tapa del anestésico a la jeringa carpulle; por eso es necesario la protección inmunológica frente a infecciones que pueden transmitirse bajo este contacto sanguíneo 31, una de estas enfermedades es la Hepatitis del tipo “B” por eso se exige que tengamos el esquema de protección al respecto se realizó un estudio de conocimientos en esta área en más de 300 estudiantes de la Universidad de Tacna (Perú) cuyo resultado demuestra que aquellos que cursan materias clínicas están más informados respecto a aquellos que están iniciando la carrera pero en general existe deficiencia respecto a cómo debemos cumplir con este requisito y cuál su importancia. Ver Figura 3 32
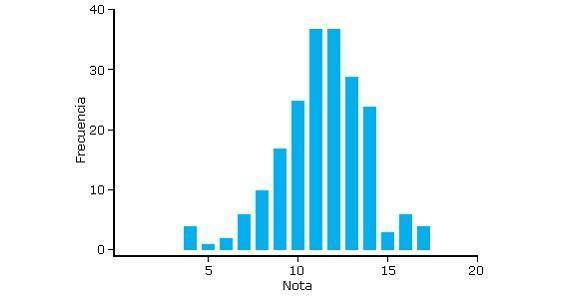
Figura 3: Distribución de las notas obtenidas en estudiantes de una facultad peruana de ciencias de la salud.
En Brasil otro estudio en la Universidad Federal Río Grande del Norte reveló que del 100 % de los accidentes producidos en la clínica odontológica el 45,3 % ocurre en el lavado del instrumental, acondicionamiento entre otros según procedimiento trabajado que demuestra en porcentaje aquellos con mayor y menor ocurrencia 33, mientras que en los Estados Unidos se habría comprobado que después de preguntar a más de 1309 dentistas más del 59 % no contaba con la vacuna 34. Ver (Tabla 4)
Bioseguridad después de Covid-19: los cambios y modificaciones
1. Lavado de manos. Respecto al lavado de manos esta práctica habitual ya utilizada por todos los dentistas debe ser diferenciada buscando un mayor tiempo como aquel que exige el ingreso a una cirugía 35, inclusive que los Equipos de Protección Individual (EPIs) fueron incrementados 36 pues el solo contacto con un paciente sintomático o asintomático de Covid-19 puede ocasionar no solo una infección cruzada sino una diseminación de enfermedad 37. El número de veces que el profesional deberá incluir como hábito en la práctica profesional debe ser de cumplimiento estricto y vigilado incluso que el mismo utilice doble guante y también después de quitárselos 38.
El paciente también hoy debe llegar a la consulta usando un barbijo, aspecto por demás relevante para evitar el contagio y hábito que antes no formaba parte del protocolo 39,40.
El triage es otra estrategia que antes no se realizaba y no se podría asegurar si esta permanece constante dentro de la consulta, así también se incluye una clasificación de riesgo de los pacientes según grupo de edad pues COVID-19 tiene más letalidad con personas de tercera edad y decidir los tratamientos a realizarse deben ser considerados 41.
Si bien no existe ningún consenso sobre el uso de enjuagues pre procedimiento 42, la mayoría de los protocolos han asumido la posición de usar H2O2 al 1%, Iodopovidona 0.2 % o CPC 0,75% 43 solo o después con CHX para bajar la carga no sólo con propósito virucida sino bacteriológica aspecto que está por demás comprobado 38.
2. Desinfección y esterilización. Tanto paciente como profesionales y asistentes o administrativos deben realizar una desinfección usando alcohol 70% 40,44 u otros desinfectantes o presentaciones como gel en práctica repetitiva durante, antes y después de la atención 45,43, mientras que la esterilización debe ser más estricta respecto a la evaluación mediante control biológico en autoclaves y en algunos casos evaluar el uso de instrumentos descartables o reducir al mínimo el uso de aparatos generadores de aerosol como son las turbinas, ultrasonidos y escupideras o suctores en este caso adaptados para esta situación 38,46.
La limpieza y desinfección profunda es un punto aún en desarrollo pues las investigaciones demostraron resultados de permanencia del virus a partir de un aerosol perfecto, alertando que el tiempo que el mismo puede permanecer en las distintas superficies podría abarcar varias horas 47 por lo cual sí es recomendado espaciar los tiempos de consulta, ventilar los ambientes con precaución que sea hacia el exterior, pero los tiempos interconsultas no estarían definidos 43,48.
3. Residuos. La gestión de residuos también debe ser optimizada pensando en que el número de ellos ahora no solo se concentra en los que aumentarán por uso por paciente de parte del profesional, sino que en caso que se decida que el paciente deje su barbijo con el que llegó eso sumará al número de EPIs por desechar 49.
4. Vacunas Asegurarse que todos cuenten con la vacuna de la influenza para descartar Covid 49.
Los protocolos citados en esta última parte de distintos países y de distintas organizaciones tienen puntos en común, aunque se verificó que todos ellos hayan tomado como base información científica, pero al ser una enfermedad nueva no existen consensos incluso ya existen asociaciones de distintas especialidades que han optado por trabajar protocolos específicos de acuerdo al tratamiento que cada una de ellas ofrece 43,50.
CONCLUSIÓN
La COVID-19 es una infección que ha producido cambios en todas las áreas y tenemos la obligación de asumirlos como una oportunidad para mejorar tanto en infraestructura, insumos, formación y capacitación, nada está definido como lo mejor y seguro pasará un tiempo hasta tener los detalles de cómo funciona la fisiopatología de esta enfermedad y cómo debemos proceder en cada caso.