INTRODUCCIÓN
El trasplante renal (TR) ha revolucionado la vida de los niños con Enfermedad Renal Crónica terminal (ERCT). Cuando ya no es posible el tratamiento conservador de esta enfermedad, el TR es la mejor opción por las importantes y numerosas ventajas con respecto a la diálisis. Si bien implica medicación y controles médicos de por vida, un injerto renal exitoso permite que se recuperen todas las funciones que dependen del riñón, mejora el desarrollo neurológico, el crecimiento y la calidad de vida del niño y de su familia1.
Los avances en inmunosupresión, procedimientos quirúrgicos, selección del donante y mejoría en el cuidado peri y post trasplante han mejorado la sobrevida del injerto en países desarrollados2. El éxito del trasplante se basa en la necesidad crónica de un tratamiento inmunosupresor que prevenga el rechazo del órgano, pero a la vez esto predispone a aumentar el riesgo de complicaciones como son la enfermedad cardiovascular, las infecciones y las neoplasias. La era moderna de la inmunosupresión en el trasplante ha demostrado mejorar los resultados del trasplante, convirtiendo esta terapia en un tratamiento rutinario para los pacientes con ERCT. De forma paralela, a medida que se mejoraba en los tratamientos inmunosupresores se asistía a un incremento de las complicaciones infecciosas3. Hoy en día, a pesar de las estrategias de prevención, las infecciones continúan siendo una importante causa de morbilidad y mortalidad en los niños trasplantados. En países en vías de desarrollo como el nuestro, el trasplante renal continúa limitado por la escasez de centros de trasplante, la falta de conciencia de la donación de órganos y las limitaciones financieras2. Teniendo en cuenta que el trasplante renal pediátrico en Paraguay se realiza en solo dos centros hospitalarios, se decide realizar el presente estudio retrospectivo, evaluando la experiencia del programa de trasplante pediátrico en una institución de referencia. El objetivo del trabajo es describir las características clínicas de los pacientes trasplantados, evaluando las complicaciones infecciosas de los mismos.
MATERIALES Y MÉTODOS
Estudio retrospectivo, observacional, descriptivo, utilizando historias clínicas de pacientes que recibieron Trasplante Renal, en un centro referencia de trasplante renal pediátrico, desde diciembre 2016 a mayo del 2023. Fueron incluidos pacientes menores de 18 años post operados de Trasplante Renal de un centro de referencia desde diciembre 2016 a mayo del 2023. El muestreo fue no probabilístico de casos consecutivos. Fueron analizadas las siguientes variables: demográficas (edad, sexo, procedencia), etiología de la Enfermedad Renal Crónica; modalidad dialítica previa al trasplante; tipo de trasplante (injerto de donante vivo o cadavérico); tiempo de evolución del implante renal hasta el momento de este estudio; Inmunosupresión de inducción y mantenimiento recibida; profilaxis antibiótica utilizada; complicaciones infecciosas post trasplante; datos clínicos, laboratoriales y de imágenes que permitieron el diagnóstico del proceso infeccioso; gérmenes aislados por urocultivos y su prevalencia; tratamiento antibiótico implementado y respuesta terapéutica; evolución del paciente y del riñón implantado.
Se registraron los datos correspondientes a las variables a investigar, desde los expedientes de los pacientes en planillas de Excel 2013. Se utilizaron estadísticos descriptivos para determinar frecuencias simples, absolutas y relativas, moda, media y mediana. La revisión del análisis estadístico estuvo bajo la asesoría del Departamento de Estadística del centro de referencia de trasplante renal pediátrico.
Se respetó la privacidad y la confidencialidad de cada paciente en todo momento, al garantizar el anonimato tanto en la realización del estudio como durante su interpretación.
El presente trabajo de investigación se adaptó a los principios científicos y éticos que justifican la investigación médica. Este estudio no conlleva acciones de falta de ética de acuerdo a la declaración de Helsinki.
RESULTADOS
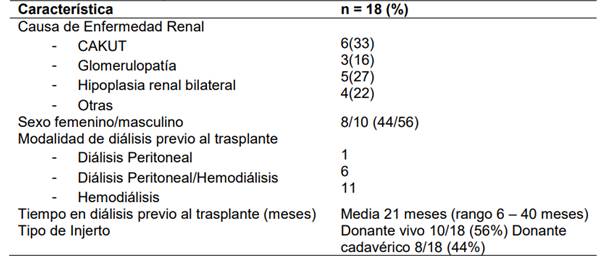
Desde diciembre del 2016 a Mayo 2023 se realizaron en total 18 trasplantes, con una media de edad de 12,3 años, 38% (6/18) pacientes procedentes de Gran Asunción, el resto de zonas del interior del país (sin acceso a centros de atención terciaria en dichas regiones). El 44% sexo femenino, 56% sexo masculino. La etiología de la enfermedad renal crónica: uropatías congénitas 33%(6/18), Hipoplasia renal bilateral 27% (5/18), Glomerulopatías 16% (3/18) y otras patologías 22% (4/18). En cuanto a la terapia de reemplazo renal previa al trasplante, 11pacientes estuvieron en hemodiálisis exclusivamente, seis en diálisis peritoneal (y luego hemodiálisis) y un paciente en diálisis peritoneal crónica ambulatoria exclusivamente. El 56% de los trasplantes fue de donante vivo, mientras que el 44% de injerto cadavérico.
Todos los pacientes recibieron inmunosupresión de inducción durante el trasplante renal: basiliximab + metilprednisolona. Como inmunosupresión de mantenimiento: tacrolimus + micofenolato + prednisona. En el momento del proceso infeccioso, todos los pacientes se encontraban con esquema de inmunosupresión de mantenimiento, y en tres pacientes trasplantados, se modificó el esquema de inmunosupresión a tacrolimus + sirolimus + prednisona por infección concomitante con Bk virus.
En 6 años se realizaron 18 trasplantes, el tiempo transcurrido post trasplante hasta el momento del estudio fue: seis años en un paciente (5,5%), cinco años en uno (5,5%), cuatro años en tres (16%), tres años en tres pacientes (16%), un año en dos (11%), seis meses en cuatro casos (22%), cuatro meses en dos personas (11%), dos meses en una (5,5%) y 21 días en un solo paciente (5,5%).
En el total de casos se realizó profilaxis antibiótica prequirúrgica con Vancomicina + Ceftriaxona y el esquema de profilaxis post quirúrgica durante 6 meses con Trimetroprim- Sulfametoxazol y Ganciclovir/Valganciclovir, cobertura para Pneumocystis jirovecci y CMV respectivamente.
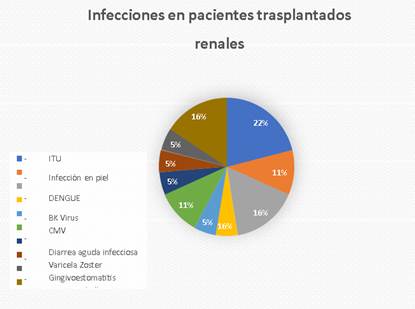
El 88% de los pacientes trasplantados presentaron complicaciones, de los cuales 83% (15/18) fueron complicaciones infecciosas (bacterianas, víricas, fúngicas y parasitarias).
Infecciones urinarias: En cuatro (22%) pacientes se presentó infección urinaria. Los gérmenes aislados por urocultivos fueron E. Coli, Klebsiella Pneumoniae y Cándida sp., teniendo este último una prevalencia del 50% de los casos. En dos (50%) de los pacientes el síntoma predominante fue la fiebre y en ¼ (25%) el cuadro clínico fue dolor abdominal y vómitos. Entre los signos, cambios en la coloración de la orina (aspecto turbio o hematúrico). En el 100% de los casos se evidenció alteración en los análisis sanguíneos (leucocitosis con neutrofilia, aumento de reactantes de fase aguda) y en orina sedimento patológico (presencia de leucocitos, bacterias). En 1/4 la presencia de hifas en orina hizo sospechar infección urinaria, confirmada con el aislamiento de Candida tropicalis tanto en el Urocultivo como en el hemocultivo. En otros 3 casos se aislaron E coli multisensibles, Candida Albicans y Klebsiella Pneumoniae productora de carbapemenasa (KPC). Solo en este último caso se evidenció alteración de la función renal, con aumento de la creatinina sérica que normalizó al completar el esquema de antibióticos, con Colistina por 15 días. En los 2 pacientes Candida albicans y Candida tropicalis el tratamiento instaurado fue con Fluconazol durante 21 días. En el paciente con aislamiento de E Coli multisensible, el esquema antibiótico fue Cefixima vía oral por 7 días, con buena respuesta. En 2/4 pacientes hubo alteración en la ecografía renal (dilatación de cálices mayores y aumento de los índices de resistencia parenquimatoso). Tres de los cuatro pacientes presentaban antecedentes de uropatías complejas como patología de base. En todos los casos la evolución fue favorable, con retorno negativo de los urocultivos.
Infecciones dermatológicas: 2/18 (11%) de los pacientes presentaron infecciones en piel, 1/18 fue infección del sitio operatorio. Los síntomas y signos iniciales fueron fiebre, linforrea en la herida operatoria (por fistula linfática de alto débito) al quinto día del trasplante. Los análisis laboratoriales evidenciaron elevación de reactantes de fase aguda y aislamiento de Enterococos en la secreción. Mejoría clínica tras antibioticoterapia con Vancomicina endovenosa por 14 días y esclerosis local con iodopovidona, sin alteración de la función renal.
En el otro caso, celulitis en el sitio de la FAV. Durante los primeros días del postoperatorio, manifestado por fiebre y signos inflamatorios del miembro superior derecho (región de la fistula arteriovenosa), con coloración cianótica. Por laboratorio leucocitosis con neutrofilia y elevación de reactantes de fase aguda (PCR y Procalcitonina). Ecografía de partes blandas: edema importante en la región subcutánea, compatible con celulitis en dicha región. Tratamiento con Vancomicina y Meropenem durante 14 días y cierre de la fistula arteriovenosa. No se aíslan gérmenes.
Ambos casos presentaron evolución favorable tras completar el esquema antibiótico.
Tabla 2. Características clínicas de pacientes con complicaciones infecciosas
| N: 18 | Cuadro clínico | Estudios complementarios | Tiempo Post trasplante | Etiología de la infección | Tratamiento Recibido | |
| ITU | Fiebre Dolor abdominal Vómitos Orina purulenta | Leucocitos Neutrofilia PCR elevada Orina simple patológica Urocultivos positivo con germen aislado | Desde primeros díaspost trasplante hasta 2 años | -E coli -Klebsiella pneumoniae (KPC) -Cándida tropicalis -Cándida albicans | Cefixima D7 ColistinaD15 Fluconazol D21+ Meropenem D7 Fluconazol D15 | |
| Infección en piel | Fiebre Lesión en piel Linforrea | Leucocitos Neutrofilia PCR elevada | 5-10 días | Enterococos | Vancomicina D7 Vancomicina D7 | |
| BK Virus | 3 | Asintomático | *PCR BK Virus positivo: Carga viral: 41.146copias *Biopsia Renal Positiva. Carga viral: 57.006 copias *Carga viral: 28.006 copias | 10 meses 1 año 3 años | Poliomavirus BK | Descenso de inmunosupresión. Inmunoglobulinas |
| CMV | 1 | Deposiciones liquidas Dolor abdominal | PCR para CMV Positivo Leucopenia, PCR elevado | 1 año | CMV | Valganciclovir 6 semanas |
| Diarrea aguda infecciosa | Deposiciones líquidas Fiebre | Leucopenia Aislamiento de Clostridium difficile Giardia Lamblia | 10-20 días | Clostridium difficile Giardia Lamblia | Metronidazol D7 Metronidazol D14 | |
| Varicela Zoster | Lesiones en piel, vesículas, no pruriginosas | Leucopenia con PCR elevada | 2 años | Varicela Zoster | Aciclovir EV D7 | |
| Gingivoestomatitis | Lesiones en mucosa yugal | Leucopenia | 8 meses | No se aísla germen | Aciclovir EV D7 | |
| Miringitis bullosa | Dolor de oído, fiebre | Evaluación clínica por Otorrinolaringologo | 10 meses | No se aísla germen | Amoxicilina IBL D7 | |
| Covid-19 | Rinorrea, congestión nasal, tos, dolor de garganta | PCR positivo para COVID- 19 Antígeno positivo para Covid 19 Dimero D elevado Rx Torax y TAC de torax con leve infiltrado perihiliar | 6 meses - 2 años | Covid-19 | Internación Monitorización Enoxaparina SC | |
| DENGUE | Fiebre, Cefalea Dolor Retroocular Mialgias | Leucopenia, Plaquetopenia, NS1 positivo, Serología positiva para DENV-4 | 1 año 2años | Arbovirus | Internacion Monitorizacion Soporte hidroelectrolítico | |
| Chikungunya | Fiebre, Cefalea Dolor Artralgias | Leucopenia, Plaquetopenia, Hepatograma alterado, PCR positiva para Chikungunya | 1-4años | Virus del Chikungunya | Internacion Monitorizacion Soporte hidroelectrolítico |
INFECCIONES VIRALES
Un paciente presentó infección por CMV.
En tres pacientes se diagnosticó infección por el virus BK.
Un paciente presentó infección herpética, manifestado por gingivo estomatitis herpética, al octavo mes post trasplante.
Un paciente presentó Infección por Varicela Zoster
En otro paciente se presentó cuadro de Miringitis bullosa a los 6 meses post trasplante renal.
Enfermedad diarreica
En dos pacientes se presentaron deposiciones líquidas y dolor abdominal en los primeros días del post trasplante, con aislamiento de Giardia lamblia y Clostridium difficile.
En 6 años de seguimiento desde el inicio de los trasplantes renales pediátricos en el centro de referencia de trasplante renal pediátrico, 2/18 pacientes presentaron pérdida del injerto renal, pero por causas no infecciosas: uno por trombosis de la vena renal y el otro por rechazo crónico del injerto (no adherencia al tratamiento inmunosupresor, severos conflictos familiares). No se presentaron óbitos en ningún trasplantado.
Otros virus Dengue
En el año 2019 Paraguay se encontró con elevados casos de Dengue y los pacientes trasplantados no estuvieron exentos de esta enfermedad, 3/18 (16%) presentaron Dengue. La fiebre fue el síntoma predominante, otros síntomas fueron cefalea, dolor retroocular, mialgias. En cuanto a alteraciones hematológicas leucopenia, plaquetopenia, además de alteración hepática. No se vio afectación de la función renal. El diagnostico se realizó con NS1 positivo, en 2/3 el serotipo fue DENV-4 (predominante en el país). Todos los pacientes requirieron internación durante 5-9 días. Aunque dos pacientes cursaron con signos de alarmas (Dengue B2), en todos los casos la evolución fue favorable, con recuperación hematológica total.
Covid-19
Durante la pandemia por Coronavirus, 4/18 (22%) pacientes trasplantados presentaron COVID-19. En 3/4 pacientes se manifiestó por fiebre y síntomas respiratorios (tos, rinorrea, congestión nasal y dolor de garganta), 1/4 presentó deposiciones líquidas y dolor abdominal, sin síntomas respiratorios. 1/4 paciente con elevación del Dímero D sanguíneo, tratado con Enoxaparina. Internación en todos los pacientes para monitorización durante los primeros días de la enfermedad, pero sin requerimientos de soporte respiratorio.
Chikungunya:
en 2/18 (11%) pacientes trasplantados se presentó el virus de Chikungunya con síntomas como fiebre, artralgias, exantema y dificultad para la deambulación. Alteraciones hematológicas. En ambos pacientes se decidió internación para soporte hidroelectrolítico y manejo de la fiebre. Sin alteraciones en la funcionalidad renal. La confirmación del diagnóstico se realizó por PCR para virus Chikungunya. A pesar de la presencia de signos de alarmas en un paciente, la evolución final en los dos casos fue buena.
Evolución del paciente y del riñón implantado: De los pacientes con complicaciones infecciosas, solo dos evolucionaron hacia una alteración crónica del injerto renal (Nefropatía por BK). En los demás pacientes, la evolución fue favorable, superando los cuadros infecciosos y sin secuelas crónicas. No obstante, dos pacientes presentaron pérdida del injerto a los 21 días y 19 meses, respectivamente, por complicaciones no infecciosas (en un caso formación de trombos en la vena renal y en el otro rechazo crónico por falta de adherencia al tratamiento inmunosupresor en una paciente adolescente).
DISCUSIÓN
Los cuadros infecciosos post trasplante renal pediátrico constituyen las complicaciones más frecuentes en todo paciente trasplantado, pudiendo comprometer en algunos casos la función riñón injertado. Según la literatura, más del 50% de los trasplantados presenta uno o más episodios de infección durante el primer año de trasplante y cerca de la mitad de las muertes en trasplante renal pediátrico son por esta causa. En este trabajo también se evidenció que el 80% de todos los pacientes presentaron algún tipo de infección, en el postrasplante. Aun siendo la complicación médica más frecuente, no fueron causas de pérdidas de injerto renal ni de fallecimientos.
La infección bacteriana que se presenta con mayor frecuencia en los receptores de trasplante renal pediátrico es la infección urinaria (ITU). En el trabajo presentado por Cano y col de Chile, se presenta con una incidencia entre 5 a 36% similar a nuestros hallazgos, con ITU en el 22% de los pacientes. Los factores que se han asociado con un mayor riesgo de ITU incluyen ITU pretrasplante (uropatías), enfermedad renal poliquística, diabetes mellitus, cateterización vesical postrasplante, vejiga neurogénica, inmunosupresión y complicaciones asociadas con la anastomosis ureteral. Todos los pacientes que presentaron ITU presentaban patología urológica de base.
El CMV es considerado como uno de los patógenos oportunistas más frecuentes con incidencia variable (8 a 70%). En nuestra casuística se presentó como infección leve por CMV en 1 solo paciente (5,5%), muy inferior a lo publicado por Cano y colaboradores que informan una incidencia del 18%, falleciendo uno de ellos (mortalidad 5%). No obstante, coindice con el trabajo presentado por Lopez-Viota y colaboradores en España, con una incidencia para CMV del 6,7% de los pacientes.
En nuestro trabajo se evidenció que el 11% presentó infecciones en piel, siendo 1 de los casos en herida quirúrgica, no obstante, el trabajo del equipo cubano de Borroto Diaz y colaboradores, el 8 y el 75 % de todos los sujetos con trasplantes renales presentaron algún tipo de infección cutánea, siendo la infección de la herida quirúrgica lo más frecuente en el primer mes postrasplante, con una incidencia en algunas series de hasta un 56 %.
Las infecciones por BK Virus en Argentina, de acuerdo a Bonaventura y colaboradores, se presenta entre un 10 y un 60% de los trasplantados renales y con nefropatía del injerto en un 5% de los casos (45% con pérdida del órgano implantado, el resto con aumento en un 150% del nivel de la creatinina sérica). En nuestra casuística en 3 pacientes y en 2 pacientes con posterior evolución a la nefropatía por BK.
Siendo Paraguay un país endémico para el Dengue, los pacientes trasplantados no estuvieron exentos de esta enfermedad, no obstante, coincide con los trabajos de Brasil que informan pacientes con cuadros febriles y signos de alarmas, pero sin pérdidas del injerto ni óbitos.
En la revisión de Weerakkody y col., los signos y síntomas de Dengue en inmunosuprimidos difieren de la población general. Sin embargo, en este trabajo, la población de niños trasplantados no mostró diferencias con la población general en cuanto a la sintomatología.
La incidencia de infección por Clostridium difficile coincide con lo expresado en las series estudiadas mundialmente, ya que se presenta habitualmente en los primeros 6 meses postrasplante, con una mayor incidencia entre el 6º y 10º día postrasplante.
Con respecto a las estadísticas sobre COVID-19, nuestro trabajo coincide con el de Marlais y colaboradores, según el cual los pacientes presentaron síntomas leves, sin requerimiento de soporte respiratorio, ni cuadros graves. No se evidenciaron cuadros de PIMS entre los trasplantados renales.
En pacientes con Chikungunya fue de vital importancia el interrogatorio sobre contactos con personas con síntomas o con diagnóstico positivo para Chikungunya, ya que, en el afán de establecer nexos epidemiológicos, la orientación diagnóstica colabora en casos en donde el diagnóstico no está claro al inicio.
CONCLUSIONES
Excepto en tres pacientes, casi todos los pacientes trasplantados cursaron infecciones de diferentes etiologías, siendo las infecciones urinarias (IU) las más frecuentes.
Considerando que la enfermedad renal crónica se debió mayoritariamente a uropatías y entre estas principalmente a reflujo vesicoureteral, justifican plenamente las infecciones urinarias que presentaron los pacientes en el post trasplante renal, considerando la predisposición de las uropatías sumado a los inmunosupresores que deben recibir diariamente como medicación antirechazo. En menor porcentaje, la enfermedad renal crónica fue secundaria a hipoplasia renal congénita y glomerulopatías.
A las IU le siguieron en frecuencia las infecciones virales, especialmente Covid19 y Dengue, Chikungunya y casos aislados de CMV, Varicela Zoster, BK virus y Herpes virus.
El tiempo de evolución del implante renal hasta el momento de este estudio fue de dos meses a seis años, habiendo transcurrido más de 2 años del trasplante renal en la mayoría de los pacientes.
La consulta inmediata al centro de referencia nos permitió un diagnóstico precoz, en base al interrogatorio, los datos laboratoriales y de imágenes como Ecografía renal y de vías urinarias, CUG miccional y post miccional y Centellografía renal.
El signo prevalente fue la fiebre, con leucocitosis, neutrofilia y reactantes de fase aguda elevados. No obstante, un porcentaje considerable de pacientes permaneció asintomático, siendo posible la detección de la infección a través de los estudios complementarios (laboratoriales e imagenológicos) realizados según protocolo, durante los controles del seguimiento.
Todos los pacientes recibieron durante el trasplante renal los esquemas de inmunosupresión correspondientes, tanto de inducción (basiliximab y metilprednisolona) como de mantenimiento (tacrolimus, micofenolato y prednisona). En el momento de los cuadros infecciosos, todos se encontraban con inmunosupresión de mantenimiento. En tres casos (infección por Polioma o BK Virus), se modificó dicho esquema, reemplazando el Micofenolato Mofetilo por un inhibidor de los mTOR (Sirolimus).
Los gérmenes aislados en los urocultivos, por prevalencia, fueron: Escherichia coli, Klebsiella pneumoniae y Candida. El tratamiento antibiótico implementado se ajustó a la sensibilidad bacteriana en cada caso. Todas las infecciones urinarias presentaron muy buena evolución, resaltando los antibióticos utilizados que fueron Cefixima, Meropenem, Colistina, y en el paciente con IU de etiología fúngica Fluconazol. En las infecciones dermatológicas Vancomina con muy buena respuesta. El Aciclovir en las infecciones virales, sobre todo de etiología herpética, evitó complicaciones graves, con rápida mejoría clínica.
Todos los pacientes presentaron buena evolución al tratamiento instaurado, manteniendo la funcionalidad del riñón implantado excepto en un caso, que evolucionó hacia una nefropatía crónica ocasionada por el BK Virus. Ningún paciente fue al óbito.
La vacunación oportuna en todos los pacientes, previa al implante renal, evitó complicaciones graves.