CASO CLÍNICO
Paciente de sexo masculino, 35 años de edad, personal policial, soltero, diagnóstico en el año 2022 de retrovirus, Carga Viral (CV): 563.000 copias, linfocitos tCD4+ 84 cel/mm3; con siguiente control en mayo/2022: CD4 118 cel/mm3, CV 67copias; marzo/2023: CV no detectable, y CD4+ 127cel/mm3; en tratamiento con terapia antirretroviral (TARV) Dolutegravir + Lamivudina + Tenofovir; en profilaxis secundaria con Fluconazol 400mg/día por antecedente de meningitis a criptococcus 1 año antes de la consulta. Es referido al servicio por presentar cuadro de aproximadamente 1 mes de evolución que cursa con cefalea holocraneana, de inicio insidioso, de tipo puntada, de moderada intensidad, que no irradia, que cede levemente con la ingesta de ibuprofeno. El cuadro persiste hasta que, 10 días antes del ingreso, se agregan vómitos, no precedidos de nauseas, de forma intermitente que mejoraba con la administración de antieméticos (metoclopramida gotas), familiar refiere que se encontraba bradipsíquico, bradilálico y con episodios de ausencia. Niega fiebre, fotofobia, caídas de propia altura, paresias, convulsiones, deposiciones liquidas y otros síntomas acompañantes.
Al examen físico, como datos positivos de valor, se constata en la exploración del sistema nervioso central: psiquismo orientado alo y autopsíquicamente, lentitud para la comprensión y la respuesta verbal, marcha conservada, motilidad activa, pasiva, fuerza y tono muscular conservados, reflejos osteotendinosos presentes, de características normales, resto del examen físico sin alteraciones significativas de valor.
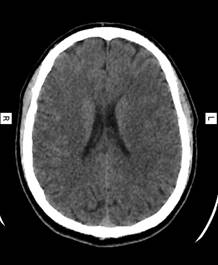
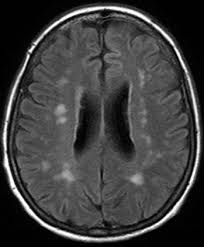
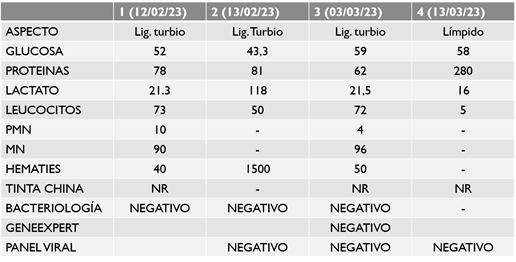
Al ingreso en la unidad, se realizaron estudios de rutina que constaron de, laboratorio de análisis con Hemograma, perfiles, química, crasis sanguíneo, estudio de orina, radiografia torácica y electrocardiograma, sin datos llamativos de valor; en contexto de la alteración del estado de conciencia y síntomas de hipertensión endocraneana, se realiza Tomografía Axial Computarizada (TAC) de cráneo simple, en donde no se evidencian imágenes compatibles con isquemia o sangrado, ni desviación de la línea media (Figura 1), se procede a estudio de líquido cefalorraquídeo (LCR) (Tabla 1), informando resultado sugerente de proceso inflamatorio; se sospecha diagnóstico probable de vasculitis, en contexto a un Síndrome de Reconstitución Inmune (SIRI). Se completan serologías específicas de anticuerpos en sangre los cuales retornaron negativos, descartando la probabilidad de vasculitis sistémica. Estudio de Resonancia Magnética Nuclear (RMN) con contraste cuyo informe concluye: afectación parcheada de la sustancia blanca supra e infratentorial con compromiso de ganglios basales y realce puntiforme en relación con arteriolas ventriculoestriadas en la región frontoparietal bilateral, en los pedúnculos cerebrales y en los hemisferios cerebelosos (Figura 2). Con el informe planteado se sostiene el diagnóstico Vasculitis del SNC y se decide iniciar tratamiento de inmunosupresión con esteroides + ciclofosfamida.3 Inició bolos de metilprednisolona a dosis de 1g/día, por 3 días (no se administra ciclofosfamida debido a retorno de linfocitos tCD4+ menor a 200 cel/mm3); y posteriormente prednisona a 1mg/kp/día3).
Fue dado de alta con buena respuesta clínica, con cese de los síntomas neurológicos, resolución de bradilalia, en planes de realizarse seriado de RMN encefálica a los 1, 3, 6 meses y al primer año para valorar evolución imagenológica de la enfermedad.
DISCUSIÓN
Escasos son los datos disponibles sobre la epidemiología de la vasculitis primaria del sistema nervioso central, más en pacientes inmunocomprometidos, contando con datos de la Clínica Mayo de EE.UU y algunos estudios franceses que estiman una incidencia de 2 casos por cada millón de habitantes por año, siendo su incidencia levemente mayor en mujeres y con una edad de presentación típica que ronda los 50 años de edad.
La etiología es desconocida, existiendo varias hipótesis tanto infecciosas como secundarias a angiopatía amiloide4,5.
La etiopatogenia es producida por una relación estrecha entre oclusión y trombosis de vasos cerebrales, tanto venosos como arteriales, pudiendo llevar a la isquemia o necrosis del tejido afectado4.
Además, cabe recalcar la relevancia entre la probable relación existente en la presentación de VPSNC en un paciente portador de retrovirus, adherente, en el contexto de un SIRI probable e instar a juntar datos que avalen la relación entre estas dos entidades ya que en la actualidad son escasos los datos disponibles para análisis y discusión.
El pronóstico de esta enfermedad es malo en líneas generales, siendo fundamental para una buena respuesta el reconocimiento y tratamiento precoz de la misma. El paciente del caso clínico expuesto, presentó buena respuesta al tratamiento, quedando con escasas o casi nulas secuelas neurológicas.