Introducción
Paraguay estableció en su Política de Salud alcanzar la meta de acceso y cobertura universal mediante la estrategia de Atención Primaria de salud (APS) para el 20301. Uno de los principales desafíos es proveer atención integral ante la alta carga sanitaria de las enfermedades no transmisibles (ENT) entre las que se destacan la Diabetes Mellitus (DM) y la Hipertensión Arterial (HTA)2-5. El Ministerio de Salud Pública y Bienestar Social (MSPBS) viene implementando el Plan Nacional de Acción para la Prevención y el Control de las Enfermedades Crónicas No Transmisibles6 orientaciones para el primer nivel de atención7, guías terapéuticas para el manejo de pacientes8-10) y la definición de una cartera de servicios por ciclo de vida y por nivel de atención11. El diseño de la oferta pública en el sistema nacional de salud se fundamenta en el concepto y aplicación de redes integradas de servicios (RISS) teniendo como puerta de entrada a las Unidades de Salud de la Familia (USF) en el primer nivel de atención12, organizadas según normas y funciones definidas por el MSPBS13,14.
La instalación de las USF fue progresiva desde el 2008, según una distribución óptima de una por 3.500 personas15. En diciembre de 2022 estaban en funcionamiento 902 USF en las 18 Regiones Sanitarias (RS)16 lo que supone una cobertura estimada del 43 % de los 7,4 millones de habitantes del país17.
El objetivo de este trabajo ha sido analizar la capacidad de las USF para proveer servicios de salud a las personas con DM e HTA en sus comunidades e identificar oportunidades de mejoras con criterios de equidad. Hay evidencias que el monitoreo de indicadores para la gestión en APS puede mejorar el desempeño de las unidades prestadoras de servicios18. A nivel internacional hay varios estudios que corroboran brechas de recursos para proveer servicios de salud basados en APS en países de medianos ingresos como el Paraguay19,20 lo que resulta consistente con hallazgos similares en Brasil21, Bangladesh22,23, Indonesia24, Mongolia25, Tanzania26) y Vietnam27.
Específicamente sobre el Paraguay y han publicado varios estudios sobre la implementación de la estrategia de APS a través de las USF. Entre las fortalezas se ha señalado el modelo de atención centrado en las personas28,29 y su impacto en reducir las hospitalizaciones sensibles a la atención ambulatoria30. Las debilidades reportadas se concentran en la falta de recursos esenciales para producir servicios31,32 así como en las características de la gobernanza y gerenciamiento33. En un trabajo previo a este, se ha presentado los resultados del estudio sobre el grado de disponibilidad y preparación de las USF para proveer atención integral a las comunidades de 5 RS del Paraguay34, encontrándose brechas en todas las dimensiones estudiadas24, utilizando una adaptación al contexto nacional del Service Availability and Readiness Assessment (SARA) de la OMS35.
Metodología
Se analizó la disponibilidad y preparación de las USF para la atención de personas con HTA y DM en diferentes ejes territoriales del Paraguay en 2022. La metodología se basó en el instrumento de la OMS denominado “evaluación de disponibilidad y preparación de los (SARA, por sus siglas en inglés) el cual utiliza indicadores trazadores para la producción de servicios. El diseño de la investigación fue no experimental, cuantitativo, transversal, descriptivo, con componente analítico.
Al total de las 902 USF instaladas en 2022 se aplicaron criterios de inclusión y exclusión para participar de este estudio. Los criterios de inclusión fueron: USF de tipo estándar o ampliada, USF de los Ejes Norte, Sur, Metropolitano y Centro Este. Los criterios de exclusión fueron: USF de tipo satélite o móvil, USF del Eje Chaco (por las características particulares de este territorio) y USF de la Capital (por la estrecha influencia de la gestión central del MSPBS). De esta forma, el universo de estudio estaba compuesto por 810 USF que cumplieron con los criterios de inclusión y exclusión. Se invitó a participar a todos los integrantes de las USF, explicando los objetivos, así como orientaciones para la preparación de la información requerida. Participaron representantes de 761 USF, es decir, 94 % del universo de estudio.
A partir de una revisión de guías técnicas del MSPBS y consultas a profesionales de USF se seleccionaron 75 variables y se definieron 47 indicadores con sus criterios de cumplimiento. En la categoría de disponibilidad se utilizó 35 indicadores en las dimensiones de disponibilidad de infraestructura adecuada, de equipamiento básico en funcionamiento, de medicamentos esenciales y tiras reactivas para diagnóstico y de vacunas. En la categoría de preparación se utilizó 12 indicadores en las dimensiones de preparación técnica, registros de información y gestión en redes de servicios (Tabla 1).
La información se recogió entre noviembre y diciembre de 2022. La técnica fue la encuesta y el instrumento de recolección fue un cuestionario estructurado de autoaplicación en línea (Google Form), dirigido al personal de salud de las USF. Recogida la información, se aplicó un procedimiento de control de calidad de datos mediante verificaciones aleatorias y eliminación de duplicaciones. La base de datos en Excel fue codificada de forma alfanumérica asignado el valor “1” cuando se cumplió con el criterio de disponibilidad o de preparación y “0” cuando no se cumplió con el criterio. Luego se procedió al procesamiento utilizando Excel y Stata 17.0.
Primero, se calculó la proporción de USF que cumplieron con el criterio para cada indicador. Segundo, para cada USF se calculó índices de síntesis por dimensiones, categorías y un índice integrador SARA USF-HTA/DM, según la relación entre los indicadores que cumplieron con el criterio y total de indicadores correspondientes. Para calcular estos índices, no se aplicaron pesos relativos a los indicadores, dimensiones ni categorías. De este modo, los índices de síntesis de dimensiones de las categorías de disponibilidad y preparación así como el índice integrado SARA DM/HTA resultaron en una variable continua de 0 a 1. Estos índices se categorizaron como desempeño alto o suficiente cuando el resultado fue mayor a 0,75; como desempeño intermedio cuando estuvo entre 0,5 y 0,75 y como desempeño bajo cuando fue menor a 0,5. En tercer lugar, se exploró asociaciones estadísticas entre el desempeño de los índices de disponibilidad, preparación y SARA DM/HTA con el Eje territorial, el área urbana o rural y la cobertura a población indígena. La asociación se estableció como significativa cuando p Chi2 < 0,05. Consideraciones éticas: el protocolo de investigación fue aprobado por el comité de ética de la Facultad de Medicina de la Universidad Nacional de Concepción (Acta del 28 de marzo de 2022).
Resultados
El 72,54 % de los cuestionarios fueron contestados por profesionales médicos y el resto por otros profesionales de la USF. De las 761 USF: 39,29 % correspondía a USF del Eje Centro Este, 23,26 % al Eje Norte, 22,60 % al Eje Sur y 14,85 % al Eje Metropolitano. El 60,58 % de las USF fueron caracterizadas como rurales y el 39,42 % como urbanas. Se reportó que el 22,21 % de las USF tenían asignada la cobertura de población indígena (Tabla 2).
En primer lugar, se calculó la proporción de USF que cumplieron con los criterios de los indicadores trazadores. Se verificó brechas de disponibilidad en todas las dimensiones. En infraestructura, el menor cumplimiento fue en contar con un generador de electricidad, acceso a internet y aparatos de comunicación institucional.
La disponibilidad de equipamiento básico en general fue alta con excepción del monofilamento para neuroexploración del pie diabético. Los medicamentos tuvieron una disponibilidad variada: menos del 50 % de las USF tenían disponible aspirina, insulinas e hidroclorotiazida; entre el 50 % y 75 % tenían enlapril, losartan, amlodipino, furosemida, atorvastatina y oxígeno (con balón y flujómetro); entre 83 % y 94 % tenían hemoglucotest, líquidos IV, atenolol y glimeperida. Las vacunas estuvieron disponibles entre el 62 % y 96 % de las USF.
También hubo brechas de preparación. Sobre todo en la gestión de casos en la red de servicios para coordinar interconsultas con especialistas, estudios de laboratorio y otros estudios más complejos. La preparación técnica y los registros relacionados a factores de riesgo fueron los de menor cumplimiento tal como se ve en el Gráfico 1. En segundo lugar, se calcularon los índices de disponibilidad, preparación y el índice integrado SARA DM/HTA, comprobándose que estos índices tuvieron un desempeño intermedio (0,5 a 0,75).
La media del índice de disponibilidad fue 0,699 (DE 0,127), la de preparación fue 0,671 (DE 0,178) y la del índice integrado SARA DM/HTA 0,685 (DE 0,121). Solo el 38 % de las USF tuvo un índice de disponibilidad suficiente, el 31,5 % un índice de preparación suficiente y el 31,1 % un índice integrado SARA DM/HTA suficiente. Analizado por dimensiones, la disponibilidad de infraestructura adecuada y la preparación para gestión de casos en redes fueron las que tuvieron la menor proporción de USF con desempeño suficiente: 16,3 % y 20,2 % respectivamente (Gráfico 2). En cambio, 78,7 % y 78,5 % de las USF tuvieron índices de disponibilidad de equipamiento y de preparación para registros en un nivel suficiente. Los índices de disponibilidad de medicamentos y de vacunas tuvieron desempeños suficientes en el 37,6 % y 49 % respectivamente en tanto que el índice de preparación técnica fue suficiente en el 44 % de las USF (Gráfico 3).

Gráfico 1. Proporción de cumplimiento del criterio por indicador, por dimensiones de disponibilidad y preparación de servicios de usf. Paraguay 2022 (n=761)
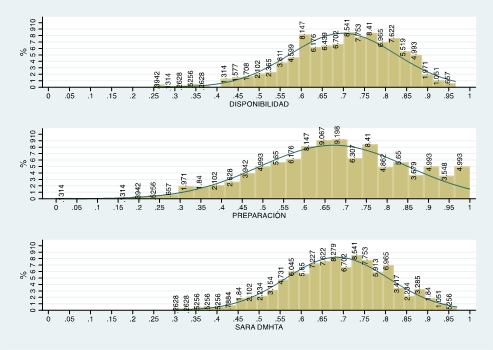
Gráfico 2. Proporción de usf según grado de desempeño por categorías de disponibilidad y preparación de servicios. Paraguay, 2022 (n=761)
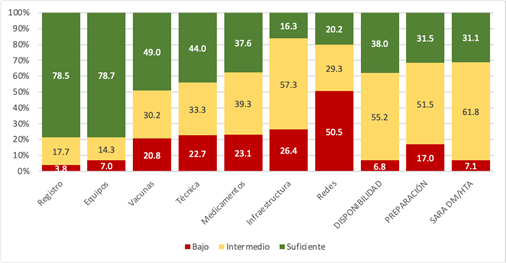
Gráfico 3. Proporción de usf según grupos de desempeño por dimensiones y categorías de disponibilidad y preparación de servicios. Paraguay, 2022 (n=761)
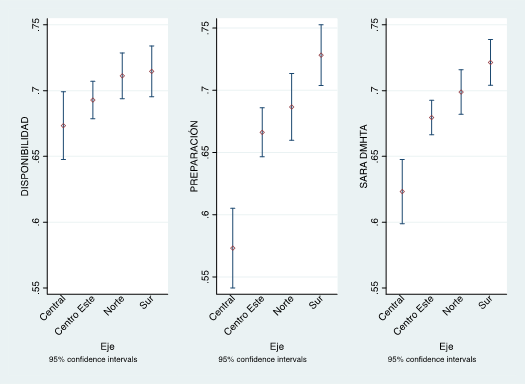
En tercer lugar se procedió a explorar asociaciones estadísticas con diferentes estratificaciones. Resultó que el índice de disponibilidad no se asoció de forma estadísticamente significativa ni con el Eje territorial, ni con el área urbana o rural, ni con la cobertura a población indígena de las USF. El índice de preparación se asoció de forma significativa con el Eje territorial, no así con el área ni con la cobertura a población indígena. La proporción de USF con desempeño suficiente de preparación varió entre 13,27 % en el Eje Metropolitano a 43,02 % en el Eje Sur. Los Ejes Norte y Centro Este tuvieron una proporción de USF con preparación suficiente de 36,18 % y 26,76 % respectivamente. El índice integrado SARA DM/HTA se asoció de forma significativa con el Eje territorial, no así con el área ni con la cobertura a población indígena. La proporción de USF con desempeño suficiente de preparación varió entre 15,93 % en el Eje Metropolitano a 42,44 % en el Eje Sur. Los Ejes Norte y Centro Este tuvieron una proporción de USF con preparación suficiente de 36,16 % y 27,42 % respectivamente (Tabla 3). Esta asociación estadística con el Eje territorial se debió a un menor desempeño en general del Eje Metropolitano (RS Central) como puede comprobarse mediante el intervalo de confianza 95 % correspondiente (Gráfico 4).
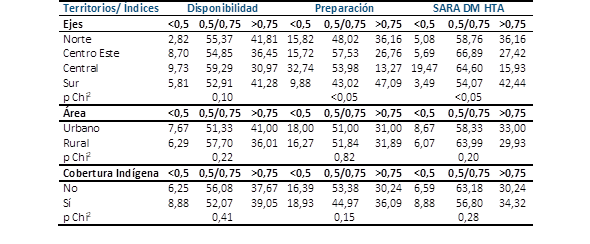
Tabla 3. Proporción de usf según grado de desempeño por categorías de disponibilidad y preparación de servicios. Paraguay, 2022 (n=761)
Discusión
Los resultados señalan que la mayor parte de las USF no cuentan con los recursos ni el apoyo necesario para proveer atención integral a sus comunidades, conforme al plan de desarrollo de redes integradas de servicios de salud basados en APS12, con una cartera de servicios adecuada para las diferentes etapas de la vida11, una organización coherente con las normas13) y funciones que se espera cumplan los equipos de profesionales de salud que la conforman14.
En la categoría de infraestructura, la falta de generadores como fuente secundaria de electricidad limita la capacidad de las USF para el almacenamiento de vacunas, insulinas y otros productos que deben mantener una cadena de frío adecuada. La falta de equipos de comunicación institucional es un factor limitante para la gestión de casos en la red de servicios y la falta de acceso a internet dificulta la gestión de información rutinaria así como la gestión de medicamentos ya que el abastecimiento depende de la utilización del Sistema de Información y Control de Inventarios Automatizado del Paraguay (SICIAP).
En cuanto al equipamiento básico, hay que mencionar que el MSPBS establece el examen con el monofilamento de 10 g de Semmes-Weinstein para detectar la perdida de la sensibilidad protectora en los pies de las personas con diabetes. La falta de monofilamento para neuroexploración del pie diabético limita el cumplimiento de la norma para la búsqueda sistemática de neuropatía periférica y de ese modo prevenir las complicaciones que incluyen lesiones, úlceras, infecciones y eventuales amputaciones7.
La falta de medicamentos esenciales restringe la implementación de protocolos de tratamiento basados en evidencias, adoptados como norma oficial por el MSPBS7-10. La falta de medicamentos en el sector público, condiciona el acceso a la capacidad de pago mediante el gasto de bolsillo, lo que puede relacionarse con la discontinuidad en el tratamiento y, consecuentemente, con el aumento de complicaciones y gastos adicionales asociados. El financiamiento de la atención sanitaria por medio del gasto de bolsillo es una situación que genera inequidad y constituye una barrera para lograr cobertura universal de salud para el Paraguay29.
La disponibilidad insuficiente de vacunas contra la influenza y neumococo, indicadas para pacientes con enfermedades crónicas, puede ser el reflejo de una existencia remanente de la campaña de vacunación de invierno, previa a la recolección de información para este estudio. En la categoría de preparación del servicio, la debilidad principal se concentra en la gestión de casos en las redes integradas de servicios de salud (RISS) para realizar estudios auxiliares de laboratorio, otros estudios auxiliares complejos e interconsultas con especialistas. La gestión de casos de urgencia también presenta brechas.
En este estudio se consideró que los servicios deben proveer o hacer arreglos para proveer la atención necesaria a los pacientes. Es decir, es en las USF donde consulta el paciente donde debería implementarse un proceso de orientación y coordinación para el acceso a los servicios necesarios en otros establecimientos12. Cuando esto no ocurre, es decir que la obtención de turnos depende del paciente o sus familiares, disminuye la posibilidad de acceso oportuno a una atención integral según la cartera de servicios definida por la autoridad sanitaria11,12. Si las USF no cuentan con esta capacidad, es razonable plantear que disminuye la efectividad del primer nivel de atención y consecuentemente quedará restringido su potencial de disminuir las hospitalizaciones sensibles a la atención ambulatoria30, ocasionando una sobredemanda en otros niveles de atención.
En el marco de este limitado apoyo a las USF, hubo variaciones de los resultados entre los diferentes Ejes territoriales, no así entre las áreas rurales y urbanas ni entre aquellos que cubrían a población indígena. Esta asociación estadística entre desempeño (o grado de disponibilidad y preparación) con el territorio señala desafíos de gestión y de equidad. Esta situación socava la estrategia de APS pues la equidad es un valor fundamental junto con la solidaridad y el derecho a la salud1,12.
Sin embargo, es posible implementar procesos de mejora mediante una gestión basada en evidencias y criterios de equidad. Para este propósito se requiere de evaluaciones periódicas utilizando un panel de indicadores relevantes y pertinentes para el contexto nacional, regional y local. Un instrumento útil es la herramienta de evaluación de la OMS que se ha adaptado para este trabajo35) u otros con enfoque más específico de APS. La selección del método e instrumento estarán en función a los objetivos de la evaluación. La norma oficial establece evaluaciones y controles de gestión trimestrales12.
Los hallazgos de este trabajo fueron consistentes con otros estudios realizados en Paraguay. Por ejemplo, Zavattiero y colaboradores encontraron déficits de recursos en el 22 % de las USF31. En otro estudio realizado en el contexto de la pandemia de COVID-19, Escobar y Strübing señalaron que las USF no contaban con todos los recursos necesarios parar responder en el primer nivel de atención32. En un estudio previo a este, sobre preparación general de las USF, el mismo equipo de investigadores encontró falta de disponibilidad de medicamentos esenciales en USF de 5 RS del país34. Por otra parte, el desafío de gestión es consistente con el estudio de Cabral y colaboradores, quienes encontraron que el fortalecimiento de la estrategia de APS en Paraguay estaba limitada por las características del liderazgo, y las capacidades para la gestión33.
También fueron consistentes con otros estudios realizados en países de ingresos bajos y medios en los cuales también se demuestra la falta de recursos en servicios de APS19,20. En Bangladesh, Chowdhury HA concluyeron el grado de disponibilidad y preparación en el primer nivel de atención no fue suficiente para la atención de pacientes con DM, debido principalmente a la inadecuada provisión de medicamentos, a la falta de guías técnicas y a la falta de profesionales22. También en Bangladesh Kabir, A. y colaboradores estudiaron la capacidad de servicios de APS para la prevención y control de enfermedades no transmisibles, encontrando que el índice de preparación estaba por debajo de 0,7 señalando que no estaban suficientemente preparados para el manejo de los enfermos. Los autores resaltaron la falta de personal capacitado, de directrices terapéuticas, de instalaciones de diagnóstico y de medicamentos esenciales23. En Indonesia, Arsyad, D. S. y colaboradores también estudiaron índice de disponibilidad y preparación para atención de personas con DM, HTA y otras enfermedades no trasmisibles. El índice estuvo entre 0,60 y 0,86, destacando que el 23 % de las de las unidades tenían un índice sub óptimo pues su desempeño fue menor a 0,75, sobre todo por falta de medicamentos y limitaciones en la capacidad de diagnóstico (24). En Mongolia, Jigjidsuren A. y colaboradores estudiaron servicios de APS y encontraron limitaciones en la capacidad de diagnóstico y falta de medicamentos esenciales25. En Tanzania, Bintabara y otros hallaron que los establecimientos rurales estaban menos preparados para proveer atención ambulatoria a personas con enfermedades no trasmisibles26. En Vietnam Van Huy N. y colaboradores estudiaron el índice de disponibilidad y preparación en áreas rurales encontrando brechas en todos sus componentes27.
Para la agenda de futuros trabajos relacionados con el tema de esta investigación se sugiere el enfoque sobre otras necesidades de atención y la relación de coordinación con otros niveles de atención en el marco funcional de las redes de servicios y sus atributos. Además, es interesante explorar otros indicadore, la asignación de valores parciales de cumplimiento y la asignación de pesos relativos a las dimensiones y categorías estudiadas.
En conclusión, es necesario dotar a las USF de los recursos necesarios y brindarles apoyo para su participación en la red de servicios, de modo tal que puedan efectivamente proveer una atención integral a las personas con HTA y DM de sus comunidades. Para ello será clave incorporar procesos de evaluación y seguimiento de forma periódica, utilizando un instrumento nacional adecuadas al contexto, como parte de procesos mejora continua.