INTRODUCCIÓN
La infección tuberculosa latente (LTBI, por sus siglas en inglés) es un estado de respuesta inmune tipo hipersensibilidad celular retardada del organismo a la estimulación por antígenos de Mycobacterium tuberculosis. Las personas solo infectadas por el Mycobacterium tuberculosis o LTBI no presentan síntomas, signos ni hallazgos radiológicos que sugieran enfermedad activa1.
Se calcula que una cuarta parte de la población mundial está infectada por el bacilo de la tuberculosis, lo que significa que dichas personas están infectadas por el bacilo pero (aún) no han enfermado ni pueden transmitir la infección2.
El diagnóstico de infección tuberculosa latente se basa en el resultado de la prueba de tuberculina o las técnicas de laboratorio basadas en la detección de interferón gamma en sangre (interferon gamma release assay [IGRA])1,3.
La prueba de la tuberculina o derivado proteico purificado de tuberculina (PPD, siglas en inglés) evidencia el estado de hipersensibilidad del organismo frente a proteínas del bacilo tuberculoso adquirido por un contacto previo con el mismo. Continúa siendo el método de elección para el diagnóstico de la infección tuberculosa en países de ingresos medianos o bajos como el Paraguay4. La PPD positiva indica infección con el bacilo tuberculoso, no implica necesariamente enfermedad1.
Las personas con LTBI no presentan síntomas, signos ni hallazgos radiológicos, como ocurre en la enfermedad tuberculosa activa. Un 5-15% de los individuos (inmunocompetentes) con LTBI tienen riesgo de desarrollar enfermedad tuberculosa a lo largo de su vida, generalmente dentro de los primeros 5 años después de la infección inicial. Sin embargo, los que poseen un sistema inmunitario comprometido presentan un riesgo mucho mayor de enfermar por tuberculosis1,4.
Existen estudios de prevalencia de LTBI en estudiantes de Medicina y Enfermería que señalan una frecuencia de 47% (34% - 60%, IC 95%). Algunos de estos estudios, como en Brasil, indican una prevalencia media de 37%6.
En Paraguay existen facultades de Medicina cuyos estudiantes realizan actividades de extensión en el territorio nacional en poblaciones con alta prevalencia de tuberculosis como son las personas privadas de libertad en las penitenciarías y los aborígenes. Además, a partir del ciclo de formación clínica, asisten a prácticas hospitalarias en los centros de atención donde acude la población en general, muchos de ellos con tuberculosis7-9.
Los objetivos fueron determinar la frecuencia de infección tuberculosa latente en estudiantes de Medicina y las variables asociadas a una reacción positiva en la prueba de tuberculina.
METODOLOGÍA
Se realizó un estudio descriptivo, de corte transversal. La muestra estuvo compuesta por 290 estudiantes del 1° al 5° curso de la carrera de Medicina de una universidad privada. Teniendo en cuenta una prevalencia esperada de 8,4% de infección tuberculosa latente (95% IC 6,5-10,6) en estudios similares10, el número mínimo de participantes calculado fue de 263 estudiantes.
Los estudiantes, previo consentimiento informado, fueron sometidos a la prueba de tuberculina mediante la técnica de Mantoux por administración intradérmica en cara anterior del antebrazo de 2 unidades de tuberculina derivado proteico purificado RT-23. La lectura se realizó a las 48 y 72 horas, midiendo solo la induración, no el eritema, y expresando el resultado en mm de induración, medida en el eje transversal del antebrazo1. La aplicación y lectura de la prueba fue realizada por personal sanitario de la universidad y del Programa Nacional de Control de la Tuberculosis de Paraguay. De acuerdo a las características de la población se consideró una reacción positiva con diagnóstico de infección tuberculosa latente a las induraciones (10 mm, según la tabla de interpretación de la prueba de tuberculina de Mantoux, publicada por el Center for Disease Control and Prevention de U.S. Department of Health and Human Services11.
Además, fueron recolectados datos como edad, sexo, nacionalidad, contacto con grupos de alta prevalencia de tuberculosis y ciclo de la carrera, clínico o preclínico, según tengan o no prácticas hospitalarias con un mínimo de 10 horas a la semana.
Los datos fueron tabulados en el procesador Excel de Microsoft™ y analizados con SPSS 15.0™. Para analizar la relación entre la positividad de la prueba y las variables medidas se utilizó la prueba chi cuadrado y para los resultados con asociación significativa se calculó los odds ratio mediante regresión logística.
RESULTADOS
Fueron contactadas 336 personas, fueron excluidas 46 (13,7%) por no pertenecer al plantel de estudiantes o no realizarse la lectura a las 48 - 72 horas, quedando finalmente una muestra de 290 estudiantes.
La edad promedio fue 23 ± 4 años, 37,6% fueron hombres y 62,4% mujeres. El 70% se encontraba cursando asignaturas sin prácticas hospitalarias y 30% se encontraba cursando asignaturas con prácticas en hospitales.
Con respecto a la nacionalidad, 86,6% eran paraguayos y 13,4% eran de nacionalidad brasilera.
El 75,9% de los estudiantes no generó reacción frente a la prueba de la tuberculina. El 4,8 % de los estudiantes presentó reacción cutánea por debajo de 10 mm. La prevalencia de infección tuberculosa latente en la muestra fue 19,3%, obteniéndose una reacción positiva en 56 participantes. La media de la induración en la zona de aplicación fue 3,45 ± 6,82 mm.
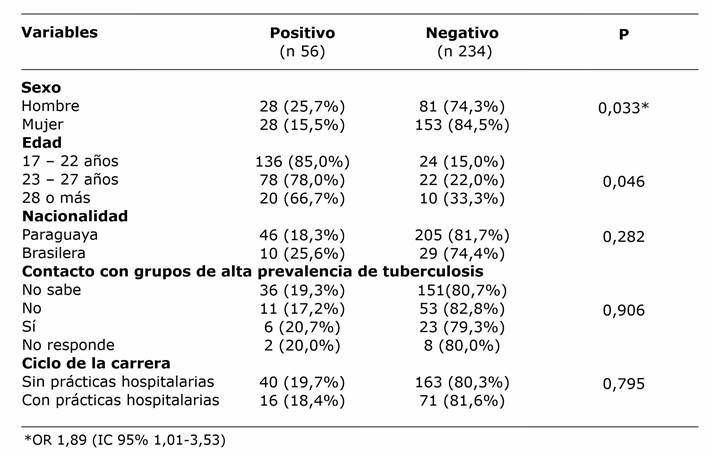
Los resultados de la prueba de tuberculina en relación con las distintas variables se expresan en la tabla 1. Para la variable sexo, los hombres presentaron 1,895 veces mayor probabilidad de dar positivo a la prueba de tuberculina que las mujeres.
DISCUSIÓN
Este es el primer estudio de su tipo realizado en estudiantes de Medicina, según los registros en Paraguay.
La prevalencia de prueba de tuberculina positiva en este estudio fue mayor que la encontrada en estudiantes de Rio de Janeiro, Brasil11-13, Italia14,15 y Alemania16, pero menor a la encontrada en estudiantes en India17, Uganda18, Espíritu Santo, Brasil19, Sudáfrica20 y Túnez21.
En esta muestra, el país de origen no representó una variable significativa en el resultado de la prueba, posiblemente porque los estudiantes extranjeros representaron sólo 13,4%.
Al relacionar el contacto con personas diagnosticadas con tuberculosis, se observó que no existe asociación entre ésta y una reacción positiva en la prueba. El hecho de que los estudiantes se encuentren cursando materias clínicas y asistan con mayor frecuencia a hospitales tampoco presentó asociación en este estudio, pese a que otras investigaciones reportan una alta incidencia de infección tuberculosa latente en alumnos que inician prácticas en hospitales en países con alta prevalencia de la enfermedad13,22-25. No se ha podido determinar la asociación entre infección tuberculosa latente y el desarrollo de prácticas en hospitales y el contacto con personas con posible enfermedad tuberculosa. En este sentido se debe destacar que la mayoría de las personas con enfermedad tuberculosa tienen un tratamiento ambulatorio y no se encuentran internadas en los centros médicos en que se realizan las prácticas hospitalarias.
El hallazgo de que el sexo masculino tenga mayor frecuencia de infección tuberculosa latente coincide con los resultados de estudios para la población general en Paraguay, en donde se observa mayor prevalencia en hombres que en mujeres2,7. Se requiere un estudio analítico para investigar esta relación con el sexo masculino.
Este estudio servirá para investigar el estado de infección tuberculosa latente, ya que debido a la condición de estudiantes de Medicina y como futuro personal de blanco pueden ser considerados población de riesgo para el desarrollo de la tuberculosis.
Se recomienda ampliar la muestra para próximas investigaciones y realizar un estudio de cohorte para determinar la tasa de conversión de la prueba de tuberculina en estudiantes de Medicina a medida que avanzan del ciclo básico y preclínico al ciclo clínico para determinar la incidencia de infección tuberculosa latente.
Las debilidades de esta investigación son: la muestra se obtuvo de un solo centro, no se investigó la presencia de estados de inmunosupresión que puedan generar anergia en la prueba de la tuberculina. Tampoco se estudió a los sujetos con pruebas positivas para determinar el estado de su infección, pero los resultados fueron entregados a los estudiantes para que realicen las consultas correspondientes. No se investigó la presencia o no de cicatriz de vacuna BCG que puede dar falsos positivos, ni se incluyó a estudiantes de Medicina de otras universidades.
Se recomienda investigar en los estudiantes de Medicina, como grupo de riesgo, su estado inmune a la tuberculosis así como las vacunas contra enfermedades transmisibles durante su práctica profesional y realizar investigaciones con grupo control para evaluar la diferencia de prevalencia de tuberculosis latente entre estudiantes de Medicina y la población general.
En conclusión, la frecuencia de infección tuberculosa latente en estudiantes de la carrera de Medicina fue 19,3%, obteniéndose una reacción positiva en 56 participantes y la variable que presentó asociación estadística a la prueba de tuberculina positiva fue el sexo masculino.