INTRODUCCION
La sífilis maligna es una forma poco frecuente de sífilis adquirida secundaria, caracterizada por pápulas, placas y nódulos con centro ulcero-necrótico, que se cubren de gruesas costras de aspecto rupioide u ostráceo 1-4.
Llamada así por su aspecto de enfermedad maligna, se presenta en pacientes inmunodeprimidos, diabéticos, caquécticos, alcohólicos, indigentes, pero fue la epidemia del sida la que volvió a ponerla en consideración al observarse con cierta frecuencia en la evolución de la sífilis en esos pacientes 1-4.
Sin embargo, es posible observar esta forma clínica en pacientes sin ninguna de esas condiciones ni patologías 5,6, como los 2 casos presentados en esta comunicación.
CASOS CLÍNICOS
1er. Caso: Mujer, 18 años, estudiante, procedente de Limpio
Consulta al Servicio de Dermatología del Hospital Nacional por lesiones diseminadas de 9 meses de evolución. Se inician en región peri-nasal y se extienden progresivamente a frente, cuero cabelludo, cuello, tronco y miembros. Algunas involucionan dejando áreas deprimidas. Refiere astenia y episodios de febrícula.
Niega lesiones genitales previas u otros antecedentes personales o familiares de interés
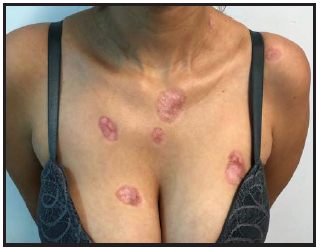
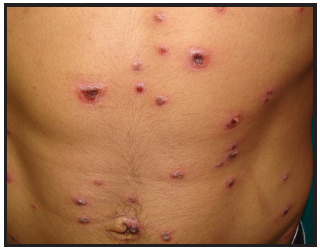
Al examen físico: Placas eritematosas múltiples con escamo-costras en su superficie. Las costras son gruesas, negruzcas y al desprenderse dejan áreas atróficas. Algunas confluyen como en el rostro y otras son aisladas presentando formas redondeadas u ovaladas de limites netos (Figura 1). Afectan además del rostro, la nuca, región retroauricular, tronco superior (Figura 2) y extremidades. No presenta lesiones orales o palmo-plantares. No adenopatías.
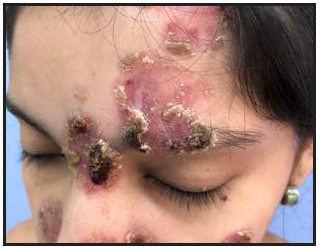
Figura 1. Caso 1. Lesiones en rostro. Placas eritematosas confluentes con gruesas costras. Áreas atróficas
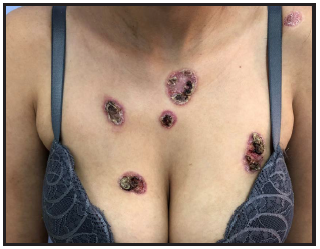
Figura 2. Caso 1. Placas eritematocostrosas de formas redondeadas u ovaladas bien limitadas en tórax superior
Laboratorio: Hemograma con hemoglobina de 12,5 gramos, glóbulos blancos 4.030 mm3 (N: 45%, L: 44%). Química: normal. Cultivos negativos.
VDRL: 1/512, FTA - Abs IgG e IgM positivas. HIV negativo en 2 oportunidades (al inicio y a los 3 meses).
La anatomía patológica muestra un denso infiltrado celular dérmico, compuesto principalmente por linfocitos con pleomorfismo nuclear y epidermotropismo y con la coloración de Warthin-Starry estructuras espiraladas compatibles con espiroquetas (Figura 3).
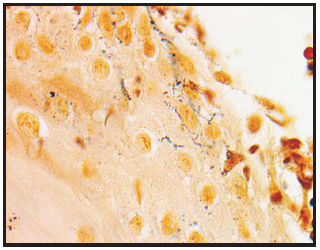
Figura 3. Caso 1. Anatomía patológica. Coloración de Warthin-Starry. Elementos espiralados tipo espiroquetas
Es tratada con penicilina benzatínica 2.400.000 U.I., intramuscular, 3 dosis distribuidas 1 vez por semana, que tolera sin inconvenientes. La pareja también recibe la indicación de tratamiento.
Evoluciona favorablemente y a los 3 meses las lesiones habían curado dejando áreas atróficas (Figura 4). La VDRL en ese momento era de 1/128 que se considera como una disminución aceptable, por lo que se indica solo seguimiento periódico.
2º caso: Varón, 21 años, empleado, procedente del interior.
Consulta por lesiones diseminadas, que se inician en el prepucio hace 5 meses y se extienden a tronco, cuero cabelludo, palmas de manos y plantas de pies. Inicialmente son rojizas, luego se erosionan y forman costras. Además, refiere sensación febril, dolor de garganta y astenia.
No refiere otros antecedentes personales o familiares de interés
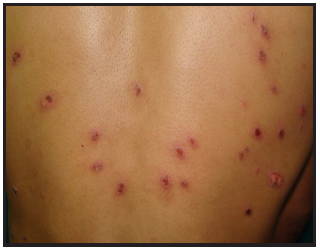
Al examen físico: Pápulas y placas eritematosas, de superficie ulcero-costrosa, de bordes irregulares, limites netos, múltiples, de 0,5 a 2 cm, distribuidas por tronco (Figura 5, Figura 6), cuello, cuero cabelludo, miembros superiores e inferiores. En palma de manos y planta de pie escasas pápulas cobrizas. Prepucio eritemato-edematoso con exulceraciones produciendo fimosis. Amígdalas congestivas. Se palpan microadenopatías múltiples. No hepatoesplenomegalia.
Laboratorio: Hemograma normal. VSG: 25- 47 mm. (1ª y 2ª hora), hepatograma normal.
VDRL:1/64, FTA - Abs: positivo. HIV: negativo en 2 oportunidades (Al inicio y a los 6 meses).
La anatomía patológica muestra infiltración dérmica de plasmocitos, sin lesión vascular específica.
Es tratado con penicilina benzatínica 2.400.000 U.I. intramuscular, 3 dosis distribuidas 1 vez por semana con buena tolerancia.
Las lesiones curan dejando hiperpigmentación residual. Los controles de VDRL fueron 1/2 y 1/1 a los 2 y 6 meses respectivamente. La pareja también es tratada con penicilina benzatínica.
COMENTARIOS
La sífilis puede comprometer diversos órganos y sistemas adoptando varias formas clínicas, con una variedad de manifestaciones que la hicieron conocer como la gran simuladora 7,8. Una de esas formas es la llamada sífilis maligna 1,4.
Esta presentación obliga a numerosos diagnósticos diferenciales: otras infecciones como micosis profunda, micobacteriosis típica o atípica, leishmaniasis diseminada; inflamaciones como la pitiriasis liquenoide aguda o neoplasias como los linfomas cutáneos. Esta situación obliga a estudios específicos como los histológicos, realizados paralelamente a los serológicos en ambos casos. En el primero los hallazgos fueron sugerentes de linfoma cutáneo, que también fue un diagnóstico clínico previo, pero la coloración de Warthin-Starry con la observación de agentes espiralados, aunque en pequeña cantidad, confirmó el diagnóstico. El segundo con el hallazgo de abundantes plasmocitos orientó al diagnóstico de sífilis. Los cambios vasculares intensos que pueden llegar a la vasculitis, explicando las lesiones ulcero- necróticas, no se apreciaron en estos casos, como tampoco se observaron en otras series 1.
El diagnóstico en ambos casos fue confirmado con la positividad de la VDRL, muy elevada en el primer caso, como es descrita en estas formas; y con la FTA-Abs. Al no objetivarse clínicamente compromiso neurológico, descartarse sida y presentar buena respuesta al tratamiento no se practicó estudios de líquido cefalorraquídeo.
La fiebre y los síntomas constitucionales son frecuentes y a menudo preceden a la clínica cutánea 1-4 y es posible el compromiso de órganos como el hígado o los ojos 7,8. Ambos casos presentaron febrícula y astenia moderada y no se objetivaron afectación de estos u otros órganos.
En cuanto a la frecuencia, en un centro se diagnosticaron 332 casos de sífilis, siendo 4 los casos de sífilis maligna, todos HIV positivos 1. En una revisión de casos publicados entre el año 2014 y el 2018 se registraron 45 casos de sífilis maligna, 33 eran HIV positivos. De los 12 casos restantes, 6 presentaban comorbilidades como diabetes mellitus, alcoholismo, abuso de drogas, psoriasis y hepatitis y 6 eran personas sin patologías previas 9 como nuestros 2 casos.
En ambos casos no pudo confirmarse ningún factor de inmunodepresión. Las pruebas para el HIV fueron negativas en 2 oportunidades separadas por 3 y 6 meses, para evitar el periodo de ventana de la infección. No obstante, el seguimiento a largo plazo es importante para descartar totalmente cualquier situación de inmunosupresión.
Fueron tratados con 3 dosis de penicilina benzatínica 2.400.000 U a frecuencia semanal con una evolución clínica y laboratorial óptima y sin presentar la reacción de Jarisch-Herxheimer, es más frecuente en estos casos. Se completó con el tratamiento de sus parejas.
La reacción Jarisch-Herxheimer al iniciar el tratamiento antibiótico es uno de los 4 criterios definidos por Fisher para el diagnóstico de sífilis maligna, pero no siempre se presenta 1 como nuestros 2 casos. Los otros criterios: son lesiones cutáneas macro y microscópicamente compatibles, títulos de VDRL elevados y rápida resolución clínica con el tratamiento 10.
El curso progresivo y destructivo de este tipo de sífilis puede ser explicado por la inmunodepresión, por una cepa más virulenta o una respuesta inmune exagerada 11.
Creemos importante la comunicación de estos 2 casos por ser una forma rara de sífilis secundaria, aún más en inmunocompetentes y obligando a varios diagnósticos diferenciales.