INTRODUCCIÓN
Las Infecciones Respiratorias Agudas Bajas (IRAB) representan una importante causa de morbimortalidad en el mundo, afectando cada año a millones de niños1,2. Argentina no es la excepción, particularmente en la población de menores de 2 años, que constituye el grupo etario más vulnerable y de mayor mortalidad por esta causa en todo el territorio nacional2.
La bronquiolitis (CIE-10: J21.0, J21.8, J21.9) es una enfermedad estacional predominante de los meses de otoño-invierno, generalmente de etiología viral, que constituye una de las principales causas de IRAB en menores de 2 años, siendo más frecuente en el primer año de vida y, en particular, en los primeros 6 meses de vida2,3,4.
La importancia de esta enfermedad radica tanto en su morbilidad como en su gravedad, ya que representa el 60% del total de las consultas, es la principal causa de hospitalización en lactantes y niños pequeños y, si bien su mortalidad en los niños sin factores de riesgo es menor que el 1%, en aquellos que son prematuros o con enfermedades subyacentes, se eleva considerablemente, pudiendo llegar a ser hasta del 37% en pacientes con cardiopatía congénita que requieren de cuidados intensivos2,3,5,6,7.
En Argentina, en el año 2019, se notificaron 252.950 casos de bronquiolitis en menores de 2 años, con una tasa de incidencia acumulada de 17.037 casos por 100.000 habitantes. Menos del 10% de los casos requirió internación y, entre ellos, la tasa de letalidad por esta causa fue del 1%1,8.
El diagnóstico de la bronquiolitis es predominantemente clínico, con consideración del contexto epidémico. La importancia del diagnóstico viral no solo reside en determinar la etiología de una patología cuyos cuadros clínicos producidos por distintos virus suelen ser similares, sino también en la detección de brotes y en el apropiado manejo clínico del paciente hospitalizado9.
En este marco, el presente estudio tuvo como objetivo describir las características clínico-etiológicas de los casos de bronquiolitis en niños de 30 días a 1 año, internados en el Servicio de Cuidados Intermedios (CIM II) del Hospital de Niños Dr. Orlando Alassia de la ciudad de Santa Fe (Argentina), durante el periodo de un año.
MATERIALES Y MÉTODOS
Diseño y población de estudio
Se realizó un estudio observacional, transversal; para el que la población objetivo fueron pacientes pediátricos hospitalizados con diagnóstico de bronquiolitis. Se realizó un muestreo por conveniencia que incluyó a todos aquellos pacientes de 30 días a 1 año de edad, de ambos sexos, con diagnóstico clínico de bronquiolitis, ingresados en el Servicio de Internación CIM II del Hospital Alassia, durante el período comprendido entre el 01 de junio de 2018 y el 31 de mayo de 2019. La muestra de estudio quedó conformada entonces por toda la población accesible que cumpliera con los criterios de inclusión mencionados.
La definición operativa de bronquiolitis utilizada en el marco del presente estudio fue:
Bronquiolitis: Primer episodio de infección respiratoria aguda baja en el menor de 2 años, de etiología viral, expresado clínicamente por obstrucción de vías aéreas periféricas (tos, rales y/o sibilancias)2.
Como criterios de exclusión del estudio se consideraron a aquellos pacientes a los que no fuese posible tomarle una muestra o cuya muestra no resultase apta para realizarle el diagnóstico viral; y/o pacientes de los que no se pudiese recopilar al menos el 80% de los datos asociados a las variables clínicas de interés.
Recolección y análisis de datos
Fuentes e instrumentos de recolección de datos
Se confeccionó una base de datos a partir de la información recolectada por el personal médico en fichas de vigilancia clínico-epidemiológicas específicamente diseñadas para el presente estudio. Dichas fichas permitieron recabar datos demográficos (edad, sexo) e información relacionada a condiciones comórbidas subyacentes y/o afecciones médicas previas, prematurez (edad gestacional al nacer menor de 37 semanas), presentación clínica al momento de la consulta, resultados de pruebas hematológicas, radiográficas y de diagnóstico viral, fechas de internación y de toma de muestra en el efector, y tratamiento suministrado para el periodo comprendido desde la admisión del paciente hasta su egreso.
Los resultados del diagnóstico viral se obtuvieron del Laboratorio de Agentes Respiratorios Emergentes y Reemergentes del Instituto Nacional de Enfermedades Respiratorias “Dr. Emilio Coni” (INER) y del Laboratorio de Análisis Clínicos del Hospital Alassia, y se integraron a la base de datos antes mencionada, para los agentes virales estudiados: Rinovirus (hRV), Bocavirus (hBoV), Metapneumovirus (hMPV), Influenza (Flu), Virus Sincicial Respiratorio (VSR), Adenovirus (ADV), y Parainfluenza I, II y III (ParaFlu-I, ParaFlu-II y ParaFlu-III).
Diagnóstico viral
Partiendo de muestras de aspirados nasofaríngeos, el diagnóstico por biología molecular de hRV y hMPV se realizó mediante la técnica de RT-PCR (del inglés Reverse transcription polymerase chain reaction) en tiempo real10,11, mientras que la detección de hBoV se realizó mediante PCR de punto final12.
El diagnóstico de los demás virus respiratorios fue realizado por el Laboratorio de Análisis Clínicos del Hospital Alassia, mediante la técnica de Inmunofluorescencia Indirecta (IFI) con anticuerpos monoclonales, a partir de las muestras de aspirados nasofaríngeos y utilizando kits comerciales para las detecciones.
Un diagnóstico positivo refiere a la detección de genoma viral para los agentes diagnosticados mediante la técnica de RT-PCR en tiempo real, y a la detección de antígeno viral para los agentes diagnosticados mediante la técnica de IFI. Por el contrario, un diagnóstico negativo refiere a la no detección de genoma viral o de antígeno viral a través de las mencionadas técnicas.
Análisis de datos
Se realizó un análisis descriptivo mediante frecuencias absolutas y relativas (porcentajes) de las variables cualitativas. Las variables cuantitativas se resumieron mediante medidas de tendencia central y su correspondiente medida de dispersión.
Se utilizó la prueba de Mann-Whitney para la comparación de variables cuantitativas continuas, y la prueba de Chi-cuadrado para variables cualitativas.
Se evaluó la posible asociación entre variables de interés, mediante el Odds Ratio (OR), con un IC del 95%.
El nivel aceptable de significancia estadística en todos los casos fue de p <0,05
Se utilizó el método de Kaplan-Meier y la prueba de Logrank para estimar y contrastar las probabilidades de egreso hospitalario en función del tiempo, de aquellos pacientes que evolucionaron a una forma grave de bronquiolitis respecto a los demás. El cuadro grave se caracterizó por el traslado del paciente a la Unidad de Terapia Intensiva (UTI) o a la Unidad de Cuidados Especiales (UCE) como consecuencia de la complicación del cuadro clínico.
Para el procesamiento de los datos se utilizó el lenguaje R 3.6.3, corrido en entorno R Studio 1.2.5001.
Consideraciones Éticas
Para el desarrollo del estudio se contó con el aval y consentimiento ético de la Comisión Directiva del Hospital Alassia y del INER “Dr. Emilio Coni”. El uso de la información se enmarcó bajo la ley 25.326 de protección de datos personales. Todos los datos recabados fueron registrados en una base de datos consolidada, sin identificadores personales, usando una codificación numérica, y fueron utilizados únicamente con los fines propuestos en el presente estudio.
RESULTADOS
Descripción de los casos de bronquiolitis según sexo, edad y tiempo
La población accesible comprendió un total de 108 casos pediátricos con diagnóstico clínico de bronquiolitis, que cumplieron con los criterios de inclusión del estudio. No hubo casos que hayan quedado fuera del análisis según los criterios de exclusión pautados.
De los 108 casos en estudio, un 56,5% (61) fueron varones y un 43,5% (47) fueron mujeres, a una razón varón-mujer de 1,3:1. El 90,7% del total se concentró en el rango etario de 1 a 6 meses de edad, y el 64,8% en el rango de 1 a 3 meses.
Respecto al periodo del año de hospitalización de los casos en el servicio de internación del hospital, la mayor proporción ingresó durante los meses de invierno (82,4%; 89), mientras que el resto (17,6%; 19) se distribuyó en los siguientes nueve meses (p<0,001). En el verano se registró una única hospitalización por bronquiolitis (Tabla 1).
Tabla 1 Distribución de casos de bronquiolitis según sexo, edad y periodo de hospitalización. Hospital Dr. O. Alassia. Ciudad de Santa Fe, desde junio 2018 hasta mayo 2019 (N=108).
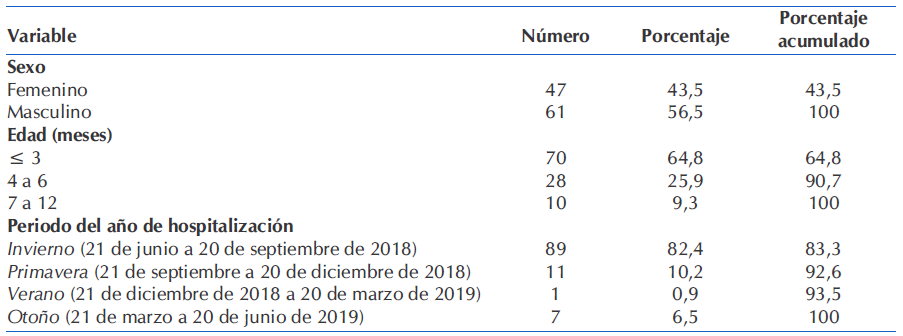
Fuente: Elaboración propia
Condiciones médicas subyacentes
Del total de pacientes hospitalizados, el 43,5% (47) tuvo antecedentes de al menos una condición o afección médica previa considerada como criterio de gravedad de la patología, siendo la más frecuente el nacimiento prematuro en el 42,6% (20) de dichos casos, seguido del bajo peso al nacer (<2500g) en el 23,4% (11). La afección menos frecuente fue la cardiopatía congénita con 4 casos.
Características clínicas y de laboratorio
De las manifestaciones clínicas presentadas al momento de la consulta, las más frecuentes fueron: tiraje, presente en un 86,1% (93) de los casos, patrón intersticial (75,9%, 82), tos seca (75,0%; 81), rinorrea (65,7%; 71) y FR > 50 rpm (60,2%; 65), no siendo, necesariamente, los signos y/o síntomas excluyentes entre sí (Figura 1).

Fuente: Elaboración propia
Figura 1 Manifestaciones clínicas de los casos pediátricos de bronquiolitis al momento de la hospitalización. Hospital Dr. O. Alassia. Ciudad de Santa Fe, desde junio 2018 hasta mayo 2019 (N=108)
Los resultados de las pruebas hematológicas de laboratorio devolvieron que un 60,2% (65) de los pacientes presentó leucocitosis y un 69,4% (75) neutrofilia, con una mediana de leucocitos y de neutrófilos de 12.915 [5540-24820] (x103/µl) y 5.468 [1303-17374] (x103/µl), respectivamente.
Diagnóstico viral
Respecto a los resultados de las pruebas diagnósticas realizadas a la población de estudio, un 78,7% (85) del total de pacientes pediátricos internados tuvo un resultado positivo para algún agente viral y un 21,3% (23) tuvo un resultado negativo.
Del total de resultados con diagnóstico positivo, el hRV y el VSR fueron los agentes etiológicos que se detectaron con mayor frecuencia. Los porcentajes de positividad obtenidos fueron del 48,2% (41) y 38,8% (33), respectivamente (p=0,3) (Tabla 2).
Tabla 2 Distribución de casos de bronquiolitis internados según resultados del diagnóstico viral. Hospital Dr. O. Alassia. Ciudad de Santa Fe, desde junio 2018 hasta mayo 2019 (N=108)

Fuente: Elaboración propia
En los casos confirmados de hRV el promedio de edad fue de 4,1 meses, y en los confirmados de VSR fue de 3,7 meses; con un rango variable entre 30 días y 12 meses, y 30 días y 11 meses, respectivamente.
Del total de resultados con diagnóstico viral positivo, 14 (16,5%) de ellos fueron coinfecciones, que se manifestaron de la siguiente manera: 9 (10,6%) hRV-VSR, 3 (3,5%) hRV-hMPV, 1 (1,2%) hRV-hBoV, y 1 (1,2%) VSR-hBoV.
La circulación de los virus detectados se registró durante todo el periodo de estudio, a excepción del bimestre enero-febrero (verano), en el cual se documentó un único caso de bronquiolitis. De los agentes virales más incidentes, el hRV circuló preponderantemente durante los meses de junio y julio, y el VSR durante los meses de junio, julio y agosto (otoño-invierno), periodo en el que se concentró más del 80,0% de los diagnósticos positivos. (Figura 2).

Figura 2 Frecuencia absoluta de casos de bronquiolitis (N=108) y diagnósticos virales positivos (n=85) según mes de internación. Hospital Dr. O. Alassia. Ciudad de Santa Fe, desde junio 2018 hasta mayo 2019.
Tratamiento
El suministro de oxígeno (O2) fue una medida de soporte utilizada en la totalidad de los casos, con una mediana de 5 días [1-16] de oxigenoterapia.
Suplementariamente, se practicaron nebulizaciones con solución salina hipertónica (NaCl 3%) en 8 (23,5%) pacientes.
Al 32,4% (35) del total se le suministró algún tipo de medicación, con una mediana de 1 [1-6] medicamento por paciente. Es decir, las categorías no fueron excluyentes entre sí, pudiendo un mismo paciente recibir más de un tipo de medicación de forma simultánea o sucesiva (como tratamiento de continuación).
Entre los tipos de medicamentos más frecuentemente utilizados se encontraron los antimicrobianos, concretamente antibióticos, suministrados al 20,4% (22) del total de los casos, seguido de los antipiréticos, suministrados al 10,2% (11), los broncodilatadores (4,6%; 5), los corticoides (1,9%; 2) y otros (0,9%; 1).
Estancia hospitalaria
El tiempo de internación, comprendido entre la fecha de internación y la fecha de egreso hospitalario, tuvo una mediana de 5 días [1-17]. Del total de casos, 6 (5,6%) fueron ingresados a la UTI y 5 (4,6%) fueron ingresados a la UCE durante el periodo de estudio. No hubo letalidad entre los casos estudiados.
La mediana del tiempo entre la fecha de consulta del paciente y la fecha de inicio de síntomas fue de 4 días [1-15].
La mediana del tiempo entre la fecha de toma de muestra en el efector de salud y la fecha de consulta del paciente fue de 1 día [1-6].
La mediana del tiempo entre la fecha de recepción de la muestra por el laboratorio de diagnóstico y la fecha de toma de muestra en el efector de salud fue de 2 días [1-11].
Partiendo de una mediana de internación estimada en 5 días, entre las diferentes variables estudiadas, la menor edad se asoció de forma significativa a una hospitalización > 5 días. Concretamente, la chance de tener una estancia hospitalaria > 5 días fue 2,5 veces mayor en aquellos casos pediátricos de hasta 3 meses de edad, respecto de aquellos casos mayores a 3 meses de edad (OR=2,5; IC: 1,1-5,8; p=0,02).
Si bien la chance de tener una estancia hospitalaria > 5 días fue 1,6 y 1,4 veces mayor en aquellos casos en los que se detectó una infección por VSR y hRV, respectivamente, la asociación entre la infección por alguno de estos agentes virales y la estancia más prolongada no fue significativa (OR=1,6; IC: 0,7-3,6; p=0,18 - OR=1,4; IC: 0,6-3,1; p=0,51, respectivamente).
Gravedad de los casos
De los 108 pacientes hospitalizados, 11 (10,2%) evolucionaron a una forma grave de bronquiolitis. La mediana del tiempo de internación para los casos graves fue de 11 días [4-17], mientras que para los casos restantes fue de 4 días [1-13] (p<0,001). La Figura 3 grafica la probabilidad de que un paciente permanezca hospitalizado (o no egrese del efector de salud) en función del tiempo de internación global en días, para el grupo de pacientes que evolucionaron a una forma grave de la enfermedad, y para los pacientes restantes.
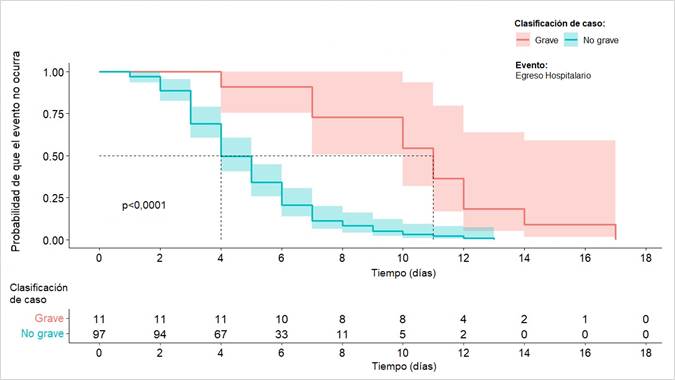
Figura 3 Tiempo de internación (en días) de pacientes hospitalizados con cuadro grave (n=11) y no grave (n=97) de bronquiolitis hasta el momento del egreso. Hospital Dr. O. Alassia. Ciudad de Santa Fe.
Para los pacientes con un cuadro grave, la mediana de días de oxigenoterapia fue de 10 [4-16] mientras que, para aquellos que no evolucionaron a un cuadro grave, la mediana fue de 4 [1-12] (p<0,001).
Entre las variables de estudio, el tipo viral detectado se asoció de forma significativa a la gravedad. Concretamente, la chance de un cuadro grave de bronquiolitis fue 7,7 veces mayor en aquellos casos en los que se detectó una infección por VSR respecto de aquellos casos en los que se registró cualquier otro diagnóstico viral (OR: 7,7; IC: 1,95-39,6; p=0,006). Dicha asociación no se observó para ninguno de los demás agentes virales detectados.
DISCUSIÓN
La población de estudio quedó conformada por 108 pacientes pediátricos con diagnóstico clínico de bronquiolitis internados en el Servicio CIM II del Hospital Alassia, de la ciudad de Santa Fe (Argentina). De ellos, el 85,2% tuvo entre 1 y 6 meses de edad y el 65,0% tuvo entre 1 y 3 meses, rangos etarios en los que la incidencia de hospitalizaciones con cuadros de bronquiolitis suele ser considerablemente mayor3,4,13,14.
Más del 43,0% del total de internados tuvo al menos una condición médica previa, de las cuales la prematurez y el bajo peso al nacer fueron los más frecuentes. Prematurez, bajo peso al nacer y una edad menor de 3 meses constituyen factores de riesgo tanto para padecer una IRAB como para que la misma evolucione a un cuadro grave3,5.
Entre las manifestaciones clínicas que predominaron al momento de la consulta, particularmente el tiraje y una FR > 50 rpm constituyen indicadores clínicos de gravedad del cuadro, entre otros mencionados por la bibliografía14,15. El patrón intersticial y el atrapamiento aéreo fueron los hallazgos radiológicos encontrados con mayor frecuencia. Si bien, en el marco del estudio, se evaluaron radiológicamente a todos los casos en busca de ciertos patrones radiológicos característicos del cuadro que ayudasen al diagnóstico; se debe tener en cuenta que las guías de manejo de bronquiolitis no recomiendan la radiografía como una práctica de rutina, existiendo la discusión entre los profesionales de la salud en torno a la necesidad de solicitarla o no ante la sospecha de la enfermedad.
Estudios complementarios como el hemograma suelen realizarse en pacientes internados y en las formas moderadas o graves, pudiendo presentarse leucocitosis y neutrofilia16, tal y como se observó en más del 60,0% y 69,0% de la población pediátrica estudiada, respectivamente.
El período de internación de los casos evaluados tuvo una mediana de 5 días. Para estudios realizados en distintas poblaciones pediátricas, dicho valor varió desde una mediana de 3,5 días en menores de 5 años hospitalizados en dos efectores de salud de Buenos Aires (Argentina)9 a una mediana de 8 días en menores de 3 meses con diagnóstico de bronquiolitis internados en un hospital de Asturias (España)5.
El mayor tiempo trascurrido en el circuito paciente-efector-laboratorio se registró entre el inicio de los síntomas del paciente y la consulta médica, con una mediana de 4 días; lo cual no es un dato menor si se tiene en cuenta que, tras el inicio de síntomas, el cuadro puede empeorar en el curso de 2 o 3 días, en particular en niños de menor edad14,15. La consulta temprana resulta muy importante ya que permite un manejo oportuno del paciente y puede mejorar el pronóstico y rápido abordaje (ingreso a UCIP) de la enfermedad grave.
El porcentaje de positividad entre las muestras analizadas fue del 78,7% (85), detectándose hRV en el 48,2% de las muestras positivas y VSR en el 38,8% de las mismas. A su vez, el 16,5% fueron coinfecciones, todas las cuales implicaron infección con hRV y/o con VSR. Ambos agentes virales circularon predominantemente en los meses de otoño e invierno.
Resultados similares encontró en su estudio Vidaurreta et. al., que obtuvo un 81,0% de positividad en muestras estudiadas de casos pediátricos hospitalizados en efectores de salud de Buenos Aires (Argentina), con una mayor frecuencia de detección de hRV (38,0%) y VSR (28,0%), y una mayor circulación durante el otoño e invierno9.
Si bien distintos virus pueden estar implicados en la patología, la evidencia indica que el VSR suele ser la causa viral más frecuentemente asociada a la bronquiolitis en los niños, tanto de forma aislada como coinfección, y es el motivo principal de hospitalización en pediatría13,14,15,17,18,19.
Mientras que el diagnóstico de VSR por inmunofluorescencia es habitual en los casos hospitalizados, no suele serlo el diagnóstico de hRV, cuya detección por métodos clásicos es dificultosa y su detección molecular no constituye una técnica diagnóstica de rutina, lo que se puede reflejar en una prevalencia ampliamente subestimada del virus. En este sentido y como una fortaleza de nuestro estudio, la posibilidad de incorporar el diagnóstico molecular de hRV se tradujo en un aumento del porcentaje de positividad total de un 33,0%.
En cuanto al tratamiento farmacológico, al 32,4% (35) de la población de estudio se le suministró algún tipo de medicamento, entre los cuales, los más frecuentes fueron los antibióticos (en el 20,4% de los casos), seguido de los antipiréticos, los broncodilatadores, los corticoides, entre otros. No existe evidencia de que los antibióticos, los broncodilatadores y los corticoides sean eficientes y modifiquen la evolución de la enfermedad, por lo que se desaconseja su utilización, a menos que se empleen para aliviar la sintomatología20,21,22,23. En particular, se desaconseja el uso de antibióticos para una patología en la que el riesgo de infección bacteriana es bajo y para la que, por ende, su uso no influye sobre los síntomas ni sobre la intensidad de la enfermedad21,24. El uso innecesario de antibióticos constituye una de las amenazas más urgentes para la salud pública mundial, ya que además de los posibles y muy diversos efectos secundarios, implica un importante e inútil gasto sanitario, y contribuye a la aparición y propagación de resistencia antimicrobiana.
Se encontró una asociación positiva y significativa entre la edad menor a 3 meses y una hospitalización > 5 días, el cual es un resultado esperable si se tiene en cuenta que la población pediátrica de menor edad es identificada como la de mayor riesgo para precisar un nivel superior de cuidados2,3,4,5,9.
Una asociación positiva también se encontró entre una infección por VSR y la gravedad del cuadro de bronquiolitis. En este sentido, el VRS es reconocido en la literatura como el agente causal de mayor incidencia y virulencia entre los lactantes3,13,14,15,17,18,19.
Respecto a las limitaciones del estudio, la principal limitación está asociada a la dificultad para generalizar sus resultados a nivel poblacional debido al tipo de muestreo utilizado y al hecho de haberse realizado en un solo efector de salud.
Además, se debe tener en cuenta que solo tres agentes virales se detectaron mediante técnicas de biología molecular (hRV, hMPV y hBoV) y los demás a través de técnicas de detección de antígeno viral por IFI, cuya sensibilidad, como ya es conocido, es menor respecto a la de las primeras.
Finalmente, el período de estudio limitado a un año podría no ser un reflejo de la situación epidemiológica y estacional observada en otros años.
Independientemente de tales limitaciones y a la vista de los resultados obtenidos, se ha logrado alcanzar el objetivo propuesto y se espera poder ampliar el estudio a otros efectores de salud y regiones geográficas, y por un periodo de tiempo más prolongado.
CONCLUSIONES
Entre las condiciones previas halladas con mayor frecuencia en la población de estudio, se destacaron la edad menor de 3 meses, la prematurez y el bajo peso al nacer, considerados factores de riesgo tanto para el padecimiento de una IRAB como para su evolución a un cuadro grave.
El hRV y el VRS fueron los agentes de mayor rescate viral entre las muestras positivas. La incorporación de la RT-PCR para identificación de hRV contribuyó en gran medida al incremento del diagnóstico viral.
Se encontró una asociación positiva y significativa entre una edad menor de 3 meses y una hospitalización mayor a 5 días, y entre la infección por VSR y la gravedad del cuadro.
Además de tener un indudable interés epidemiológico, el conocimiento sobre los agentes etiológicos de la bronquiolitis puede contribuir a adoptar y adaptar políticas hospitalarias asociadas a la prevención de la tasa de infección nosocomial, al manejo conservador de los pacientes hospitalizados de menor edad, y a la moderación del uso innecesario de antibióticos de rutina en ciertos procedimientos terapéuticos.















