INTRODUCCIÓN
La causa principal de morbimortalidad en la edad pediátrica son las lesiones traumáticas, tanto en niños como adolescentes; y se observa este patrón tanto en países desarrollados como en vías de desarrollo1. La Organización Mundial de la Salud (OMS) estima que aproximadamente 100 niños mueren cada hora a causa de lesiones traumáticas, de las cuales el 90% son no intencionales2.
Los niños tienen diferencias anatómicas, fisiológicas y metabólicas en comparación a los adultos. Estas diferencias determinan en enfoque terapeutico especial en los niños. De acuerdo al mecanismo del trauma las lesiones puedes revestir una mayor gravedad en recien nacidos y lactantes 3.
De todos los tipos de lesiones traumáticas, las lesiones cerebrales son las que tienen más probabilidades de provocar la muerte o una discapacidad permanente. En la lesión cerebral pediátrica existen propiedades biomecánicas únicas debido a una combinación de mayor plasticidad y deformidad, por lo que las fuerzas externas se absorben de una manera diferente en comparación con los adultos4.
La caída es un mecanismo frecuente de lesión en niños pequeños y un factor de riesgo para la lesión cerebral traumática. La mayoría de los niños con caídas tienen un traumatismo craneoencefálico menor5.
El trauma neonatal abarca las lesiones relacionadas con el nacimiento y además todo tipo de daño traumático en el neonato dentro de los primeros 28 días de vida. Durante el parto puede producirse diversos tipos de traumatismos. Entre los factores de riesgo asociados a estas lesiones están el trabajo de parto prolongado, parto vaginal instrumental, la macrosomía y la distocia de hombros entre otras6. Las lesiones mas frecuentemente observadas son los hematomas, cefalohematoma, heridas cortantes de planos superficiales, fracturas de cráneo o de huesos largos, principalmente la fractura clavicular. Aunque la mayoría de los neonatos tienen una evolución sin complicaciones, sin comorbilidades significativas, algunos pueden sufrir secuelas como ocurre una lesión del plexo braquial7 Un insulto severo al cerebro durante el período neonatal a menudo da como resultado resultados adversos significativos en el desarrollo neurológico, ya que es una ventana crítica para el desarrollo del cerebro8.
Existe poca literatura sobre las consultas en las emergencias pediátricas, por traumatismos en pacientes en el periodo neonatal. El departamento de emergencias del hospital donde se realizó el estudio recibe anualmente un promedio de 1200 neonatos Los motivos de consultas son en general debidas a afecciones leves, a menudo relacionadas a falta de información de los padres sobre los cuidados del recién nacido con relación al manejo del cordón umbilical, higiene, dificultad para el inicio de la lactancia, alta hospitalaria. La Irritabilidad puede ser un motivo de consulta en lactantes de 0 a 6 meses con fracturas algunas asociadas a abuso infantil9. El objetivo del presente estudio fue describir la frecuencia y características del traumatismo (mecanismo, tipos, hospitalización y estado al alta) en los neonatos traídos al departamento de emergencias pediátricas de un hospital de referencia en el departamento central.
MATERIALES Y MÉTODOS
Diseño del estudio y población
Estudio observacional descriptivo transversal ambispectivo. Fueron elegibles lactantes de 0 a 28 días de edad que consultaron al DEP del Hospital General Pediátrico Niños de Acosta Ñu, y tenían el diagnostico de traumatismo neonatal, en el periodo de enero del 2015 a diciembre del 2019. Se consultó la base de datos del DEP. La búsqueda se realizó introduciendo las palabras en el comando de diagnósticos de la base que identifican trauma: politraumatismo, fractura, quemadura e irritabilidad. Los datos de los participantes fueron obtenidos de la hoja del Triage, y de las fichas clínicas de acuerdo con la hospitalización o alta del DEP. Por muestreo no probabilístico de casos consecutivos, fueron incluidos los neonatos con datos consistentes, corroborados por medio de entrevista telefónica con la madre, momento en que se explicó el motivo de la entrevista y se solicitó el consentimiento informado.
Variables
Fueron incluidos datos maternos como edad, escolaridad, procedencia, tipo de parto. Los datos de los neonatos como edad, peso de nacimiento, edad gestacional y Apgar al minuto y a los 5 minutos. Fueron recogidos datos del motivo de consulta, los mecanismos y los tipos de traumatismo, así como el destino, hospitalización o alta.
Aspectos estadísticos
Para el cálculo del tamaño de la muestra, se consideró la prevalencia de fractura de clavícula de acuerdo con Pérez R et al.10 de 4%. Aceptando un riesgo α de 0,05 y un riesgo β inferior a 0,20, en un contraste bilateral, para detectar una diferencia igual o superior a 7,2% fue necesario incluir en el estudio un mínimo de 86 neonatos. Se utilizo la calculadora de tamaño muestral GRANMO version7. (Instituto Municipal de Investigación Médica, Barcelona, España).
Los datos fueron analizados en SPSS, 21 (IBM, New York, USA) las variables cuantitativas se expresaron en medias con desvíos estándar o mediana con rangos intercuartílicos de acuerdo con su distribución. Las variables cualitativas fueron expresadas en porcentajes. La asociación de variables entre el grupo de neonatos hospitalizados y con alta del DEP, se realizó utilizando el Test exacto de Fisher.
Aspectos éticos
El estudio se realizó respetando los principios de la declaración de Helsinki. El protocolo de estudio fue aprobado por el comité de ética de la investigación del hospital con consentimiento informado de los padres.
RESULTADOS
Durante el periodo de enero de 2015 a diciembre de 2019 en el departamento de emergencias del hospital, fueron atendidos 6039 recién nacidos, de los cuales el 1,4% (90/6039) fueron diagnosticados con algún tipo de traumatismo.
El 52,2% (47/90) de la población estudiada fueron del sexo masculino, la edad media fue de 14,6 ±7,7 días, y procedían del departamento Central el 80% (72/90). Otros datos demográficos y antecedentes perinatales se encuentran en la Tabla 1.
Tabla 1 Características demográficas y antecedentes perinatales de recién nacidos que consultan por traumatismo en el departamento de Emergencias Pediátricas. N=90
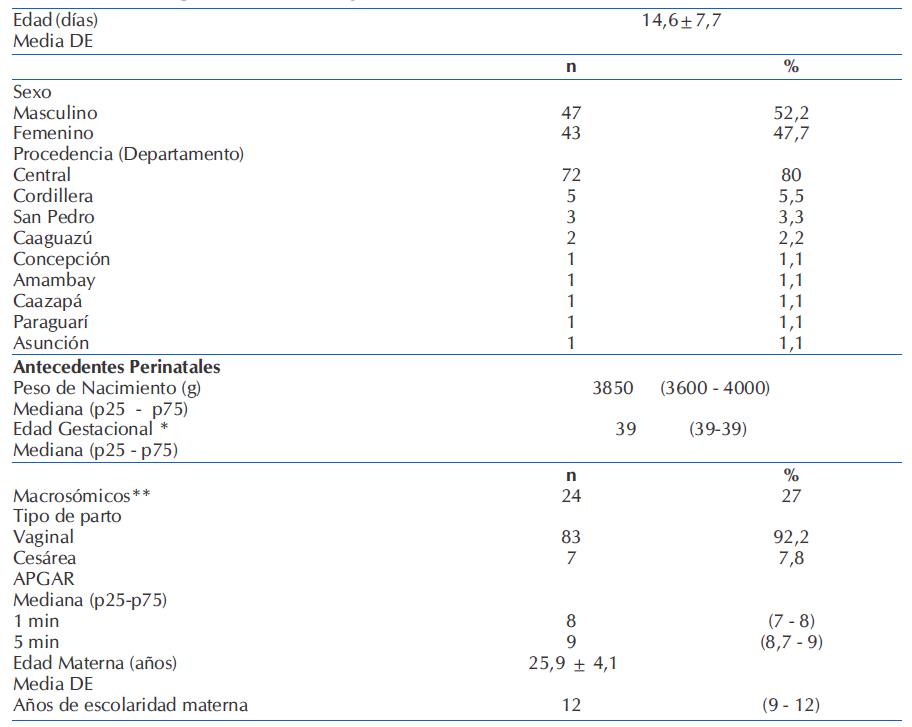
* semanas **≥4000g peso al nacer
Los motivos de consulta fueron: Irritabilidad 55.8% (38/90), control por antecedentes de traumatismo obstétrico 44% (30/90), Accidentes en la casa 23.1% (21/90) y un caso de accidente de tránsito. Los mecanismos de los accidentes en la casa fueron caídas en el en el 66.6% (14/21),quemaduras 19%(4/21), 2 casos de mordedura de perro y un caso de mordedura humana.
Analizando el tipo de traumatismo, el 47,8% (43/90) tuvieron fracturas de huesos largos, las cuales fueron ocasionadas durante el parto en el 95,3% (41/43).El mecanismo del trauma fue obstétrico en 75,6% (68/90) Otros datos sobre el tipo de traumatismo y mecanismo del trauma se encuentran en la Tabla 2.
De los traumatismos obstétricos (n=68), los más frecuentes fueron: fractura de huesos largos en 60.2% (41/68), de las cuales 40 fueron fractura de la clavícula y 1 del humero y lesión del plexo braquial en 20.5% (14/68). El 70,8% (17/24) de los neonatos macrosómicos tuvieron fractura de clavícula con o sin lesión del plexo braquial, versus el 34.8% (23/66) observado en los neonatos con peso inferior a 4000g p=0.005 (χ2). Otros mecanismos y el tipo de lesiones producidas se observan en la tabla 3.
El 55.9% (38/68) de los traumatismos obstétricos no fueron diagnosticados antes del alta post parto.Los casos de TCE fueron leve en 9/12 y moderado en 2/9.
El 32.5 %(13/40) delas fracturas de clavícula se acompañó de lesión del plexo braquial. La lesión del plexo braquial en el 92,8%(13/14) se acompañó de fractura de clavícula.
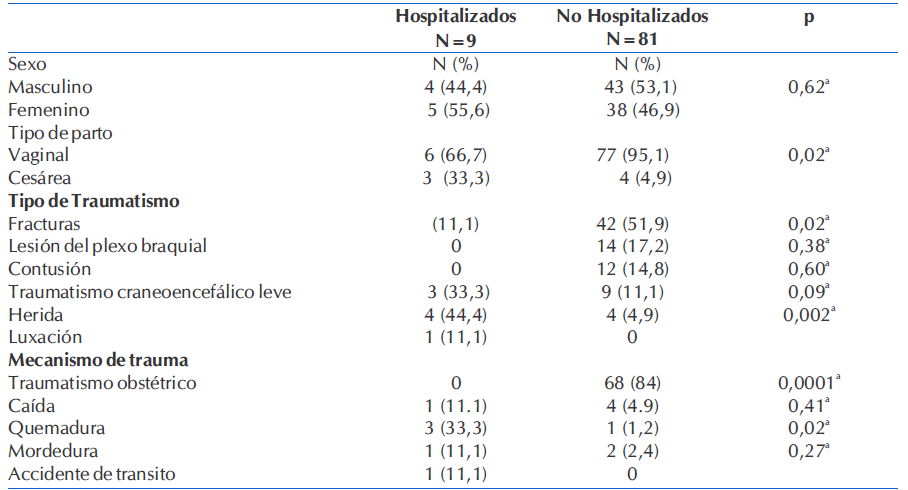
En cuanto a la evolución, el 90% (81/90) no revistió gravedad y fue dado de alta. El 10% (9/90) requirió ingreso hospitalario.
Se analizó las características de los grupos que fueron hospitalizados y los dados de alta del DEP, en relación con las variables: sexo, tipo de parto, tipo y mecanismo del traumatismo. Se observo diferencias entre el grupo de neonatos hospitalizados vs no hospitalizados respectivamente, en :el tipo de parto ,cesárea 3/9 en el grupo de hospitalizados vs 4/81 en el grupo con alta p=0.003; en lo referente al tipo de traumatismo: fracturas 1/9 vs 42/81 p=0,02;heridas 4/9 vs 4/81 p=0,002; en cuanto al mecanismo del trauma: traumatismo obstétricos 0/9 vs 68/81 p=0.0001 y quemaduras 3/9 vs 1/81 p=0,02 En todos lo casos se utilizó el Test Exacto de Fisher para la significación estadística. Tabla 4
DISCUSIÓN
No se ha encontrado publicaciones que describen o analicen los tipos y las características del traumatismo neonatal en el DEP. La frecuencia de traumatismo neonatal en el DEP, encontrado en el presente estudio fue muy inferior a lo reportado por Claudet y cols. en un estudio epidemiológico realizado en Francia, quienes encontraron que el 8% de los neonatos que acudieron al DEP se hospitalizaron por trauma, sin embargo, no se describen las características ni el tipo de lesiones11. La presencia de contusiones, como única lesión traumática, se observó en el 1,6% de neonatos que acudieron en un DEP en Turquía12.
El mecanismo de trauma más frecuente encontrado fue el de traumatismo obstétrico, llamativamente la mayoría no fue diagnosticada antes del alta hospitalaria luego del nacimiento, sino luego de la consulta en el departamento de emergencias pediátricas. Lo que evidencia un incorrecto manejo obstétrico y del recién nacido previo al alta post parto. La frecuencia de traumatismos obstétricos fue del 0,07% de acuerdo a un estudio realizado en el Inglaterra13, mientras que en Latinoamérica un estudio realizado en el nordeste de Brasil,en el año 2012, reporta una frecuencia de 1,2%14. Aunque no se encontró datos de Paraguay, la primera causa de mortalidad neonatal son las lesiones debidas al parto15.
El tipo de traumatismo encontrado con mayor frecuencia en nuestro estudio fue la fractura de huesos largos, la mayoría por mecanismo obstétrico y el hueso comprometido en la mayoría de los casos fue la clavícula. Este es el hueso más frecuentemente fracturado al nacer y su frecuencia se estima que es entre 0,07 a 3,5% en países desarrollados de acuerdo a diferentes reportes13,14,16. Entre los factores de riesgo más frecuentes de la fractura clavicular se encuentra la macrosomía, distocia de hombros, multiparidad y partos vaginales instrumentales. Cuando la fractura se secundaria a distocia de hombro frecuentemente se acompaña de lesión del plexo braquial17,18,19,20.
En nuestro estudio 7 de 10 neonatos macrosómicos presentaron fractura de clavícula con o sin lesión del plexo braquial, pero no se obtuvo la información sobre la presencia o no de distocia de hombros. La lesión del plexo braquial puede o no ir acompañada de fractura de clavícula, porque se producen luego de partos vaginales. Existe un estudio que revela que las lesiones del plexo braquial que ocurrieron en ausencia de distocia de hombros tenían una tasa más alta de fractura de clavícula concomitante6. El tipo de fractura de la clavícula, como las oblicuas o en espiral, posiblemente predisponga a mayor frecuencia de lesión del plexo braquial19.
La lesión del plexo braquial asociado a la fractura de clavícula se ha observado en un 44 % en un reporte21. Estas cifras fueron muy inferior a la encontrada en el presente estudio, donde casi todos los casos de lesión de del plexo braquial se acompañaron de fractura de la clavícula.
La parálisis braquial obstétrica se presenta como una parálisis fláccida del miembro superior afectado y es causado por la elongación del plexo braquial, formado por las raíces C5-D1 Aunque tienen buen pronóstico, entre un 20 a 30% pueden quedar secuelas22.
Como segundo mecanismo de trauma más frecuente se identificaron las caídas. Aunque la mayoría dieron como resultado un traumatismo craneoencefálico leve, denotan que existe negligencia por parte de los cuidadores. Las caídas pueden producir traumatismo craneoencefálico grave en este grupo vulnerable de pacientes. En general los traumatismos craneoencefálicos leves no suelen complicarse ni necesitar intervención alguna23,24.
El porcentaje de nacimientos por parto vaginal observado en neonatos con diagnóstico de traumatismo, en el presente estudio es muy superior a los datos del Ministerio de Salud Pública del país, que en el año 2019, reporto una frecuencia de partos vaginales del 49.4%25 Frente a las ventajas conocidas del parto vaginal este estudio muestra un aspecto de este a tener en cuenta. Quizás no esté relacionado por parto en si sino por el manejo obstétrico. El parto vaginal instrumental se ha asociado a traumatismos obstétricos y neonatales26. Sin embargo, esa información no se ha recogido en este estudio.
En los casos más graves de traumatismo que requirieron hospitalización también observamos que el nacimiento fue por cesárea fue más frecuente, posiblemente relacionado a macrosomía neonatal.
En cuanto a las quemaduras registradas en recién nacidos, encontramos que no son frecuentes y son producto de accidentes domésticos, relacionados a quemaduras por agua caliente, en accidentes domésticos que denotan falta de cuidado adecuado. También se incluyó un caso de quemadura por exposición al sol o calor ambiental asociado en general con condiciones precarias de las viviendas. En un estudio sobre quemaduras, la prevalencia de quemaduras neonatales osciló entre 0,007% y 0,05%, y similar a los resultados de nuestro estudio, la mayoría fueron térmicas (90,5%)27.
Siendo los recién nacidos una población vulnerable, existe poca literatura acerca de traumatismos en este periodo de edad. A pesar de las limitaciones propias de un estudio ambispectivos en su componente retrospectivo retrospectivo, este estudio aporta datos sobre el trauma neonatal post alta hospitalaria, demostrando el elevado porcentaje de traumatismos obstétricos no diagnosticados en el momento del parto. Por otro lado, revela negligencia en los cuidados en el hogar. En relacion a los neonatos hospitalizados, revelan aquellos que los médicos de la urgencia consideraron grave como las quemaduras y fracturas , sin embargo debido a la diferencia en el numero de neonatos en cada grupo, las diferencias deben ser interpretadas con precaución.
CONCLUSIONES
La frecuencia de traumatismo neonatal en la urgencia pediátrica fue del 1,4%. La edad media fue 14,6 ±7,7dias. El 75,6% fue de origen obstétrico y 23,3% accidentes en la casa y 1 caso de accidente de tránsito. Los tipos de lesiones fueron fracturas de huesos largos, en 47,8%, lesión del plexo braquial 15,5% y 13,3% traumatismo cráneo encefálico 13,3%. Más de la mitad de los traumatismos obstétrico fueron diagnosticados recién durante la consulta en el departamento de urgencias pediátricas.