INTRODUCCIÓN
La lepra, también conocida como enfermedad de Hansen, es una afección crónica causada por la bacteria Mycobacterium leprae y Mycobacterium lepromatosis1. En Paraguay la lepra es endémica, detectándose un promedio de 350 casos nuevos por año, inclusive en niños, lo cual indica que el patógeno se transmite de manera activa en nuestro país 2.
Los estados reaccionales son respuestas inmunológicas agudas que a menudo representan complicaciones significativas en el tratamiento de la enfermedad. Hay dos tipos principales de estados reaccionales en la lepra: reacción tipo 1 y reacción tipo 2 3.
En este caso presentaremos una forma de presentación atípica de esta enfermedad, donde las manifestaciones sistémicas preceden y prevalecen ante las manifestaciones cutáneas.
CASO CLÍNICO
Varón, 39 años, procedente de zona urbana, no conocido portador de comorbilidades, acude con cuadro de 2 meses de evolución de fiebre graduada entre 38-39,5 ºC, varias veces al día, que no ceden con antipiréticos, con escalofríos y sudoración profusa, Se acompaña de inapetencia, astenia, pérdida de peso 10 kg, por lo que consulta con varios facultativos sin mejoría. Dos semanas antes de la consulta aparecen manchas rojas en brazos, piernas, manos, pies, simétricas y asintomáticas, además de edema y enrojecimiento de ambos pabellones auriculares.
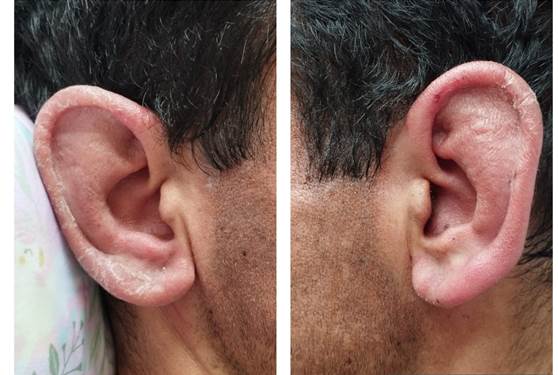
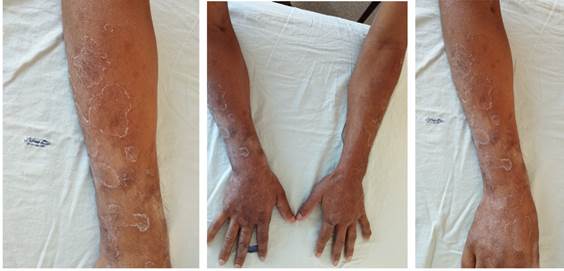
Examen físico: se observan placas eritematosas, infiltradas, con centro violáceo, bordes irregulares, límites netos, de 1,5- 5 cm de diámetro, en brazos, manos, piernas, pies, bilaterales y simétricas, algunas con alteración de la sensibilidad térmica, pero táctil y dolorosa conservadas (figura 1,2,3,4). Tiene eritema e infiltración de ambos pabellones auriculares (figura 5,6) y adenopatías axilares e inguinales palpables, dolorosas, no adheridas a planos profundos.
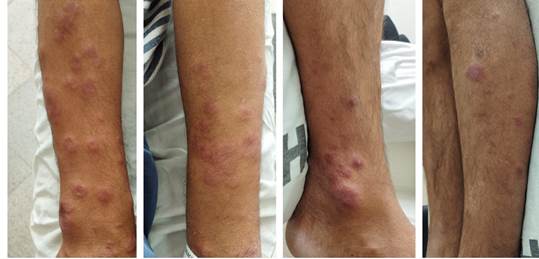
Figura 1,2,3,4: se observan placas eritematosas, infiltradas, con centro violáceo, bordes irregulares, límites netos, en brazos, manos, piernas, pies, bilaterales y simétricas, algunas con alteración de la sensibilidad térmica, pero táctil y dolorosa conservadas.
El laboratorio informó hemoglobina 12,8 g/dL, hematocrito 37,6%, glóbulos blancos 13.570/mm3, neutrófilos 83%, linfocitos 10%, plaquetas 180.000/mm3, GOT 59 mg/dL, GPT 51 mg/dL, test rápido para sífilis y VIH negativos. Los 2 hemocultivos fueron negativos, así como Gene Expert de esputo.
En la tomografía de tórax, abdomen y pelvis con contraste se observan linfonodos axilares e infraclaviculares bilaterales, linfonodos infracentimétricos lateroaórticos e intercavoaórticos, adenomegalias inguinales bilaterales y hepatoesplenomegalia (figura 7).
La anatomía patológica de piel informa: en dermis superficial y profunda se observan macrófagos espumosos y escasos linfocitos acompañantes, de disposición perivascular, perianexial y perineural, neutrófilos abundantes. La coloración de Ziehl-Neelsen para BAAR resulta 5+ (con bacilos fragmentados), concluyendo un eritema multiforme reaccional en un paciente con Hansen de tipo lepromatoso (figura 8-9)
La baciloscopia muestra un índice bacilar 3,5 e índice morfológico 1%.
Evolución: ante dichos resultados se inicia terapia con el esquema multibacilar y prednisona 1mg/kp/día. Se realiza control a los 15 días de haber iniciado la medicación con mejoría casi total de las lesiones en piel, afebril desde el 3° día de tratamiento, ganancia de peso y del apetito (figura 10-11). Ya no se palpan adenopatías ni visceromegalias. También fue evaluado por servicio de hematología para descartar proceso linfoproliferativo y se concluye que los hallazgos están en relación con la patología cutánea. La ecografía abdominal posterior a inicio de tratamiento multibacilar muestra hígado y bazo de tamaños normales.
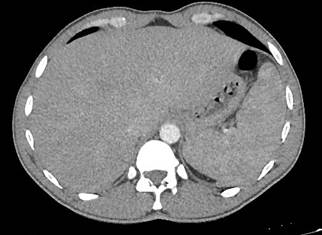
Figura 7 Tomografía con contraste abdominal, corte transversal, en la cual se observa hepatoesplenomegalia
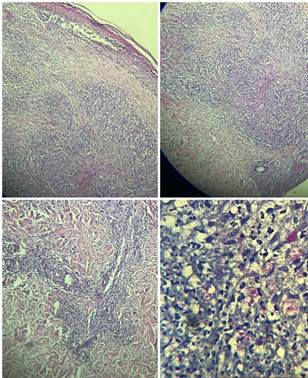
Figura 8-9 Biopsia muestra macrófagos espumosos y escasos linfocitos en dermis superficial y profunda, de disposición perivascular, perianexial y perineural. Coloración de Ziehl-Neelsen para BAAR 5+ (bacilos fragmentados).
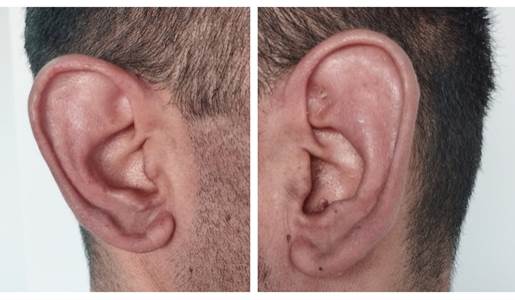
Figura 10 Evolución de las lesiones en pabellón auricular a los 15 días de iniciado el tratamiento con antibacilares y prednisona.
DISCUSIÓN
Mycobacterium leprae y lepromatosis, los agentes causales de lepra, son bacilos ácido-alcohol resistente y de crecimiento lento 4-5. El segundo agente, reconocido recién desde el 2008, está especialmente relacionado con las formas úlcero necróticas 6-7. La presentación clínica de la lepra es amplia y depende de la respuesta inmune del huésped. Por lo general, afecta el sistema nervioso periférico y la piel, además de las membranas mucosas en algunos casos 3,8.
Las reacciones lepromatosas son respuestas inmunológicas agudas que pueden ocurrir en personas afectadas por esta afección y a menudo representan complicaciones significativas en el tratamiento de la enfermedad. Hay dos tipos principales de estados reaccionales en la lepra: reacción tipo 1 y reacción tipo 2 3. La reacción de tipo 1 es debida a modificaciones en la inmunidad por células y que incluye a la reacción de reversa o de ascenso y las que se desplazan hacia el polo lepromatoso y se llaman de descenso. La reacción de tipo 2 es debida a modificaciones en la inmunidad humoral y formación de inmunocomplejos circulantes y que incluyen el eritema nodoso leproso, eritema multiforme y el fenómeno de Lucio 3,6
Estas reacciones son complejas y pueden tener varias causas, aunque la respuesta inmunológica del huésped desempeña un papel central. Algunas de las posibles causas de los estados reaccionales en pacientes con lepra son: respuesta inmunológica desencadenada por la infección, fármacos, eventos fisiológicos como la menstruación, gestación o parto, enfermedades intercurrentes, tuberculosis, vacunaciones, estrés. Estas situaciones hacen que se rompa el equilibrio entre M. leprae y la inmunidad del huésped desencadenando estas reacciones agudas 3,8
Estos estados reaccionales pueden ocurrir en cualquier momento durante el curso de la lepra, incluso antes de que se inicie el tratamiento o durante el mismo. La identificación y el manejo tempranos de las reacciones son esenciales para prevenir complicaciones graves y limitar el daño a los nervios y tejidos 1,3. El riesgo estimado de que un paciente con lepra experimente al menos un episodio de reacción puede ser tan alto como 60% en pacientes multibacilares 9.
Las reacciones de tipo 2 se caracterizan por el depósito de inmunocomplejos en diversos tejidos y órganos, como la piel, nervios, cámara anterior del ojo, testículo, sistema osteomioarticular, vísceras, entre otros, lo que constituye una complicación grave, por lo cual la sintomatología clínica es altamente variada. Se observa malestar general, astenia, cefalea, dolores musculares, pérdida de apetito y vómitos, acompañados por fiebre que oscila entre 38 y 39 °C 3. La fiebre, característica distintiva, generalmente comienza con temperaturas de 37,5 a 38 °C, con remisiones matutinas, en casos más graves, puede alcanzar niveles de 39 a 41 °C. La forma característica de agujas de la fiebre puede persistir durante varias semanas sin tratamiento específico y, en algunos casos, preceder al cuadro dermatológico asociado, lo que se vio en el paciente presentado, donde la fiebre y la sintomatología general precedieron al cuadro cutáneo e incluso generó mayor malestar y preocupación en el paciente que las manifestaciones cutáneas 1,3.
El eritema multiforme es una variante poco frecuente de la reacción lepromatosa de tipo II, algunas series hablan solo del 3,8% de todas las reacciones 3. En un trabajo realizado en el Hospital de Clínicas durante un período de 10 años, de 250 pacientes con diagnóstico de lepra, 30,4% presentó algún episodio reaccional, siendo el más frecuente, la reacción tipo 2 y, dentro de ésta, el eritema nodoso leproso 10. En otra serie nacional, se reportaron 62 pacientes con reacción tipo II y el eritema multiforme fue solo el 3% de los casos 11. El eritema multiforme se ha observado en relación con muchas otras enfermedades, incluyendo infecciones por el virus del herpes, Chlamydia y con el uso de fármacos, tal es así que esta entidad, sigue siendo idiopática en al menos 35% de los pacientes afectados. Varias lesiones, tales como máculas, pápulas, vesículas y ampollas, están presentes, pero la lesión denominada “en diana o en blanco de tiro” es la característica principal del eritema multiforme 12.
La fiebre de origen desconocido se define clásicamente como la presencia de fiebre prolongada de 38,3 °C o más durante al menos 3 semanas que no se explica después de investigaciones preliminares básicas 13. Nuestro paciente cumple con los criterios mencionados anteriormente. Desafortunadamente, la lepra no ha sido incluida frecuentemente entre los diagnósticos diferenciales de FOD en la literatura 13, lo que probablemente contribuyó al retraso en el diagnóstico y el tratamiento clínico de nuestro paciente. Las causas de la FOD son varias, pero en una serie de casos nacional se citan causas infecciosas en su mayoría (30-40%), neoplasias (15-20%), colagenopatías o cuadros autoinmunes (10-20%) y misceláneas (10%) 14.
La pérdida de peso en la enfermedad de Hansen puede estar asociada al estado inflamatorio, especialmente durante los episodios reaccionales. En estos pacientes se encuentran niveles elevados de factor de necrosis tumoral alfa (TNF-α), interleucina-1 (IL-1), interferón gamma (IFN-γ) y otras citocinas, sintomatología que presentaba el paciente y que mejoró luego de instaurado el tratamiento 15-16.
Creemos que la hepatoesplenomegalia fue causada por la lepra. Puede deberse a la presencia directa de M. leprae o como parte del estado reaccional. Estudios anteriores describen dos formas de afectación hepática: hepatitis granulomatosa o la que está presente durante un episodio de reacción que muestra un patrón histopatológico diferente, similar al presente en el eritema nudoso reaccionario en la piel 17. Nuestro paciente presentaba leve elevación de enzimas hepáticas y hepatoesplenomegalia, que también mejoraron luego de controlada la enfermedad cutánea.
Ante esta forma clínica de presentación el principal diagnóstico diferencial fue las enfermedades linfoproliferativas que se consideraron menos probables luego de la evaluación por el servicio de hematología, de que no se hayan constatado citopenias y de la ausencia de hallazgos preocupantes de neoplasia en la tomografía computarizada de abdomen y tórax.
En conclusión, la lepra debe considerarse en el diagnóstico diferencial de la fiebre prolongada asociada con manifestaciones cutáneas y síndrome constitucional en países endémicos como el nuestro. El eritema multiforme es considerado una variante poco frecuente de reacción de tipo II, por lo que resulta importante tenerlo presente para no retrasar el diagnóstico de lepra y del estado reaccional, lo cual es crucial para prevenir las discapacidades futuras.