Introducción
A nivel mundial, el cáncer de cuello uterino (CaCu) representa una patología de importancia para la salud pública debido a la gran morbimortalidad que ocasiona en las mujeres. El CaCu ocasiona el 3,4 % de todas las muertes por cáncer en el mundo, siendo el noveno cáncer con mayor mortalidad1. En las mujeres, se posiciona como el cuarto cáncer con mayor incidencia, 8,4 % del total de cánceres en este grupo1,2. En el Perú; en los últimos años el CaCu ha escalado hasta llegar al segundo lugar en nuevos casos de cáncer, atribuyéndosele la cuarta posición (6,5 %) del total de causas de muerte por cáncer en las mujeres3.
Para enfrentar esta problemática, diferentes países implementaron programas de tamizaje basados tanto en la técnica del Papanicolaou y la prueba de tamizaje de ADN para virus de papiloma humano (VPH). Siendo esta última prueba de gran utilidad para la detección temprana de CaCu e incluso más efectiva que el Papanicolaou por su muy alta sensibilidad y controles de calidad, sin embargo, estas pruebas se realizan a partir de los 30 años buscando infecciones por VPH persistentes que se encuentran asociadas con el CaCu, tiene un alto costo y complejidad4.
Por lo que se opta por la otra opción que es el Papanicolau, que detecta cambios prematuros en las células cervicales que pueden derivar en CaCu5. Además, cuenta con recomendaciones impartidas por la Organización Mundial de Salud (OMS) y el Ministerio de Salud del Perú6-10, considerando esta intervención como costo-efectiva y de gran utilidad para captar oportunamente casos de CaCu y reducir sus cifras, lo cual se evidencia en diferentes regiones del mundo desde su implementación11-13.
Sin embargo, estos resultados son heterogéneos en la mayoría de países en vías de desarrollo, donde tienen una carga de esta patología en un 80 % más en comparación con los países desarrollados14. En estos casos, las estrategias encuentran limitaciones relacionadas a la captación de mujeres y cobertura de salud en zonas requeridas9.
Existen múltiples barreras para que una mujer se realice al menos una vez un tamizaje de CaCu. Entre las barreras reportadas, se encuentran las relacionadas con la edad, raza, estado socioeconómico15,16, acceso a la salud17, nivel de educación18, estar casada19, discapacidad20, antecedente familiar de CaCu21, la baja percepción del riesgo del CaCu17, el desconocimiento del CaCu y virus papiloma humano22,23, la dominancia de la pareja para la toma de decisiones y la desconfianza generada por la toma de muestra a cargo del personal de salud masculino24. Bajo este contexto, el objetivo del presente estudio es determinar los factores asociados para realizarse alguna vez tamizaje de CaCu en mujeres de entre 12 a 49 años usando la Encuesta Demográfica y de Salud Familiar (ENDES) 2019.
Metodología
Diseño de estudio
Se realizó un estudio de tipo observacional, analítico, de corte transversal. Se realizo un análisis secundario de datos a partir de la ENDES 201925,26, encuesta poblacional de muestreo complejo bietápico, probabilístico de tipo equilibrado, estratificado, auto ponderada e independiente para el nivel departamental y por área urbano/rural.
La ENDES es ejecutada desde 1986 por el Instituto Nacional de Estadística e Informática (INEI) del Perú, bajo el modelo y metodología del Programa de encuestas demográficas y de salud. Esta se realiza anualmente desde el 2004 lo cual provee una gran cantidad de información en salud pública27. Además, actualmente son utilizadas para realizar el seguimiento sistemático del cumplimiento de los Objetivos de Desarrollo Sostenible28. Las bases de datos de la ENDES son de libre acceso y pueden ser obtenidas portal web del INEI: http://iinei.inei.gob.pe/microdatos/ bajo varios formatos.
Población de estudio
La población de estudio fueron 8 620 020 mujeres de 12 a 49 años residentes en 2 155 050 viviendas particulares del Perú durante el año 2019. El tamaño muestral fue un total de 15 262 mujeres de entre 12 y 49 años que participaron de la ENDES en el año 2019, no contando a los hombres.
Los criterios de inclusión fueron mujeres que son residentes y aquellas que no siendo residentes pernoctaron en la vivienda la noche anterior al día de la entrevista y también a quienes habían tenido relaciones al menos una vez en su vida. Tras cumplir con los criterios de selección se contó con una muestra final de 11 597 mujeres (Figura 1).
El tipo de muestreo utilizado fue bietápica, probabilística de tipo equilibrado, estratificada e independiente, a nivel departamental y por área urbana y rural. La muestra es bietápica, porque en la primera etapa se utilizó una selección (conglomerados) sistemática de UPMs con probabilidad proporcional al tamaño de viviendas (PPT) y en la segunda etapa (selección de viviendas) sistemático simple con arranque aleatorio. La muestra es probabilística porque las unidades de muestreo han sido seleccionadas mediante métodos aleatorios, lo cual permite efectuar inferencias a la población sobre la base de la teoría de probabilidades. La muestra es estratificada, porque previamente a la selección, la población se ha dividido en estratos, con el objeto de mejorar su representatividad.
Tipo equilibrado, a este tipo de muestreo se le conoce también como el método del cubo, el cual permite obtener muestras con estimaciones de totales aproximadamente iguales a las características de la población objetivo de la encuesta y replica la estructura poblacional dentro de la muestra seleccionada considerando los grupos de edad, sexo y otras variables de equilibrio, que fue seleccionada en dos etapas: la selección de conglomerados en la primera etapa y la selección de viviendas en la segunda etapa.
Técnicas e instrumentos de recolección de datos
Los instrumentos usados en el presente estudio fueron el sistema de documentación virtual de la base de datos del INEI, el programa estadístico Stata MP v16.0 (Stata Corp LP, College Station, Texas).
Variables de estudio
La variable dependiente del estudio fue realizarse por medio de la prueba de papanicolaou al menos algún tamizaje de CaCu. Las variables independientes consideradas fueron edad, grado de instrucción, lugar de residencia (urbano y rural), estado socioeconómico, estado civil, cobertura de salud, edad de inicio de relaciones sexuales, (QS402) haber oído sobre cáncer de cuello uterino.
Las variables fueron clasificadas de la siguiente manera: la edad se agrupo en 12 a 28 años, 29 a 36 años y 37 a 49 años; el nivel educativo clasificó en educación no superior (sin educación, primaria y secundaria) y educación superior, el estado civil se clasificó en sin pareja (soltero, divorciado, viudo) y con pareja (casada, conviviente); el nivel socioeconómico se clasificó en no pobre (medio, rico, muy rico) y pobre (muy pobre y pobre).
Análisis estadístico
La base de datos se descargó de la página web del INEI en formato SPSS versión 26.0 como se explicó en la sección previa, asimismo, el análisis estadístico se realizó con el programa estadístico SPSS. Las variables cualitativas se analizaron en tablas de frecuencias y contingencia. Para evaluar la asociación entre variables cualitativas o categóricas, se utilizó el estadístico F corregida. Como medida para la evaluación de los factores de riesgo se utilizó la razón de prevalencia cruda (RPc) con su respectivo intervalo de confianza. Finalmente, se calculó la razón de prevalencia ajustada (RPa), a través de un modelo de regresión de Poisson con varianza robusta. Para el análisis se utilizó un nivel de confianza de 95 %, una significancia estadística de p<0,05. Se utilizó el programa estadístico Stata versión 16 para el análisis de la data.
Consideraciones éticas
Las bases de datos de las ENDES son de acceso público, y se tomó en cuenta la confidencialidad de los participantes. El presente trabajo fue aprobado por el Instituto de Investigación en Ciencias Biomédicas y el comité de ética de la Facultad de Medicina Humana de la Universidad Ricardo Palma. La base de datos ENDES 2019 sigue la política en el Perú de «Datos Abiertos»29. Además, se respetaron todos los lineamientos de investigación ética y lo indicado en la Declaración de Helsinki30.
Resultados
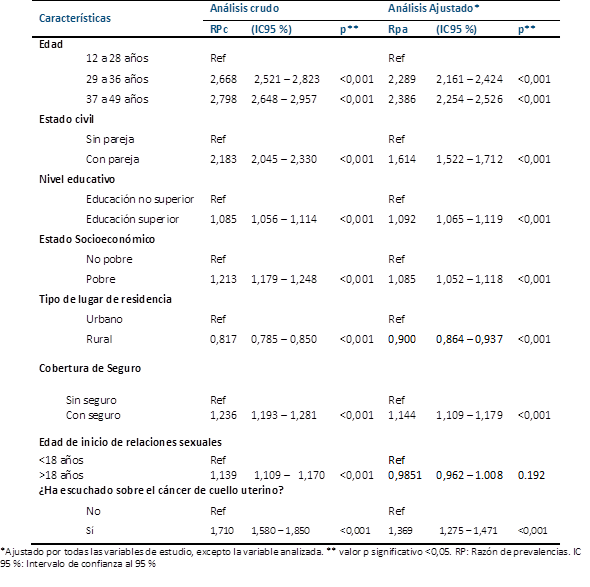
Se trabajó con un total de 15 262 mujeres de entre 12 y 49 años. El 39,30 % (n=4552) tenía edad entre 37 a 49 años, y el 30,50 % (n=3532) de 29 a 36 años. Con relación al estado civil, el 83,52 % (n=9686) tuvieron pareja, el 60,13 % (n=6973) tuvo un nivel educativo no superior, el 57,70 % (n=6687) pertenecía al nivel socioeconómico pobre, el 80,1 % (n=9289) residían en zona urbana y el 75,40 % (n=8743) presentaban seguro de salud. El 91,30 % (n=10582) escuchó alguna vez del cáncer de cuello uterino y el 48,70 % (n=5647) inició relaciones sexuales con <18 años (Tabla 1).
Con respecto al análisis bivariado, las mujeres que se realizaron algún tamizaje de CaCu, las de 37 a 49 años fueron las de mayor prevalencia 49,30 %. Las mujeres con pareja tenían 83,4 % mayor frecuencia de haberse realizado algún tamizaje de CaCu (91,7; p<0,001). De la misma forma, las mujeres con educación no superior tenían 15,80 % menor frecuencia (57,90 vs 42,10; p<0,001); las mujeres con un estado socioeconómico pobre tenían 24,80 % mayor frecuencia (62,40 vs 37,40; p<0,001); las que residen en zona urbana tenían 66,20 % mayor frecuencia que las que residían en zona rural (83,10 vs 16,90; p<0,001), las que tenían cobertura de seguro médico tenían 57,8 % mayor frecuencia (78,90 vs 21,10; p<0,001), las mujeres con más de 18 años de edad tenían 9,80 % mayor frecuencia que las menores de 18 años (54,90 vs 45,10; p<0,001) y las que alguna vez escucharon sobre el CaCu tenían 89,40 % mayor frecuencia (94,70 vs 5,30; p<0,001) (Tabla 1).
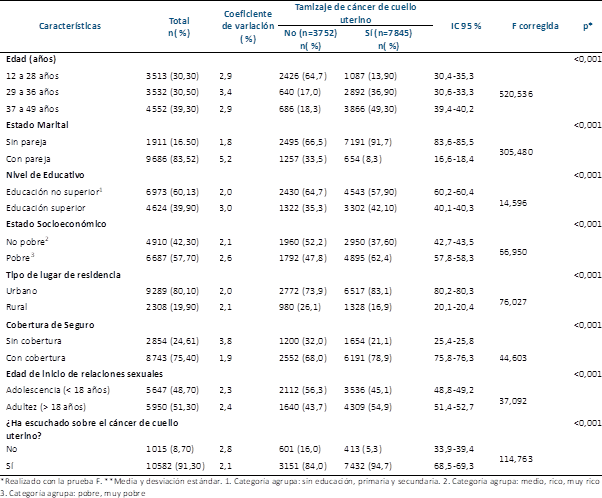
Tabla 1 Características sociodemográficas y análisis bivariado de las características asociadas al tamizaje para cáncer de cuello uterino en mujeres de entre 12 y 49 años incluidas en el estudio (n=11 597).
Respecto al tamizaje de cáncer cervical, el 67,6 % (n=7845) tuvo al menos un tamizaje de CaCu, mientas que el resto no se realizó la prueba de tamizaje de CaCu. Se realizó un análisis según la distribución geográfica del territorio peruano. Se obtuvo la prevalencia de las mujeres tamizadas por cada departamento del Perú. Las regiones políticas con menores valores de prevalencia fueron: Pasco (0,52 %), Tumbes (0,55 %), Huancavelica (0,77 %), Amazonas (0,90 %) y Tacna (0,97 %). Mientras que las regiones políticas con mayores prevalencias con tamizaje fueron La Liberta (4,2 %) y Lima (32,9 %) (Figura 2).
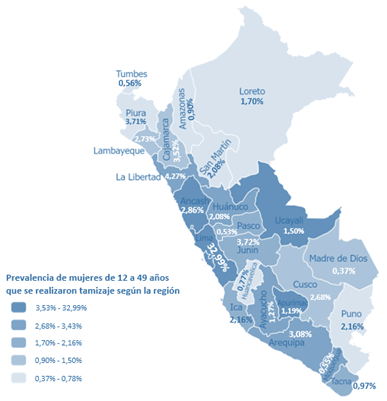
Figura 2 Prevalencia de mujeres de entre 12 y 49 años que se realizaron tamizaje según la región (n=11 597).
En la regresión múltiple, cada factor analizado se ajustó con todas las demás covariables confusoras. Se observó que las mujeres con edades de 37 a 49 años tuvieron 139 % menor frecuencia de haberse realizado alguna prueba de tamizaje, en comparación a quienes tenían edades de 12 a 28 años (RP=2,39, IC95 %: 2,25 - 2,53). De la misma manera las mujeres con pareja tuvieron 61 mayor frecuencia (RP=1,61, IC95 %: 1,52 - 1,71); las mujeres con un estado socioeconómico pobre tuvieron 9 % mayor frecuencia (RP=1.09, IC95 %: 1,05 - 1,12); las mujeres que residen en zona rural tuvieron 10 % menos frecuencia (RP=0,90, IC95 %: 0,86 - 0,94). Con respecto al nivel educativo las mujeres con educación superior tuvieron 9 % mayor frecuencia de haberse realizado alguna prueba de tamizaje (RP=1,09, IC95 %: 1,07 - 1,12), las que contaban con cobertura de salud tuvieron 14 % mayor frecuencia (RP=1,14, IC95 %: 1,11 - 1,18) y las mujeres que escucharon sobre el CaCu tuvieron 37 % mayor frecuencia (RP=1,37, IC95 %: 1,28 - 1,47) (Tabla 2).
Discusión
En el presente estudio, los resultados encontrados muestran que la edad de la mujer, tener pareja, nivel educativo, estado socioeconómico, cobertura de salud y haber escuchado sobre el CaCu fueron los factores que se asociaron a realizarse una o más pruebas de tamizaje de CaCu, inclusive luego del ajustado por las covariables de interés. El lugar de residencia, en el caso de las que viven en zona rural se asoció más a no haberse realizado ninguna prueba de CaCu, las regiones políticas con menores valores de prevalencia de tamizaje fueron Pasco (0,52 %) y Tumbes (0,55 %).
En nuestro estudio se encontró una prevalencia del 67,60 % (n=7845) de mujeres que se realizaron alguna vez un tamizaje de CaCu. Este hallazgo difiere de un estudio hecho por Bendezú et al. En cuyo estudio se encontró una prevalencia de 52,4 % a partir de estudiar la ENDES del 2015, 2016 y 2017 en mujeres de entre 30 a 49 años23. Sin embargo, la tendencia de tamizaje de CaCu en años anteriores al 2010 fue de entre 7 a 42,9 % y en el 2018 se consideró entre 86,9 % (n=6340) a partir de un análisis de mujeres entre 30 a 49 años que participaron en la ENDES 201816,31.
La diferencia en la prevalencia de mujeres que se realizaron alguna vez un tamizaje de CaCu, entre los resultados de nuestro estudio y el realizado por Bendezú, et al. Esto puede explicarse porque en nuestro estudio solo se consideró el año 2019 en contraste con el estudio de Bendezú que consideró 3 años, lo cual puede tener un efecto sobre el cálculo de la frecuencia final para esos tres años. En el comparativo de 2019 contra 2018, el estudio de Mamani obtuvo 6 % adicional de frecuencia probablemente porque el intervalo de la edad partía desde 30 y en nuestro estudio la población incluyó a participantes desde 18 años (16). La importancia de resaltar estas diferencias nos indica que en los últimos años (2019 y 2018) la prevalencia incremento en comparación con los años anteriores, lo cual puede ser atribuido al fortalecimiento de los programas de tamizaje y también a la mayor cobertura y concientización. A pesar que la tasa de tamizaje de CaCu en países en desarrollo es baja12,14,19.
Las mujeres que habían escuchado acerca del CaCu y se realizaron algún tamizaje de CaCu fueron el 64,09 % (n= 7845), siendo el caso que las que sí habían escuchado tuvieron 35,2 % más frecuencia de tener tamizaje de las que no habían escuchado sobre ello. Esto es similar con lo reportado en otros estudios como Bendezú, que encontró una frecuencia del 27 % mayor en las que sí habían escuchado sobre CaCu23. El estudio de Mamani et al reporta también que las mujeres que no han oído hablar del CaCu tuvieron 278 % más probabilidad de no tener tamizaje de las que sí lo hicieron16.
El haber escuchado sobre el CaCu conlleva a generar un conocimiento sobre el tema, la mujer concientiza del riesgo de padecerlo, aprende cuáles son las conductas de riesgo asociadas a esta patología y acerca de la utilidad del tamizaje en momentos específicos de su vida. El aspecto psicosocial relacionado a la percepción de susceptibilidad y beneficios resultan muy importantes cuando se trata de valorar el tomar la decisión de realizarse un tamizaje de CaCu19.
Con relación al nivel educativo, de las que tuvieron tamizaje de CaCu, el 28,47 % (n=3302) correspondía al nivel de educación superior a partir del cual aquellas con dicho nivel tuvieron 9 % mayor frecuencia de tener un tamizaje que las de nivel educativo no superior. El estudio de Ngwenya et al. encuentra un hallazgo no significativo cuando compara haber terminado la educación secundaria contra la primaria (PRa: 1,46, IC: 0,81-2,64)22. Kaso et al compararon el nivel educacional universitario versus el escolar encontrando que las mujeres que tuvieron educación universitaria tuvieron 28 % más probabilidad de tener tamizaje de las que tuvieron educación escolar32.
Se considera que las mujeres con educación superior tienen una mejor percepción del riesgo del CaCu y la importancia del diagnóstico oportuno, por lo que es esperable que la relación entre educación y el tamizaje de CaCu sea directa y tras su contraste entre grupos sea significativa17,23.
Las mujeres que tuvieron tamizaje y tenían pareja fueron el 62 % (n=7191), hallándose además que éstas tuvieron 71 % mayor probabilidad de tener tamizaje versus las que no tuvieron pareja. El estudio de Kaso et al reporta que el estar casada aumenta 140 % más la probabilidad de tener tamizaje en comparación con estar soltera y Ngwenya et al. en el 2018 reportó que no existía asociación significativa entre las mujeres casadas y las solteras22,32.
La influencia de tener pareja resulta importante en la decisión de las mujeres para realizarse el tamizaje, probablemente por el apoyo y consejo adicional de la pareja y también por condiciones relacionadas a la protección y buena salud consideradas dentro de una relación. Sin embargo, a pesar de estos hallazgos también existe evidencia que indica que la presencia de la pareja no es fundamental.
En nuestro estudio reportamos que cuando las mujeres tienen más edad, su probabilidad para realizarse algún tamizaje de CaCu es menor comparada con las más jóvenes. Esto fue diferente en un estudio realizado en Japón en el 2018, se encontró que en el grupo de 25 a 29 años la probabilidad de tener tamizaje fue de 116 % más y el grupo de 35 a 39 años la probabilidad de tener tamizaje fue de 185 % más en comparación con las de 20 a 24 años en ambos grupos32.
La diferencia en la prevalencia de tener algún tamizaje de CaCu con respecto a la edad puede explicarse en que se están comparando dos países con distinto nivel de desarrollo. Es posible que en el Perú las mujeres sean captadas desde temprana edad, pero con el paso del tiempo ya sea por carga laboral, labores domésticas y familiares, el cumplimiento y la percepción de riesgo disminuye y se deje de lado el tamizaje cervical.
Sobre la cobertura de salud y tener tamizaje de CaCu fueron 22 % (n=2552), además estas tuvieron 18 % mayor probabilidad de tener tamizaje versus las que no contaban con cobertura. Esto fue similar a un estudio realizado por IR Bou-Orm et al. en mujeres libanesas, las que contaban con cobertura de salud y se había hecho algún tamizaje de CaCu fueron 20 %, y tuvieron 49 % mayor probabilidad de las que no contaban con cobertura (19). Esto difiere de un estudio hecho en Colombia por Marion Piñeros et al. donde las que tenían cobertura y se habían hecho tamizaje de CaCu en mujeres de entre 25 a 69 años fue de 76,5 %33.
Las mujeres que tuvieron tamizaje y eran socioeconómicamente pobres fueron el 42.21 % (n=4895), y las que residían en zonas rurales fueron 11,45 % (n=1328). El nivel socioeconómico pobre y la residencia en áreas rurales son factores muy relacionados. Tienen menor acceso al tamizaje tanto por desconocer su importancia como también en muchos casos por el poco acceso al sistema de salud lo cual está relacionado con la cobertura de seguro de salud. Múltiples estudios reportan similitudes en estos hallazgos12,16,19,23.
Como limitación de la investigación, al ser un estudio con temporalidad transversal impide establecer relación de temporalidad entre la variable dependiente y covariables del estudio. Por otro lado, al ser un análisis secundario de datos la encuesta ENDES fue diseñada con objetivos específicos y las variables definidas según los criterios de quienes elaboraron dicha encuesta. Sin embargo, consideramos que los hallazgos del estudio son útiles para conocer un panorama actualizado sobre el tamizaje del cáncer del cuello uterino.
El estudio concluye que la mayor edad de la mujer fue el factor que más influyó para realizarse un tamizaje; seguido de tener pareja, haber escuchado alguna vez sobre CaCu, tener cobertura de seguro de salud, educación superior y un nivel socioeconómicamente pobre. Las mujeres que residían en área rural fueron las que menos se realizaron un tamizaje. Estos resultados pueden fomentar una mayor comprensión sobre las características de las mujeres que no acuden a un centro de salud a realizarse un tamizaje, es por ello que establecer estrategias educativas acerca del conocimiento sobre el CaCu captando a las mujeres en temprana edad, sin descuidar a las mujeres que ya pasaron la edad fértil, esto podría incrementar el número de mujeres que se realicen un tamizaje de CaCu.