INTRODUCCION
El vólvulo del colon derecho constituye una causa inusual de oclusión aguda del colon, mucho menos frecuente que la del colon sigmoides; las causas comúnmente mencionadas con la constipación, el dolicocolon y la ingesta crónica de laxantes1.
La distinción entre vólvulo del ciego y vólvulo del colon derecho es imprecisa; las diferencias que resultan determinantes son: límite anatómico preciso y eje de la rotación; en todo caso el ileon terminal es (por regla) afectado en menor o mayor grado de tal suerte que algunos autores los agrupan con la denominación de vólvulo ileo-ceco-cólico2. En el caso del vólvulo del colon derecho "característico" se comprueba una rotación sobre el meso del colon ascendente, ciego e ileon terminal; la fijación incompleta del colon ascendente es la condición anatómica constante, siendo la isquemia y la posterior necrosis una constante debida, entre otras, a un diagnóstico regularmente tardío. El diagnóstico es principalmente clínico, sin embargo, los hallazgos radiológicos característicos en la radiografía simple, la ecografía y la tomografía ayudan a diferenciarlo de otras causas de oclusión intestinal3.
Las afecciones neurológicas incapacitantes como causas de vólvulo no son reportadas con frecuencia. En estos pacientes, sin embargo, el diagnóstico precoz se torna particularmente difícil por el escaso aporte al interrogatorio por parte del paciente y de igual modo las limitaciones del examen físico y para la realización de los estudios por imágenes: alteraciones de la anatomía, en particular la rigidez de las extremidades, la deformidad de la columna dorso-lumbar y la musculatura espástica4.
La parálisis cerebral infantil (PCI) es un trastorno crónico, no progresivo, del movimiento, la postura y el tono muscular, secundario a lesiones en el sistema nervioso central durante las etapas precoces de la vida. Si bien la alteración fundamental que presentan estos pacientes es neurológica, sus implicancias abarcan prácticamente todos los aparatos y sistemas. Casi todos los pacientes con PCI presentaran síntomas gastrointestinales y/o alteraciones de su estado nutricional en algún momento de su vida5.
El objetivo del presente reporte es ilustrar las dificultades comprobadas en 2 pacientes portadores de PCI en materia de diagnóstico temprano y manejo postoperatorio, en el Centro Médico Bautista (CMB).
PRESENTACION DE LOS CASOS
Primer caso
Hombre de 34 años, conocido portador de PCI, remitido por decaimiento del estado general, sensación febril y dolor abdominal de 24 hs de evolución. Internado en el mencionado centro por sospecha de abdomen agudo es dado de alta con mejoría del dolor. Acude nuevamente comprobándose una infección de vías urinarias; se lo medica con ciprofloxacina y ceftazidima; no presenta mejoría por lo que es trasladado al CMB.
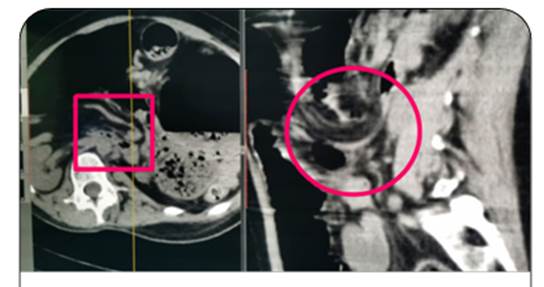
Ingresa estable, afebril, con náuseas, flatos positivos y catarsis negativa desde hace 5 días (datos aportados por familiares). Abdomen blando, sin defensa, ruídos hidroaéreos normales. En el 4º día de internación persiste el dolor abdominal que abarca todos los cuadrantes; una radiografía del abdomen muestra la dilatación del colon y la tomografía de abdomen y pelvis revela importante dilatación del colon ascendente (12 cm), niveles hidroaéreos, con signos de obstrucción, con imagen sugerente de remolino vascular mesentérico (Figura 1) compatible con vólvulo del ciego. Además la tomgorafía informa diplejía espástica con atrofia muscular generalizada, columna con importante escoliosis toraco lumbar levoconvexa. Los estudios preoperatorios indican 56%, proteinemia: 4,7 g/dL, albúmina 2,7 g/dL, ASA III.
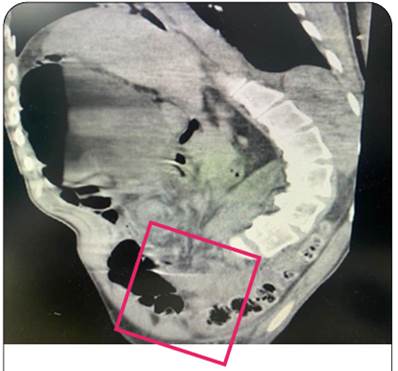
Figura 1. Tomografía simple de abdomen y pelvis. Corte sagital con imagen "en remolino" en la fosa iliaca derecha.
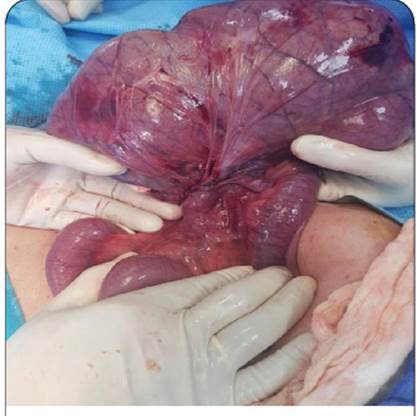
En el acto operatorio se comprueba vólvulo del ciego y colon ascendente con necrosis (Figura 2); se practica una hemicolectomía derecha, con ileostomía y fístula mucosa a nivel del transverso. Es ingresado en cuidados intensivos; el débito de la ileostomía es nula en las 48 horas siguientes, mientras el residuo gástrico es bilioso y se incrementa gradualmente, agregándose náuseas. Es sometido a una radiografía de abdomen que muestra niveles hidroaéreos. En el tercer día se inicia nutrición parenteral.
Debido a la mala evolución se decide reintervención quirúrgica y se comprueba importante cantidad de líquido peritoneal de sufrimiento y una oclusión secundaria a una hernia interna (asa delgada herniada en una brecha del mesocolon transverso), con dilatación proximal de las asas. Se realiza la reducción del asa yeyunal estrangulada y el cierre de la brecha mencionada.
En la unidad de cuidados intensivos a las 48 horas de la reintervención continua sin débito por la Ileostomía por lo que se practica el tacto a través de la ostomía, comprobándose una estenosis del 90%. En la tercera intervención se constata líquido peritoneal claro en cavidad, moderada dilatación de las asas desde la ostomía hasta el ángulo de Treitz. Ante un orificio parietal insuficiente se opta por seccionar plano muscular profundo (transverso) en una extensión de 3 a 4 cm.
Presenta buena evolución posoperatoria inicial, pero con débito nulo a nivel de la ostomía y débito promedio por sonda nasogástrica de 2000 cc en 24 hs. Al quinto día de la tercera intervención es evaluado por un coloproctólogo, quien luego de practicar el tacto a nivel de la ileostomía comprueba un orificio adecuado y aconseja insistir con el manejo conservador. Dos días más tarde sigue sin débito por la Ileostomía y drena por sonda nasogástrica 2000 cc en 24 hs; a pedido de los familiares es evaluado por otro cirujano, quien luego de practicar el tacto concluye que el orificio parietal de ostomía es estrecho, solicita una tomografía e indica la reintervención, que es programada para el día siguiente.
En el transcurso de la madrugada la ileostomía drena bruscamente 1000 cc de líquido intestinal, seguido de una disminución progresiva del drenaje por la sonda nasogástrica. En los días siguientes se comprueba buena tolerancia la vía oral y el paciente egresa del CMB.
La anatomía patológica informa: segmento de intestino delgado y colon con cambios isquémicos secundario a vólvulo del ciego. No se observa proceso neoplásico.
Segundo Caso
Mujer de 48 años, portadora de PCI, encamada desde el nacimiento, con antecedente de convulsiones en tratamiento regular con carbamazepina y clonazepam, acude a emergencias por cuadro de 48 hs de evolución de inapetencia, detención de heces, dolor y distensión abdominal y vómitos. Al examen distensión abdominal marcada y ruídos hidroaéreos aumentados; la radiografía de abdomen marcada dilatacion colónica.
Paciente vigil, poco colaboradora, con afasia de expresión, tetraplejía espástica, hipertonía muscular. Escoliosis de la columna vertebral. La radiografía del abdomen y tomografía muestran distensión de las asas intestinales con presencia de niveles en todo el marco colónico y gran cantidad de residuos a nivel del rectosigma; en los cortes transversal y sagital se logra visualizar el cambio de la dirección de los vasos mesentéricos (Figura 3). Al tacto se comprueba heces induradas y se indican enemas. La paciente no presenta mejoria clinica; al segundo día de internación y ante sospecha de vólvulo del sigmoides se decide realizar la cirugía.
En el acto operatorio se constata una oclusión intestinal por vólvulo del ciego y colon ascendente, con necrosis franca. Se practica la hemicolectomía derecha y se confecciona la Ileostomia con fístula mucosa del transverso.
En el postoperatorio presenta evolución tórpida con débito abundante por sonda nasogástrica que persiste hasta el quinto día postoperatorio; ante la imposibilidad de la alimentación vía oral se decide gastrostomía percutánea guiada por ecografía, que no logra su propósito por lo que se practica una gastrostomía quirúrgica y se inicia la alimentación enteral. Egresa al 16º día postoperatorio.
El informe anatomopatológico confirma la necrosis del ciego y apéndice, descartando otra patología.
DISCUSION
En los casos aquí reportados la radiografía simple del abdomen no fue determinante para el diagnóstico del vólvulo derecho: en realidad en el primer paciente, la imagen se interpretó como un vólvulo de asiento en el transverso y en caso número dos como de asiento sigmoideo.
En los cortes finos de tomografía se logra identificar el "signo del remolino" visto en uno de nuestros casos, proximal al segmento colónico distendido que corresponde al ciego. En el segundo paciente las imágenes características del vólvulo cecal no fueron evidentes; sin embargo, en un análisis postoperatorio de las imágenes se pudo comprobar un cambio de dirección de los vasos mesentéricos con un giro parcial a la derecha -corte trasnversal- y un ascenso anterior en el corte sagital (Figura 3). Otros signos complementarios de vólvulo hallados en la literatura incluyen: enrollamiento de los vasos ileocecales alrededor del cuello cecal torcido con un signo típico de "pared dividida", giro de 180° de la orientación de la válvula de Bauhin en el borde cóncavo del ciego en “forma de riñón” y el cambio de la orientación del apéndice hacia el cuadrante superior izquierdo6.
Cualquier retraso en el diagnóstico de vólvulo cecal está asociado con una alta morbilidad y mortalidad. Las tasas de mortalidad parecen ser mucho más altas para el vólvulo cecal en comparación con el vólvulo sigmoideo; se han informado tasas de mortalidad del 12 al 25%, teniendo en cuenta que en ausencia de necrosis al momento de la intervención la cifra es 5 a 10%, mientras en caso de necrosis la cifra oscila entre 20 y 40 %5.
La táctica operatoria debe contemplar el estado de isquemia del sector volvulado, el estado clínico y las comorbilidades; en ausencia de necrosis las propuestas van de la simple devolvulación con posterior fijación o pexia del cecoascendente hasta la colectomía derecha; algunos autores proponen la cecostomía o incluso la apendicostomía, pero todas las que excluyen la resección se asocian con altas tasas de recurrencia6. Cuando se practica la colectomía la mayoría de los autores son partidarios de la Ileostomia y fístula mucosa; esto, con mayor fuerza, si se trata de una necrosis visceral y en pacientes con comorbilidades significativas; de éste modo, la minoría de las publicaciones aluden a la pertinencia de la anastomosis primaria4,7
En el periodo postoperatorio la reanudación de la alimentación enteral puede retrasarse en algunos pacientes, especialmente en aquellos que tienen peritonitis por perforación o en aquellos que se han sometido a una resección y anastomosis. En estas condiciones, una sonda nasogástrica proporciona una descompresión intestinal óptima. La nutrición parenteral se puede considerar en pacientes que requieren ayuno prolongado debido a la resección casi constante de una proporción importante del intestino delgado. Los cuidados de la ileostomía deben ser enseñados a los pacientes y sus familiares.
Basado en la experiencia aquí reportada y en la información de la literatura cabe asumir que el manejo postoperatorio de los pacientes con afecciones neurológicas es mucho más complejo. Por lo tanto, es importante involucrar a un equipo multidisciplinario que incluya al médico de urgencias, intensivista, enfermera, cirujano, gastroenterólogo, nutricionista e internista.
El primer paciente planteó varios problemas en el postoperatorio, siendo reintervenido en dos ocasiones por falta de débito en la bolsa de la ileostomía, ambas por sendos errores técnicos: la primera por una hernia interna (brecha del mesocolon) y la segunda por un orificio parietal estrecho. Un dilema adicional se planteó luego de la segunda reoperación: la bolsa de la ileosotmía permaneció con débito nulo hasta el séptimo día; la ostomía fue considerada adecuada por un coloproctólogo llamado en interconsulta al quinto día, pero otra opinión de un tercer colega al séptimo día concluyó con la necesidad de una reintervención por orificio estrecho; la misma no fue realizada por la regresión espontánea del problema. Todo lo mencionado tendría su explicación en las variaciones del tono de la pared abdominal en distintos momentos de la evolución; cabe resaltar que en el postoperatorio -desde la cirugía inicial- la distención abdominal nunca fue comprobada, no así el abdomen "en tabla" que persistió hasta el alta.
El segundo paciente planteó una dificultad mayor para la alimentación postoperatoria; el perfil proteico del paciente no mostraba un estado de desnutrición, pero al cabo de cinco días de débito alto por la sonda gástrica -en ausencia de complicaciones del foco operatorio- se optó por un soporte nutricional por medio de una gastrostomía.
La constipación, comprobada en los casos aquí reportados, se asocia con infecciones urinarias recurrentes y alteraciones digestivas como vómitos de repetición, saciedad precoz, desnutrición y dolor abdominal crónico; la frecuencia de estos cuadros dificultan la orientación diagnóstica hacia una oclusión intestinal ya que con frecuencia la atención del médico se orienta hacia cualquiera de ellos, como ocurrió en uno de los casos al momento del ingreso (infección urinaria confirmada por el laboratorio).
El tratamiento de los portadores de afecciones neurológicas no difiere en general de los pacientes sin discapacidad; adquiere, sin embargo, particular relevancia realizar una intervención dietética, habida cuenta de la desnutrición muy frecuente (comprobada en uno de los casos reportados), curar las lesiones locales y emplear los laxantes necesarios incrementando al mismo tiempo el contenido de fibra en la dieta. En los casos refractarios al tratamiento médico se puede recurrir al tratamiento quirúrgico. Generalmente estos tratamientos se aplican en pacientes con lesiones medulares. La técnica quirúrgica más frecuentemente empleada de manera electiva -en niños- es la apendicostomia continente y la aplicación de enemas anterógrados desde el ciego8.
Ningún reporte de la literatura médica que aluda a la asociación PCI y vólvulo del colon derecho (o del ciego) en adultos ha sido hallada por los autores. Takada et Al9 describen dos casos de vólvulo cecal en niños con discapacidad mental.
Samuel et Al informan siete casos de vólvulo de intestino grueso en niños con discapacidad intelectual, ocurridos durante un período de 6 años, dos de ellos con vólvulo cecal: uno con PCI10.











 text in
text in