INTRODUCION
El cáncer de laringe es la neoplasia maligna más común de las vías aerodigestivas, representa el 4,5% de los cánceres del organismo y el 30% del cáncer de cabeza y cuello. Varios factores de riesgo han sido implicados en la patogénesis del cáncer de laringe. El más significativo de estos es el consumo de tabaco y alcohol1,2,3. Se ha demostrado que el uso de tabaco tiene una asociación lineal con el desarrollo del cáncer de laringe, con un riesgo para los fumadores que es 10 a 15 veces mayor que el riesgo para los no fumadores. También se ha demostrado que el alcohol y el tabaco tienen un efecto multiplicador sobre el riesgo de cáncer de laringe1,2,4. Se cree que la exposición a varios otros factores ambientales aumenta potencialmente el riesgo de carcinoma de células escamosas de la laringe, como asbestos, hidrocarburos aromáticos policíclicos y polvo textil1.
La presentación clínica del cáncer de laringe es variable y depende la de localización anatómica y tamaño del tumor. Los tumores que asientan en la glotis típicamente producen una sintomatología más precozmente, se presentan con disfonía, lo que lleva a una consulta y diagnostico más precoces. Se plantea que todo paciente con disfonía de más de 15 días de evolución con factores de riesgo de desarrollar un cáncer de laringe debe ser evaluado por un otorrinolaringólogo1,2,4. Los canceres que asientan en la región supraglótica típicamente son de diagnóstico más tardío ya que presentan al inicio síntomas vagos como carraspeo, sensación de cuerpo extraño laríngeo, disfagia ocasional y más tardíamente disfonía, estridor, disfagia. Los tumores subglóticos son muy poco frecuentes y los síntomas son la disnea o una masa cervical baja1,5.
Los factores pronósticos adversos más importantes para los cánceres de laringe incluyen aumentar la etapa T y la etapa N. Otros factores de pronóstico pueden incluir sexo, edad, estado funcional y una variedad de características patológicas del tumor, incluido el grado y la profundidad de la invasión3,4,6,7. La laringectomía total está indicada en lesiones avanzadas con invasión muscular intrínseca de la cuerda vocal, compromiso de cartílago tiroides, lesiones exofíticas que comprometen ambas comisuras y aritenoides o en pacientes con invasión subglótica o supraglótica por encima de los bordes de la epiglotis y repliegues ariteno-epiglóticos y también en los fallos del tratamiento radiante en los T1 y T2 de la laringe, en los que no sea factible realizar cirugía conservadora3,4,7,8. Las complicaciones postoperatorias de la laringectomia total son frecuentes. Las complicaciones locorregionales parecen ser las más frecuentes como infección y hematoma del sitio quirúrgico, necrosis del colgajo utilizado en el cierre de la neofaringe, complicaciones de la traqueostomía, faringostoma, linforrea o ruptura vascular3,5,8,9.
Se han estudiado múltiples factores favorecedores, entre ellos la desnutrición y la radioterapia previa son los más significativos. Existen otros factores favorecedores en varios estudios como la anemia, la traqueostomía preexistente, los vaciamientos ganglionares y la menor experiencia quirúrgica7,8,10. En los últimos años, los marcadores hematológicos sistémicos se han vuelto cada vez más reconocidos como pronósticos de los resultados de las neoplasias malignas. Recientemente, la amplitud de distribución eritrocitaria (RDW, siglas del inglés “red blood cell distribution width”) ha demostrado ser de utilidad pronóstica en pacientes con diferentes neoplasias malignas. Un estudio anterior indicó que el RDW podría predecir la supervivencia de los pacientes con cáncer de laringe, una extensión extracapsular, afectación del cuello y resultados del tratamiento quirúrgico. Estos factores están asociados con el estadio de la enfermedad; se sabe poco sobre los factores pronósticos no relacionados con la enfermedad11,12,13.
El objetivo del presente artículo es describir la cantidad y tipo de complicaciones postquirúrgica de los pacientes en quienes se realizaron laringectomía total, las medidas realizadas para su tratamiento, el sitio anatómico más frecuente de la neoplasia, la presencia o ausencia de tratamiento adyuvante previo al tratamiento quirúrgico.
MATERIALES Y MÉTODOS
Se realizo una revisión de las complicaciones de la laringectomía total en el Servicio de Otorrinolaringología del Hospital de Clínicas de la Facultad de Ciencias Médicas durante un periodo de 7 años, comparando nuestros resultados con los resultados de actores internacionales y estadísticas nacionales. Se realizo una investigación de tipo observacional, descriptivo, retrospectivo de corte transversal. El muestreo fue de casos consecutivos por conveniencia. Los datos fueron obtenidos a partir de las fichas clínicas de los pacientes y registrados en una hoja de cálculo de Microsoft Excel® 2016 y se realizaron las estadísticas descriptivas en el software SPSS® Statistics 28. Se realizó una caracterización de los pacientes de acuerdo con las siguientes variables.
Edad.
Sexo.
Complicación.
Tratamiento de la complicación.
Sitio anatómico de la lesión.
Tratamiento adyuvante.
Diferenciación Histológica.
RDW (amplitud de distribución eritrocitaria).
Tiempo de evolución de los síntomas.
Tiempo de seguimiento.
Se tomo como población diana los pacientes postoperados de laringectomía total por neoplasia de laringe en nuestro servicio del año 2015 al 2022 provenientes de las consultas de otorrinolaringología general, o remitidos de otros centros que cumplan los criterios de inclusión.
Criterios de inclusión: Pacientes mayores de 18 años, postoperados de laringectomía total, pacientes con diagnostico anatomopatológico de neoplasia de laringe.
Criterios de exclusión: pacientes que no hayan sido sometidos a procedimiento quirúrgico, pacientes con fichas incompletas, pacientes que abandonaron el seguimiento.
RESULTADOS
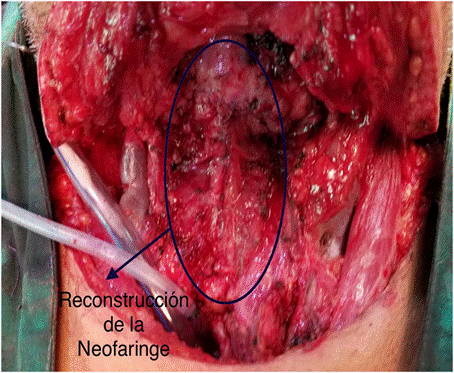
En la serie estudiada se revisaron 46 fichas de pacientes que consultaron en nuestro servicio del 2015 al 2022, con el diagnóstico de neoplasia de laringe, de los cuales (10) 21,7% de los pacientes se les realizo una laringectomía total (ver Imagen 1).
El promedio de edad de los 10 pacientes fue 56,3 ± 10,2 años, con un rango etario de 31 a 70 años, todos fueron de sexo masculino. El 90% de los pacientes presentaba factores de riesgo relacionado al cáncer de laringe. 30% de los pacientes tenían una afectación supraglótica, 70% de ellos tenía solamente afectación de la región glótica. La mitad de los pacientes había recibido radioterapia preoperatoria (ver Tabla 1)
El 70% de los pacientes operados presentó como complicación una fistula faringocutánea, además en este grupo un paciente presento un sangrado en el posoperatorio mediato (que requirió reintervención) y un paciente presento una infección del sitio quirúrgico (ver Tabla 1).
Tabla 1. Datos demográficos y características clínicas.
| Características clínico-demográficas. | |
|---|---|
| Promedio de edad | 56,3 años ± 10,2 (31-70) |
| Sexo | |
| Masculino | 10 (100%) |
| Femenino | 0 (0) |
| Radioterapia previa | |
| Si | 5 (50%) |
| No | 5 (50%) |
| Ubicación anatómica | |
| Glotis | 7 (70%) |
| Glotis + supraglotis | 3 (30%) |
| Complicaciones postoperatorias | |
| Fístula faringocutánea | 7 |
| Sangrado | 1 |
| Infección del sitio quirúrgico | 1 |
| Total de pacientes con complicaciones postoperatorias | 7 (70%) |
| Tratamiento de las complicaciones | |
| Vendaje compresivo | 5 (71,4%) |
| Reintervención: colgajo pectoral | 2 (28,6%) |
| Antibioticoterapia | 1 (14,3%) |
| Reintervención por sangrado | 1 (14,3%) |
| Valor RDW en complicaciones | |
| <13% | 4 (57,1%) |
| 13-14,3% | 2 (28,6%) |
| >14,3% | 1 (14,3%) |
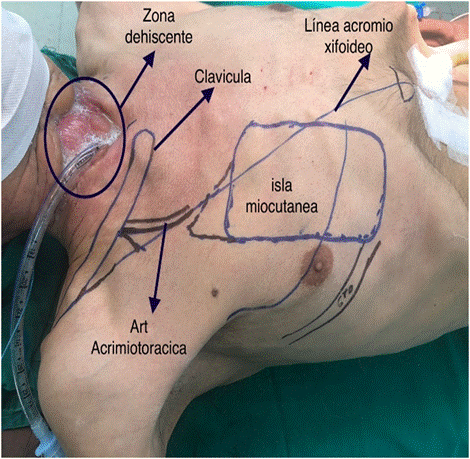
De los 7 pacientes con fistula faringocutánea, 5 (71,4%) recibieron como medida terapéutica la colocación de un vendaje compresivo, solo 2 pacientes (28,6%) requirieron una segunda intervención para el cierre del defecto consistente en un colgajo de rotación pectoral (ver Imagen 2).
De los pacientes que presentaron complicaciones, 4 (57,1%) recibieron radioterapia previa al tratamiento quirúrgico. 57,1% presentaban un RWD menor a 13%, y solo uno presento un RWD mayor a 14,3%.
Todos los pacientes tenían un diagnóstico preoperatorio anatomopatológico de carcinoma epidermoide. Posteriormente la diferenciación histológica más frecuentemente encontrada en 7 pacientes fue el grado II-III, un paciente presento una diferenciación grado I-II.
El tiempo de evolución de la enfermedad fue previo a la laringectomía fue de 10,4 meses (±7,7). El seguimiento medio fue de 7,3 meses (±5,1).
DISCUSIÓN
Se encuentra que casi el total de los pacientes incluidos en nuestro estudio eran adultos del sexo masculino, justificando que al ser una patología neoplásica los pacientes son en su mayoría adultos mayores, y coincidiendo con Gülpembe Bozkurt en su investigación quienes obtuvieron un resultado similar con un promedio de edad de 59,7 ± 9,48,11.
Todos los pacientes fueron del sexo masculino, concordando con el estudio realizado por María Fernández-Prada, en donde se encontró que el 98,6% fueron en varones. Este hallazgo podría deberse al entorno social con más factores de riesgo asociados al sexo masculino, igualmente Valero Ruiz informó la máxima incidencia corresponde a la década de los 60 años y en cuanto al sexo el hombre se afectó 10 veces más que la mujer14,15.
Se encontró que del total de la muestra solo el 21,7% fue sometido a una laringectomía total debido esto a que actualmente con la mayor disponibilidad de la radioterapia y ante los buenos resultados de esta, muchos de nuestros pacientes optan por un tratamiento conservador. A pesar de esto la laringectomía total sigue siendo de primera línea en algunos pacientes con carcinomas infiltrantes en estadios III, IV, donde los tratamientos conservadores no son del todo efectivos.
De los pacientes incluidos en nuestro estudio se encontró mayormente una lesión que asentaba en la glotis y solo 30% tienen lesiones que abarcan además de la glotis la región supraglótica, en un estudio previo de nuestro servicio se encontró un compromiso de la supraglotis en el 50% de los casos. Otros autores hablan de una prevalencia mayor de las lesiones supraglóticas encontrándose en hasta el 66%. En lo que respecta la localización de la lesión primaria, los tumores supraglóticos se asocian en varias series con un mayor riesgo de formación de fistulas, ya que por su localización requieren mayor resección de mucosa faríngea y con ella una mayor tensión de las suturan durante el cierre del defecto7,8,9,12,18.
De los 10 pacientes sometidos a laringectomía total, el 90% de presentaron factores de riesgo relacionados con el cáncer de laringe, que se relaciona con el estudio de María de los Ángeles Reynaldo González donde 91,3% de los pacientes tenían algún factor de riesgo3. La mayoría de los pacientes con un carcinoma epidermoide de la laringe fueron o son grandes fumadores. A menudo con un consumo de alcohol elevado2,3,8.
La fistula faringocutánea es la complicación postoperatoria más frecuente tras la laringectomía total. La prevalencia de fistula faringocutánea en nuestra muestra fue del 70% de los pacientes sometidos a laringectomía, esto es superior de los datos encontrados por María Fernández-Prada quien informa una incidencia del 48,6%, otros autores informan diferentes valores como 49,6% Aires et al., 34,5% Sarra et al. En un estudio similar de nuestro servicio se encontró una prevalencia del 50% del 20123,8,9.
Además de se encontró, que un paciente presento una infección del sitio quirúrgico, como complicación además de la fistula faringocutánea, en estudios similares se reportó esta complicación hasta en un 67,53 % en el estudio hecho por María Antonieta Álvarez Urbay et al. Un estudio previo de nuestro servicio se reportó una prevalencia del 8,3%, muy similar a la encontrada en la casuística actual. Acevedo Ortiz et al. publicaron una tasa de infección del sitio quirúrgico de 14,5%, similar a lo encontrado en nuestra muestra9,10,11,16.
El 10%, un paciente, presento un sangrado del sitio quirúrgico que requirió una reintervención para contener el sangrado, mientras que en los reportes se encontró esta complicación con una prevalencia del 11,3% en el estudio de Laura Acevedo Ortiz et al11,16. Debemos señalar que en algunos pacientes coincidieron varias de las complicaciones, lo que son muchas veces causas y consecuencias unas de otras.
El 71,4% de los casos fistula faringocutánea postlaringectomia se resolvieron con medidas conservadoras sin el requerimiento de otros tipos de intervenciones para el cierre del defecto, esto coincide con lo descripto por Víctor Palomar-Asenjo et al. quien reporto que el 72,7% de los pacientes se resolvieron de forma espontánea con medidas conservadoras6. Solo 2 pacientes requirieron el cierre del defecto con una reintervención, ambos de los cuales se les realizo un colgajo de rotación pectoral para el cierre (ver Figura 2).
Existen muchos autores que señalan que los pacientes que han recibido tratamiento adyuvante previo a la cirugía tienen mayor incidencia de fistula faringocutánea. Se observó en nuestros pacientes una mayor tendencia a la aparición de fistula faringocutánea en pacientes previamente irradiados. Se han propuesto que el tratamiento con radioterapia previa a la laringectomía, no solo aumentaría el riesgo de aparición de fistulas sino además aumentaría la estancia hospitalaria y la necesidad de tratarla quirúrgicamente19,20.
La RDW es un marcador simple de fácil obtención de la respuesta inflamatoria sistémica y recientemente se informó que influye negativamente en los resultados clínicos de varios tipos de cáncer. Sin embargo, existen pocos estudios con relación a los canceres de cabeza y cuello. Existen autores que informan una mayor probabilidad de sufrir metástasis a distancia o una mayor prevalencia de complicaciones sistémicas no quirúrgicas, como trombosis venosa profunda, neumonía, eventos cardiovasculares y dificultad para desconectarse de la ventilación mecánica con valores de RWD mayores a 14,411,12.
CONCLUSIÓN
Todos los pacientes fueron de sexo masculino, con un promedio de edad de 56,3 años y un tiempo de evolución previo de 10,4 meses.
De los 10 pacientes en quienes se realizó laringectomía total, 7 presentaron complicaciones posteriores. La complicación más frecuente y presente en los 7 fue la fístula faringocutanea, que se manejó la mayoría de las veces en forma conservadora. Sólo dos pacientes requirieron de un colgajo de musculo pectoral mayor. Las lesiones neoplásicas se encontraron en la región glótica principalmente y la mitad de la muestra había recibido radioterapia previa al procedimiento quirúrgico. Un paciente presentó un sangrado en el postoperatorio inmediato que requirió intervención de urgencias. El valor de RDW en los pacientes complicados en general fue menor a 13%.











 text in
text in