INTRODUCCIÓN
La unidad de cuidados intensivos (UCI) es un servicio brindado dentro de una institución hospitalaria, la cual presenta un diseño estructural enfocado en mantener las funciones vitales de los pacientes que se encuentran en riesgo de perder la vida. Así mismo, la medicina intensiva o crítica es la rama encargada del paciente en estado crítico, el cual se define como aquella persona que presenta alteraciones fisiopatológicas graves que presentan amenaza real o potencial de su vida y que, al mismo, tienden a ser susceptibles a la recuperación 1.
Del mismo modo, en las UCI se llegan a presentar afecciones respiratorias debido al estado crítico del paciente, por lo que el grupo de profesionales sanitarios ofrecen una asistencia multidisciplinar. Dicho esto, el objetivo de brindar seguridad, calidad y eficiencia en el tratamiento de los pacientes que requieren de soporte respiratorio básico o de al menos dos órganos o sistemas debido a la presencia de fallo multiorgánico, busca lograr una estabilidad hemodinámica del mismo, que se encuentra en estado crítico-agudo de salud 2,3.
Los músculos respiratorios desempeñan un papel importante durante los procesos de afectación respiratoria, puesto que son los encargados de generar la regulación la respiración con la finalidad de oxigenar todo el cuerpo 4. Por consiguiente, para que los músculos respiratorios realicen su función dependerán de las características intrínsecas del músculo, el grado de atrofia en caso de que existiese, el porcentaje de infiltración grasa y la presencia de un adecuado estado nutricional 5.
Así mismo, los pacientes tienden a generar estancia prolongada en UCI conllevando a una debilidad adquirida, lo que provoca una disminución de la fuerza muscular que generalmente, debido al reposo prolongado, llega a una atrofia muscular, de comienzo agudo, difuso, simétrico y generalizado, representando un problema clínico importante 6. Dentro de la valoración clínica, los músculos respiratorios son infravalorados con frecuencia, conllevando a un diagnóstico tardío y, por consiguiente, una disfunción diafragmática, provocando dificultad para desvincular tempranamente al paciente de la asistencia ventilatoria mecánica 7. Estudios descriptivos evidenciaron que la ventilación mecánica prolongada genera una estancia superior a los 10 días, ocasionando, por consiguiente, dificultad para el destete de la ventilación mecánica, incrementando complicaciones hasta del 40% de los recursos destinados para UCI 8.
Generalmente el tratamiento farmacológico tiende a prevalecer durante la estancia en UCI, mientras que el tratamiento no farmacológico respiratorio tiende a ser secundario, ya sea con apoyo de equipos de oxigenoterapia, uso de inhaladores (puff o nebulización) o espirometría de incentivo respiratorio. Actualmente se han incluido los dispositivos para el fortalecimiento muscular respiratorio (Threshold IMT), puesto que la evidencia científica ha demostrado ser satisfactoria al observar en los pacientes una reducción de disnea, debido a que proporciona una presión constante y específica para fortalecer y aumentar la resistencia de los músculos inspiratorios, independientemente de la rapidez con que el paciente respire 9.
Con lo anteriormente expuesto, surge como pregunta de investigación ¿cuál es el impacto del EMR sobre la mortalidad y estancia hospitalaria en la unidad de cuidados intensivos? Por ende, se genera como objetivo principal de la presente investigación: analizar el impacto del EMR sobre la mortalidad y estancia hospitalaria de los pacientes de UCI.
MATERIALES Y MÉTODOS
Se realizó una revisión sistemática combinada con un análisis descriptivo de cronología retrospectiva de ensayos clínicos seleccionando el periodo de diciembre del 2010 a enero del 2023 en bases de datos indexadas, bajo las consideraciones éticas de Helsinki (empleado para el desarrollo de estudios en seres vivos) en caso de que fueran estudios experimentales en humanos.
La revisión fue iniciada con base a la Colaboración Cochrane para estudios de metaanálisis y revisión. Fueron seleccionados los estudios de acuerdo con las pautas de la Declaración de PRISMA (Preferred Reporting Items for Systematic Reviews and Meta-Analyses)10. La búsqueda se realizó en bases de datos indexadas de PudMed, Redalyc, Elsevier y Google Scholar. Por lo tanto, los descriptores combinados con los operadores booleanos AND y OR son: (Training muscular) OR Threshold IMT AND (Mortality) OR (Hospital stay) OR (Complications) OR (Mortality in ICU) OR (hospital stay in ICU) OR (Complications in ICU).
Para la presente investigación los estudios seleccionados fueron evaluados de manera detallada por tres revisores, con la finalidad de descartar y evitar estudios duplicados en la búsqueda. Mas adelante se continuó con la selección específica de artículos según el título y resumen. Al filtrar los estudios fueron reevaluados en su totalidad con el objetivo que cada uno cumpliera con los criterios de elegibilidad para completar su revisión minuciosa.
Los documentos se buscaron y extrajeron por un autor (G. P-S), posteriormente fueron verificados y examinados por un segundo investigador (J. P-R). Los criterios de selección, así como la revisión del texto completo, indagación y extracción de los diferentes documentos fueron evaluados por un primer autor (G. P-S), posteriormente corroborados por el tercer investigador (D. O-G). La muestra de los estudios y revisiones debía ser en seres humanos, con resultados que definieran el impacto del entrenamiento de músculos respiratorios sobre la mortalidad y estancia hospitalaria en pacientes de UCI.
Para finalizar, se aplicó un formulario para el Study elegibility form establecido según el sistema PICO 11 (P: Pacientes en cuidados intensivos, I: Fortalecimiento de músculos respiratorios con dispositivos Threshold IMT, C: Pacientes que no reciben intervención de fortalecimiento de músculos respiratorios, O: Impacto en la mortalidad y en la estancia hospitalaria).
Se resalta que no se filtraron datos con referencia a sexo, tipo de población, ni etnia con la finalidad de responder la pregunta de investigación. Un autor (G. P-S) seleccionó los artículos, mientras que otro investigador (J. P-R) realizó la verificación del cumplimiento de las recomendaciones éticas debido a la inclusión de estudios en humanos, el tercer autor (D. O-G) se encargó de las revisiones de los estudios que en la revisión tuvieran un empate en calificación o desacuerdo por los revisores iniciales. Finalmente, un autor (J. P-R) realizó un formato resumen de todas las características de los estudios seleccionados.
Posteriormente, se continuó con la extracción de datos sistemática y homogéneamente en las tablas de Excel™ incluyéndose el tamaño de muestra, número de pacientes incluidos y excluidos, tiempo de seguimiento, características del antes y después de la intervención, finalizando con el objeto de estudio. Los resultados o medidores del impacto se expresaron de acuerdo con los efectos encontrados, beneficios, tasas de complicaciones, estancia en UCI y mortalidad, así como el impacto en la calidad de vida.
Para valorar la calidad metodológica de las investigaciones G. P-S incluyó la Colaboración Cochrane para medir el riesgo de sesgo, posteriormente el investigador J. P-R verificó la información. De igual forma, se determinó el sesgo de detección, información y otros sesgos (referencias de obtención de la información, cantidad y manejo de los documentos, etc.). Aunado a esto, el riesgo de sesgo fue valorado mediante la escala de PEDro 12 (Physiotherapy Evidence Database), esta consta de 10 apartados en los cuales se valora la validez interna (criterios 2-9) así como también la información estadística de los ensayos clínicos (criterios 10 y 11). La lista Delphi desarrollada en 1998 por Verhagen et al. 13 fue usada para evaluar, asignando 1 ó 0 puntos, según cumpla con el ítem que se evalúa.
Más adelante, los resultados fueron rectificados por J. P-R en dado caso de encontrar diferencias de más de 2 puntos en un artículo relacionado a los resultados del primer evaluador (G. P-S) quien realizaría nuevamente la revisión para determinar un resultado y una revisión por dos autores más (D. O-G y E. V-M). Por ello, con base a los criterios de Moseley et al14 donde se señala que un resultado igual o mayor a 5/10 tras la evaluación, se pudo considerar la revisión como un estadio con bajo riesgo de sesgo y una alta calidad metodológica.
Para el análisis fueron integrados ensayos controlados aleatorios o cuasialeatorios en pacientes mayores de 18 años en donde se determinó que tan efectivo era el fortalecimiento de los músculos respiratorios en aquellos que se encontraban en UCI. De igual forma, se tuvieron en cuenta las revisiones que dieran pautas, recomendaciones o guías para realizar la intervención para con ello, al final del presente documento, en caso de que la evidencia demostrara una seguridad, generar una tabla resumen con prescripción adecuada de los ejercicios respiratorios para esta población. Finalmente, los tipos de medidas para los resultados se subdividieron en:
Resultados primarios
Beneficios del entrenamiento de los músculos respiratorios: redactando y describiendo los beneficios que genera este tipo de tratamiento.
Tasa de mortalidad: evaluado con apoyo de los gráficos y tablas que indiquen las cifras de mortalidad durante la estancia hospitalaria versus pacientes sin entrenamiento de músculos respiratorios.
Días de estancia hospitalaria: respecto a las tablas mencionadas en los artículos se identificó la media total de días de estancia hospitalaria.
Complicaciones: con base a los datos referidos de cada estudio integrado se describe la existencia de complicaciones en pacientes sometidos al programa de entrenamiento respiratorio.
Resultados secundarios
Intercambio de gases (PaO2, PaCO2).
Ventilación (ventilación por minuto, volumen tidal).
Patrón de respiración (frecuencia respiratoria, pared torácica cinemática).
Destete ventilatorio.
Costo de energía (consumo de oxígeno, METs).
Capacidad cardiorrespiratoria: fue determinada mediante el test de la caminata de los 6 minutos, prueba de esfuerzo, ergoespirometría o algún otro test que contribuyera a determinar los cambios en la fuerza de los músculos respiratorios que se respalde con evidencia científica en este tipo de pacientes críticos.
Parámetros clínicos u hemodinámicos: exámenes de laboratorio y clínicos para contrastar cambios del entrenamiento con el objetivo de prevenir, reducir o mejorar los trastornos funcionales.
Calidad de vida relacionada con la salud: fue estimada de manera subjetiva con apoyo de un instrumento de salud cualitativo.
RESULTADOS
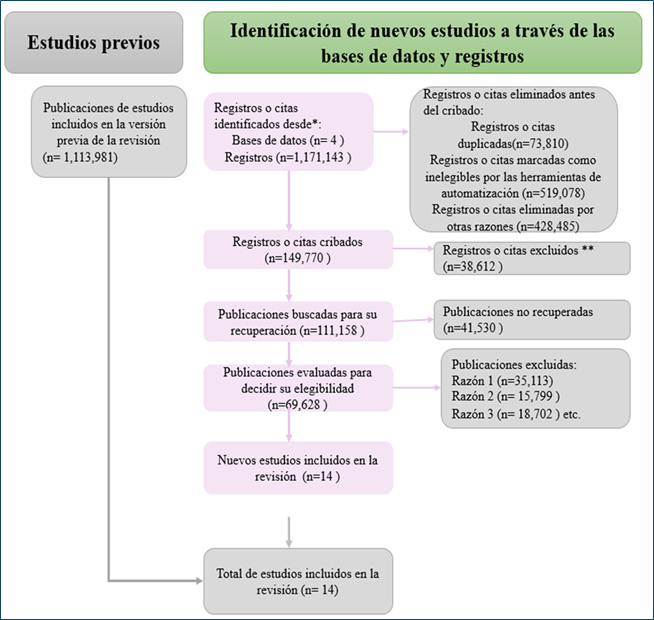
Entre las bases de datos y revistas identificadas tras la realización de la búsqueda se incluyeron Redalyc, EMBASE, PUBMED, Google Scholar, Heliyon, The Lancet Respiratory Medicine, Pulmonology (ex Revista de la Sociedad Portuguesa de Pneumología), Revista Brasileira de Fisioterapia, entre otros. Se identificaron 1.171.143 documentos en la primera búsqueda. La ejecución detallada del primer filtro se describe en el flujograma de PRISMA (figura 1) para llegar a la selección de los 14 estudios 15-28 incluidos en la presente investigación.
Luego fueron sometidos a evaluación mediante la escala de PEDro con base a los criterios de Moseley et al14) (tabla 1). Dichos estudios se encuentran recopilados con sus características generales de manera detallada en la tabla 2.
Tabla 1 Escala de PEDro para la evaluación de la calidad metodológica de los estudios incluidos en la revisión (n =14).
| Referencias | P1 | P2 | P3 | P4 | P5 | P6 | P7 | P8 | P9 | P 10 | P 11 | Total |
| Van Adrichem E, et al.15 | + | + | + | + | + | - | + | + | + | + | + | 9 |
| Zanini M, et al.16 | + | + | + | + | + | - | + | + | + | + | + | 9 |
| Valkenet K, et al.17 | + | + | + | + | - | + | - | + | + | + | + | 8 |
| Laurent H, et al.18 | + | + | - | + | - | - | - | + | + | + | + | 6 |
| Teixeira M, et al.19 | + | + | + | + | + | + | - | + | + | + | + | 9 |
| Huang J, et al.20 | + | + | - | + | - | - | + | + | + | + | + | 7 |
| Chen X, et al.21 | + | + | + | + | + | + | + | + | + | + | + | 10 |
| Pehlivan E, et al.22 | + | + | - | + | - | - | - | + | + | + | + | 6 |
| Lai Y, et al.23 | + | + | - | + | - | + | - | + | + | + | + | 7 |
| Bissett B, et al.24 | + | + | + | + | + | - | + | - | + | + | + | 8 |
| Kulkarni S, et al..(25 | + | + | - | + | - | - | - | + | + | + | + | 6 |
| Benzo R, et al.26 | + | + | - | + | - | - | + | + | + | + | + | 7 |
| Barros G, et al.27 | + | + | - | - | - | - | - | + | + | + | + | 5 |
| Savci S, et al.28 | + | + | + | + | - | - | - | + | + | + | + | 7 |
PEDro (Physiotherapy Evidence Database): + Sí; - No P1: Criterios de elección; P2: Asignación aleatoria; P3: Ocultamiento de la asignación; P4: Grupos similares en línea de base; P5: Cegamiento de los participantes; P6: Cegamiento de los terapeutas; P7: Cegamiento del evaluador; P8: Abandonos < 15%; P9: Análisis por intención a tratar; P10: Diferencias reportadas entre grupos; P11: Punto estimado y variabilidad reportada.
Tabla 2 Características de los estudios seleccionados.
| Tabla 2. Caracteristicas de los | |||||||
|---|---|---|---|---|---|---|---|
| Autor | n | Edad | Características | Grupos y técnicas | Intervención | Tiempo | Conclusiones |
| Van Adrichem E, et al, 2014. (Holanda) 15 | 39 | 62,0 | Pacientes post- esofagectomía por cáncer de esófago | GIM-HI: Entrenamiento muscular inspiratorio-alta intensidad. GIMT-E: Entrenamiento muscular inspiratorio-resistencia. | GIM-HI: Realizaron 3 sesiones por semana de 6 ciclos, 6 maniobras inspiratorias con dispositivo de carga de umbral inspiratorio (Threshold IMT), descanso entre ciclos reducido progresivamente de 60, 45, 30, 15 y 5 seg. Iniciando a una intensidad del 60% de la PIM, aumentando al 80% la primera semana, progresando un 5% si se obtenía un Borg (5. GIMT-E: 7 sesiones de entrenamiento por semana, 3 supervisadas y 4 no supervisadas. Cada sesión fue de 20 min. de respiración a través del dispositivo Threshold-IMT al 30% del PIM. La carga incrementó 5% cuando se alcanzó un Borg de (5. | Mediana 3,7 semanas | El GIMT-E demostró ser una intervención eficaz para reducir el 2,9 de riesgo de CPP en este tipo de pacientes. El grupo de pacientes IMT-HI tuvieron una LOS más corta en comparación con los del GIMT-E, generando una estancia más corta en UCI. Concluyendo que los programas de intervención eficaces y viables para reducir las CPP en pacientes con cáncer de esófago sometidos a esofagectomía. |
| Zanini M, et al, 2019. (Brasil)16 | 40 | 58,5 +/- 6,25 | Pacientes post intervención de cirugía de CABG | Posterior a la intervención quirúrgica se asignaron a los pacientes aleatoriamente en 4 grupos (G1, G2, G3 y G4). | G1: Entrenamiento activo de los miembros superiores e inferiores, deambulación temprana progresiva, IMT con Threshold-IMT y PTC. G2: Entrenamiento activo de miembros superiores e inferiores y deambulación temprana progresiva y PTC convencional. G3: IMT con control de PIM y PTC. G4: Grupo de control solo recibió solo PTC. Todos los grupos recibieron PTC que consistió en terapia de higiene bronquial, respiración profunda y EPAP y ejercicios progresivamente. | 6 días | La duración media de la estancia en UCI fue mayor en el grupo de control que en los otros 3 grupos. Por lo que con respecto a los datos de los autores se concluye que los protocolos que integraron tempranamente ejercicios activos en MSS e MII con deambulación progresiva y IMT o PTC se observó una mayor recuperación en su capacidad funcional. |
| Valkenet K, et al., 2018. (Holanda) 17 | 241 | 62,6 | Pacientes con cáncer de esófago | GC: Atención habitual GI: Atención habitual y programa IMT | GC: Atención habitual de acuerdo a las normas. GI: El programa IMT comenzó después de la terapia neoadyuvante, con el uso del dispositivo de carga inspiratorio resistivo de flujo cónico (POWER®breathe K3). Los pacientes debían realizar 30 respiraciones 2 veces al día, 7 días a la semana. Con carga inspiratoria inicial al 60% de PIM basal, adaptándose durante el entrenamiento. | 2 semanas | Con base a los datos obtenidos de los subgrupos se concluye que un programa IMT de alta intensidad en el hogar genera un aumento de la fuerza máxima de los músculos inspiratorios y de la capacidad de resistencia. |
| Laurent H, et al., 2019. (Francia)18 | 26 | 63 +/- 8 | Pacientes sometidos a resección de NSCLC | GI: Programa RMET y CTP. GC: Fisioterapia torácica habitual. | GI: Consistió en 12 sesiones preoperatorias del programa RMET con hiperpnea isocápnica, además de la CPT. El programa utilizó el dispositivo Spirotiger®, durante 30 min al día, comenzando al 30% de MVV. Se realizó 2 días consecutivos RMET por 1 día de descanso, la frecuencia respiratoria se incrementó 1 ciclo por min., si la sesión anterior duró 30 min. GC: Realizo 12 sesiones de CPT preoperatorias habituales durante 30 min. llevadas a cabo por 3 semanas, fueron estandarizadas mediante instrucciones escritas e incluyeron técnicas de despeje de las vías respiratorias, ejercicios de respiración profunda con énfasis en la inspiración y estiramiento torácico. | 3 semanas | El número de CPP fue significativamente menor en el GI, con respecto a la duración de la estancia hospitalaria en UCI no difirieron entre los grupos. Demostrando que la RMET preoperatoria aumenta la resistencia en pacientes elegibles para cirugía de NSCLC, llegando a la conclusión que el programa mejora la resistencia de los músculos respiratorios y disminuye la resistencia pulmonar, lo que mejora el curso perioperatorio de estos pacientes. |
| Teixeira M, et al., 2014 (Brasil)19 | 70 | 60,1 | Pacientes sometidos a revascularización miocárdica | GI: Protocolo de ejercicios respiratorios. GC: Solo pautas de rutina pre cirugía. | GI: El protocolo integro ejercicios respiratorios activos y ejercicios de respiración con el dispositivo Threshold IMT®, 3 series de 10 repeticiones con un intervalo de 2 min., una vez al día por día de hospitalización preoperatorio, con una carga del 40% de la PIM inicial. GC: Recibieron pautas de rutina de la sala antes de la cirugía. Después de la operación, ambos grupos realizaron fisioterapia según sus necesidades. | Los resultados arrojan una mayor fuerza muscular inspiratoria para GI en 5PO. En cuanto al tiempo de estancia hospitalaria postoperatoria, hubo una disminución de aproximadamente 25 horas, en pacientes que realizaron fisioterapia antes de la cirugía. Concluyendo que el protocolo del GI genera un impacto positivo en la salud de estos pacientes. | |
| Huang J, et al., 2017. (China)20 | 90 | 63,3 | Pacientes con NSCLC | G1: PR preoperatoria de alta intensidad usando IMT convencional. G2: PR preoperatoria de alta intensidad con IMT + CRT. G3: Grupo control. | G1: PR convencional con IMT, entrenamiento de la respiración abdominal y torácica. El entrenamiento utilizó un dispositivo respiratorio simple (Voldyne 5000) con exhalación lenta, inhalación profunda a través de la boquilla del dispositivo, sosteniendo para finalmente exhalar lentamente, durante 20 min., 4 veces al día. G2: Entrenamiento de IMT y ejercicios de CRT, con NuStep, en el cual se ajustó la resistencia del de acuerdo a la velocidad y potencia, aumentando progresivamente; 2 veces al día durante 20 min. G3: Preparaciones preoperatorias de rutina, incluida la educación en el hospital, preparación preoperatoria y cuidado psicológico. | 1 semana | La duración total y postoperatoria de la estancia para el G2, fue más corta en comparación con una media de 3,2 días. Además, se demostró que el programa G2 tuvo un mejor efecto en la tasa de CPP en comparación con un programa convencional de IMT o atención de rutina en el hospital y, por lo tanto, puede ser un enfoque factible para tratar pacientes con CP debido a que el programa combinado demostró mejorar la capacidad de ejercicio, la fuerza de los músculos inspiratorios y la calidad de vida, contribuyendo en el alivio gravedad de CPP. |
| Chen X, et al., 2019. (China)21 | 197 | 61,6 | Pacientes programados para cirugía cardíaca. | GC: Recibieron atención habitual y entrenamiento de respiración abdominal GI: Además del protocolo del GC se integró entrenamiento progresivo con el dispositivo Threshold IMT. | Ambos grupos recibieron atención habitual (educación, tos y movilización temprana) y entrenamiento de respiración abdominal pre cirugía, 2 veces al día por 20 min. La fisioterapia torácica posoperatoria y esquema de movilización se realizaron hasta el alta. El Threshold IMT en el grupo de intervención fue al 30% de la PIM durante 20 min. 2 veces al día incrementando 5% en función de un Borg (5, ajustándose las cargas de entrenamiento para mantener el 30% de la PIM. Se instruyó la respiración diafragmática con el dispositivo 5 respiraciones y descanso de 5 a 10 seg., durante 20 min., 2 veces al día, usando pinzas nasales. Los participantes del GC entrenaron utilizando el mismo protocolo de los participantes del GI, pero la intensidad se fijó en la carga mínima del dispositivo (9 cmH2O). | 5 días | La duración media de la hospitalización posoperatoria fue más corta en el grupo de intervención que en el grupo control, así mismo hubo una menor incidencia de CPP en pacientes que recibieron entrenamiento muscular inspiratorio preoperatorio y atención habitual. Demostrando a través del estudio que la fisioterapia con IMT pre intervención quirúrgica cardíaca se asocia a una disminución en incidencia de CPP y duración de hospitalización. |
| Pehlivan E, et al., 2011. (Turquía)22 | 60 | 54,4 | Pacientes con cáncer de pulmón consecutivos operables (estadio IA a IIIB) | Gno-TPI: Recibió fisioterapia de rutina hasta el alta. GTPI: Fisioterapia de rutina + TPI + Ejercicio de marcha. | Gno-TPI: Realizo solo fisioterapia rutinaria. GTPI: TPI incluyo PT y ejercicio de la marcha, 1 semana antes de la cirugía planificada. Durante el postoperatorio hasta el alta la PT consistió en ejercicios de respiración segmentaria diafragmática, con labios fruncidos, espirometría de incentivo, ejercicios de tos, 2 veces al día. La marcha se realizó en cinta rodante 3 veces al día, a tolerancia, se incluyó calentamiento y enfriamiento, con monitoreo de signos vitales. | 1 semana | La morbilidad postoperatoria se observó en 5 pacientes en el Gno-TPI, mientras que 1 paciente en el GTPI tuvo una complicación, con respecto a la estancia hospitalaria fue menor en GTPI. Concluyendo que la TPI a corto plazo preresección disminuye las complicaciones y por ende la estancia hospitalaria. |
| Lai Y, et al., 2016. (China)23 | 60 | 72 | Pacientes geriátricos con cáncer de pulmón | GI: Intervención centrada en el entrenamiento de resistencia al ejercicio y IMT. GC: Atención habitual de la institución. | Las sesiones incluyeron IMT y entrenamiento de resistencia aeróbica: (1) Respiración abdominal: 2 veces al día de 15 a 20 min., (2) Ejercicio de espiración: con dispositivo de entrenamiento respiratorio simple (Voldyne 5000) 3 veces al día durante 20 min. (3) Entrenamiento de resistencia aeróbica: con el dispositivo NuStep ajustado al rango de resistencia según velocidad y potencia, aumentando progresivamente la resistencia. Descanso hasta que su condición soportara el entrenamiento de 30 min. | 1 semana | La duración media de estancia postoperatoria y estancia hospitalaria total se redujeron significativamente en el GI. Un total de 4 pacientes en el GI y 11 pacientes en el GC desarrollaron CPP. Por lo que estos datos demuestran que el programa combinado de PR desempeña un impacto positivo en pacientes quirúrgicos ancianos con CP. |
| Bissett B, et al., 2016. (Australia) 24 | 70 | 58 | Pacientes con destete exitoso de VM ((48 horas). | GC: Atención habitual. GI: Además de la atención habitual se incluyó IMT con entrenador muscular de umbral. | GC: El programa de fisioterapia habitual incluyó: movilización asistida, PR (técnicas de presión espiratoria positiva y ejercicios de respiración profunda), finalmente ejercicios para MI y MS. GI: Post intervención habitual, el IMT se realizó con el dispositivo IMT, HS730 a una intensidad de 50% de PIM para 1er serie, aumentando a intensidad tolerable que permitiera la 6ta respiración en 1 serie de 6 respiraciones, un total de 5 series de 6 respiraciones por sesión, con descanso de (1 min., incrementando diariamente la intensidad, de 1-2 cm H2O hasta que el participante solo pudiera abrir la válvula en la 6ta respiración por serie. | 2 semanas | No hubo diferencias significativas entre los grupos para la duración de la estancia posterior a la UCI, la tasa de reintubación o el reingreso en la UCI. Observándose solo mejora en la PIM al aumentar significativamente en el GI, así como una puntuación mayor en el EQ5D, considerando al IMT como estrategia eficaz para revertir parte de la debilidad residual de músculos inspiratorios para lograr una mejora de calidad de vida de los pacientes. |
| Kulkarni S, et al., 2010. (Reino Unido)25 | 80 | --- | Pacientes sometidos a cirugía abdominal mayor (ruptura liberada del peritoneo) | GpA: control. GpB: respiración profunda. GpC: espirometría de incentivo GpD: entrenamiento específico de músculos inspiratorios con Powerbreathe. | La sesión era 2 veces al día con una duración de de 15 min. GpA: No recibió ningún entrenamiento. GpB: Incluyo enseñanza de ejercicios de respiración profunda. GpC: Los pacientes utilizaron Spiroball dispositivo de espirometría de incentivo, la carga se fijó en función de edad y género. GpD: Se entreno con el dispositivo Powerbreathe, a una carga de resistencia inicial de 20-30 % de la PIM inicial, incrementando diariamente gradualmente variando de 1 a 9 | 2 semanas | Ningún paciente de GpC y GpD presentó complicaciones respiratorias tras cirugía. Demostrando con este estudio que el IMT antes de la cirugía disminuye las complicaciones al usar el entrenador muscular inspiratorio. |
| Benzo R, et al., 2011. (Estados Unidos)26 | 19 | 71,1 | Pacientes sometidos a resección de cáncer de pulmón | GI: Ejercicios MS, MI, IMT y practica de respiración lenta. GC: Atención habitual. | Entrenamiento de resistencia de MI por 20 min. en caminadora o Nu-Step, para MS fue en ergómetro de brazo o Nu-Step. Ejercicios de fortalecimiento con Thera-band alternando MS/MI, 2 series de 10 a 12 repeticiones iniciando con resistencia más baja. El IMT se realizó con el Threshold Inspiratory Muscle Trainer IMT o la válvula P-Flex. Solicitando respiraciones a un esfuerzo percibido como "difícil" por 15 a 20 min. diariamente, aumentando progresivamente la resistencia. | 2 semanas | Los pacientes en el GI tuvieron en promedio menos días en el hospital en comparación con los pacientes en el GC. Concluyendo que el protocolo de 10 sesiones mostró una probabilidad alta de disminuir duración de la estancia hospitalaria, resultado significativo relacionado con la morbilidad y los costos postoperatorios. |
| Barros G, et al., 2010. (Brasil)27 | 38 | 64,6 | Pacientes adultos sometidos a CABG con CEC. | GC: Solo fisioterapia convencional. GRMT: Fisioterapia convencional + IMT. | GC: Higiene bronquial (vibrocompresión: 4 series de 6 ciclos espiratorios durante 20 min.) y aspiración traqueal si fuese necesario (3 a 5 aspiraciones con el uso de la sonda N° 12 o 14, con duración máxima de 10 seg. por aspiración) 2 sesiones (mañana y tarde). GIMT: Posterior a la cirugía y terapia convencional el IMT se realizó con el dispositivo IMT día durante la hospitalización, con una carga del 40% de la PIM inicial, con el fin de enfatizar el trabajo de las fibras musculares intermedias (IIa) para aumentar el componente de resistencia. El grupo realizó la sesión por la mañana. | El PEF del GRMT fue mayor después de la hospitalización, pero hubo diferencias entre grupos en cuanto a días de hospitalización, disnea o dolor. Por lo que el estudio da a conocer que, si existe una pérdida de fuerza de los músculos respiratorios en pacientes sometidos a revascularización miocárdica, por lo que la IMT realizada en el postoperatorio demostró ser eficaz en los parámetros: PIM, PEM, PEF y volumen corriente en estos pacientes. | |
| Savci S, et al., 2011. (Turquía)28 | 43 | 60 | Pacientes con enfermedad de arteria coronaria programados para cirugía CABG | GC: Atención habitual de fisioterapia. GI: Atención habitual de fisioterapia + IMT. | Ambos grupos recibieron la atención habitual 1 vez al día, de movilización, ejercicios activos de MS y MI, sedestación fuera de cama y bipedestación. Caminata de 45 mts. progreseando a caminata libre (150-300 mts.) hasta el 5to día se indicó subir escaleras. La fisioterapia torácica incluyo ejercicios de respiración y técnicas de tos. GI: Entrenaron diario, 2 veces al día, por 10 días (5 días preoperatorio y posoperatorio) por 30 min. de IMT con el dispositivo Threshold IMT, con 15% del FMI, subiendo un 15% y 45% según la tolerancia. | 2 semanas | La duración de estancia en UCI fue más prolongada en el GC, en cuanto a la fuerza media de los músculos inspiratorios aumentó al final del entrenamiento en el GI, y disminuyó en el GC. Finalmente, este estudió demostró que los pacientes del GI que se sometieron a cirugía CABG mejoraron la fuerza de sus músculos respiratorios generando una reducción de estancia en UCI. |
GIM-HI: grupo de entrenamiento muscular inspiratorio de alta intensidad; GIMT-E: grupo de entrenamiento de resistencia de los músculos inspiratorios; %: porcentaje; seg.: segundos; PIM: presión inspiratoria máxima; (: menor; min.: minutos; IMT: entrenamiento muscular inspiratorio; CPP: complicaciones pulmonares postoperatorias; LOS: estancia hospitalaria prolongada; CABG: injerto de derivación de arteria coronaria; G1: grupo uno; G2: grupo 2; G3: grupo 3; G4: grupo 4; PTC: fisioterapia torácica convencional; EPAP: presión positiva espiratoria en las vías respiratorias; UCI: unidad de cuidados intensivos; 6MWD: prueba de caminata de 6 minutos; VO2: consume máximo de oxígeno; MS: miembros superiores; MI: miembros inferiores; GC: grupo control; GI: grupo intervención; NSCLC: cáncer de pulmón de células no pequeñas; RMET: entrenamiento de resistencia de los músculos respiratorios; MVV: ventilación máxima voluntaria; VE: ventilación minuto; TE: tiempo de Resistencia; 5PO: quinto día postoperatorio PR: fisioterapia respiratoria; CPM: capacidad pulmonar máxima; CRT: entrenamiento convencional de resistencia; PEF: flujo espiratorio máximo; CP: cáncer de pulmón; cmH2O: centímetros de agua; Gno-TPI: grupo que no recibió fisioterapia intensiva GTPI: grupo de fisioterapia intensiva; TPI: fisioterapia intensiva; PT: fisioterapia torácica; CVF: capacidad vital forzada; FEV1: volumen espiratorio forzado en un segundo; DLCO: capacidad pulmonar de difusión de monóxido de carbono; PaO2: presión arterial parcial de oxígeno; PaCO2: presión arterial parcial de dióxido de carbono; PFT: prueba de función pulmonar; VM: ventilación mecánica; EQ5D: cuestionario European Quality of Life-5 Dimensions; VMP: ventilación mecánica prolongada; (: mayo (15)r; GpA: grupo a; GpB: grupo b; GpC: grupo c; GpD: grupo d; FR: frecuencia respiratoria; CEC: circulación extracorpórea; GRMT: grupo de entrenamiento de músculos respiratorios; Rx: imagen radiológica; N°: número; PEM: presión espiratoria máxima; mts: metros; FMI: fuerza muscular inspiratoria; IT: inmovilización temprana; RC: rehabilitación cardiaca.
Calidad de la evidencia
De acuerdo con la evidencia recolectada, el impacto del EMR sobre la mortalidad y estancia hospitalaria en la UCI fue de calidad buena-alta (tabla 1). La calidad de evidencia fue alta aunque se resalta ausencia de ensayos clínicos cegados en algunos de los estudios seleccionados, tanto en los participantes como en los profesionales encargados del estudio.
Beneficios del entrenamiento de los músculos respiratorios
Con base a los ensayos clínicos seleccionados, los hallazgos fueron satisfactorios. Los beneficios que generó la intervención que incluía el EMR fueron la reducción de complicaciones pulmonares y estancia hospitalaria prolongada y aumento de la fuerza muscular máxima de los músculos inspiratorios.
Un ejemplo de lo anterior es lo reportado por Chen X et al. 21 en su estudio donde el grupo de intervención aumentó la fuerza de los músculos inspiratorios, la cual fue de 15,1% en comparación con el grupo control de 3,5% (p(0,05), así como la capacidad de resistencia, evidenciándose en una mejora de la capacidad funcional evaluado a través de la caminata de los 6 minutos. Por otra parte, Lai Y. et al. 23) evidenciaron un aumento significativo de la prueba entre el grupo intervención en comparación versus el control (28,6 ± 18,2 vs 9,4 ± 27,0 m) con una diferencia entre grupos de 19,2 m (p=0,029).
De igual forma, lo confirman Cargnin et al. 29 (2019) mostrando en su estudio que en solo 4 semanas después de la cirugía se lograron efectos positivos del entrenamiento de los músculos inspiratorios (IMT) como el aumento de fuerza muscular inspiratoria y función pulmonar. Por ende, mejoró su capacidad funcional a nivel preoperatorio, la que puede estar asociada a la mejora de la capacidad funcional reflejada a través de una mayor distancia de la caminata de los 6 minutos.
Ahora bien, con menor prevalencia se describieron en los estudios el aumento del flujo espiratorio máximo, volumen espiratorio forzado y del PaO2 conllevando a una disminución de la PaCo2, que contribuye a la mejora de la calidad de vida de los pacientes.
Tasa de mortalidad
De acuerdo con la evidencia recolectada, se mostraron hallazgos en donde se demuestra una carencia de datos detallados sobre la mortalidad hospitalaria, puesto que Pehlivan E et al. 22 mencionan una morbilidad aumentada en cinco pacientes del grupo control (16,7%), mientras que en el grupo de intervención terapéutica solo se presentó un caso (3,3%) generando una diferencia estadísticamente significativa (p=0,04).
Mientras que Bissett B et al. 24 refieren que la mortalidad hospitalaria fue mayor en el grupo de intervención con entrenamiento de músculos respiratorios (p=0,051) con cuatro muertes, dos durante el periodo de intervención y dos después de la intervención. Finalmente, Benzo R et al. 26, en su estudio de entrenamiento que incluyó diez sesiones, demostraron una probabilidad de disminuir la estancia hospitalaria, resultado significativo relacionado con la morbilidad, costos postoperatorios, mejora en la sobrevida y en la reducción de la mortalidad (p=<0,05).
Tiempo en estancia hospitalaria
Con respecto a los resultados obtenidos sobre la estancia hospitalaria, se encontraron resultados positivos en los estudios clínicos 16,18-27. La mayoría de los resultados indicaron una reducción del tiempo intrahospitalario, como lo indica Van Adrichem E et al. 15, con respecto a la estancia hospitalaria prolongada en el grupo IMT-HI que tuvieron una estancia más corta en comparación con el GIMT-E (U=98,50; p=0,071; r= -0,29), a su vez se presentó una estancia más corta en UCI en el GIMT-H, pero sin una diferencia significativa (U=130,50; p=0,071; r=-0,29).
Así mismo Zanini M et al. 16, mencionan que la duración media en UCI fue mayor en el grupo control que en los otros tres grupos, pero sin diferencia significativa en la duración de estancia hospitalaria. Teixeira M et al. 19 indicaron en su estudio que la estancia hospitalaria postoperatoria disminuyó aproximadamente 25 horas (p=0,001) en el grupo de intervención antes de la cirugía en comparación con los pacientes que no lo recibieron. Por otra parte, Laurent H et al. 18 mencionan que la duración hospitalaria fue de 7,6±3,3 vs 8,5±4,7 días, mientras que la estancia en UCI fue de 2,6±2,4 frente a 4,7±3,8 días entre el grupo intervención y grupo control respectivamente. Huang J et al. 20 presentaron una duración total y postoperatoria en estancia para el GII estadísticamente más corta en comparación con el GIII en una media de 3,2 días y 3,6 días (14,1±2,7 vs 17,3±4,3 días, p=0,001; 5,8±3,0 frente a 9,4±4,6 p=0,001). Chen X et al. 21 afirman que la duración media de hospitalización posoperatoria fue de 9,38 (rango 3-10) días en el grupo control y 7,51 (rango 2-83) días en el grupo intervención, siendo significativamente diferentes (p=0,039).
En los resultados de Pehlivan E et al. 22 fueron de 5,40±2,67 y 9,66±3,09 días (p (0,001) en los grupos de estudio y control respectivamente. En cuanto a los datos de Lai Y et al. 23 se evidenció una duración media postoperatoria de 6,8±4,4 vs 10,7±6,4 días (p=0,010) y una estancia hospitalaria total de 16,0±4,5 vs 19,7±6,5 días (p= 0,012) reduciendo los días en el grupo intervención en comparación con el control. Así mismo en el estudio de Benzo R et al. 26 el grupo de intervención tuvo en promedio menos días en el hospital en comparación con el grupo control (media de días 6,4 vs 11,1, p=0,058).
Finalmente, de acuerdo con Barros G et al.27 los pacientes del grupo de intervención duraron hospitalizados de 7±2 días mientras que en el grupo control fueron de 8±2, pero sin diferencias significativas con respecto a la duración de estancia (p=0,07). Finalmente, Savci S et al. 28 menciona que la estancia en UCI fue más prologada en el grupo control que en el de intervención (p=0,05).
Complicaciones
Con lo que respecta a las complicaciones presentes durante la realización de los estudios se encontraron diversos hallazgos. En el ensayo de Van Adrichem E et al. 15 los resultados de la intervención demostraron ser eficaces para reducir las complicaciones pulmonares postoperatorias (CPP) encontrando un riesgo relativo de 2,9 en el grupo de intervención de entrenamiento muscular inspiratorio de resistencia.
Laurent H et al. 18 expuso que el número de CPP fue significativamente menor en el grupo intervención vs control (2 vs 10, p=0,037), mientras que Huang J et al. 20 menciona que los pacientes con CPP grado II-V demostraron diferencia significativa entre el grupo de tratamiento combinado (entrenamiento convencional de resistencia y entrenamiento muscular respiratorio) vs. grupo control (p=0,045), pero sin diferencia significativa entre el grupo de entrenamiento muscular inspiratorio vs grupo control (p=0,273).
De acuerdo con los resultados de Chen X et al. 21 un total de 19 (10,2%) de los 98 pacientes del grupo intervención y 27 (27,3%) de los 99 pacientes de control desarrollaron un grado de CPP de al menos 2 con una diferencia significativa (RR 0,23; IC 95% 0,09-0,58, p=0,002), mostrando una diferencia entre los dos grupos (p=0,013 prueba de chi-cuadrado). Lai Y et al. 23 indicaron que 4 pacientes (13,3%) en el grupo intervención y 11 pacientes (36,7%) en el grupo control desarrollaron CPP (p=0,037) siendo la neumonía la principal CPP (18,3%, n=11/60).
En los resultados de Kulkarni S et al. 25 mencionan que ningún paciente de los grupos C y D presentaron complicaciones respiratorias tras la cirugía, pero 2 pacientes del grupo A y 1 del B presentaron infecciones respiratorias. Finalmente, Benzo R et al. 26 exponen que los pacientes del grupo de intervención tuvieron menos días el tubo torácico (media de 4,7 días vs 9,0, p=0,03), por ende una menor incidencia de tubos torácicos prolongados ((7 días) en comparación con el grupo control (11% frente a 63 días p=0,03).
DISCUSIÓN
Basado en los resultados obtenidos, el EMR es parte fundamental de la rehabilitación integral que deben recibir los pacientes que se encuentren ingresados en la UCI. Este plan de intervención, además de mejorar la capacidad pulmonar y funcional del paciente crítico, impacta positivamente en la reducción de la tasa de mortalidad y estancia hospitalaria, puesto que al fortalecer la musculatura respiratoria se obtiene un mejor control de la captación de oxígeno en el cuerpo, que contribuye a un desempeño corporal consciente y mitiga la necesidad de ventilación suplementaria.
Diversos mecanismos pueden explicar cómo el EMR reduce la estancia hospitalaria, los costos y la mortalidad de los pacientes en la UCI. Uno de los principales es su efectividad en el proceso de destete ventilatorio, ya que el EMR contribuye a la recuperación de la fuerza en los músculos respiratorios que han sufrido atrofia por desuso 29,30. Esto es especialmente relevante en pacientes que han estado en ventilación mecánica (VM) prolongada 29,31, mejorando significativamente su patrón respiratorio. Un estudio realizado por Caruso et al32 demostró que cuando los pacientes respiran contra una resistencia que inicialmente no pueden superar, tienden a incrementar sus esfuerzos para vencer dicha resistencia. Este aumento en el esfuerzo respiratorio promueve un fortalecimiento considerable de los músculos inspiratorios, lo que facilita la satisfacción de las necesidades fisiológicas de respiración y, en última instancia, contribuye a la eficacia del destete ventilatorio.
Por lo tanto, el entrenamiento de músculos respiratorios contribuye a la reducción de la tasa de estancia, costos y mortalidad en pacientes que se encuentran de la UCI 16-18 y, de igual manera, otros estudios clínicos que integraron este tipo de entrenamiento en sus sesiones de rehabilitación tanto preoperatoria como intrahospitalaria, reportaron cifras satisfactorias en cuanto a la reducción de tiempo de estancia hospitalaria 16,18-27. Por ende, al recibir un programa de rehabilitación integral que incluyera el EMR se demostraron que las cifras de incidencia de complicaciones posoperatorias o por estancia prolongada marcaron un descenso 18-19,22-25,28,33.
De la misma forma, un ensayo clínico aleatorizado en pacientes de cirugía de revascularización coronaria evidenció una diferencia media significativa de tres días entre los grupos (p (0,005) siendo en el grupo de intervención de 11,77 ± 6,26 días frente a 14,65 ± 6,61 para el grupo control, resultados significativos al realizar dos sesiones al día, durante el periodo preoperatorio 34.
Así mismo, Dronkers J et al. 35 utilizando pacientes programados para cirugía de injerto de derivación de la arteria coronaria primaria evidenció que no solo la mediana de duración hospitalaria fue significativamente menor en el grupo de entrenamiento (7 días, rango 5-41 días) que en el grupo de cuidado habitual (8 días, rango 6-70 días) (z=2,42; p=0,02), sino que también se mejoraron otros aspectos como la fuerza muscular inspiratoria media en el grupo de entrenamiento IMT vs el grupo de cuidados habituales (Pi-Max en volumen residual 80,3 (31,4) vs 79,5 (31,3) cm H2O; p=0,28), y con respecto a la incidencia de neumonía en el grupo de entrenamiento fue de 6,5% (9/139 pacientes) mientras que en el grupo de atención habitual fue de 16,1% (22/137 pacientes).
Con respecto a lo anterior, es importante señalar que desde 2015 se han publicado ensayos aleatorizados 24,36, revisiones sistemáticas 37,11 y guías clínicas 8,38 que respaldan el uso del IMT en pacientes de UCI. No obstante, pese a la evidencia que el presente estudio expone, es evidenciable la poca frecuencia de la integración de este tratamiento dentro del plan de intervención interdisciplinario, por lo que se recomienda la necesidad de mejorar el acceso y capacitación frente a estos equipos, reducción de la sedación para prevenir en medida de lo posible el delirio y la inmovilidad en UCI; para así, contribuir de manera óptima en la recuperación de los pacientes críticos.
Finalmente, es importante resaltar que el presente estudio muestra algunas limitaciones que deben ser reportadas. La principal es la escasa evidencia científica tipo ensayos clínicos aleatorizados en donde solo se realice intervención de los músculos respiratorios sin estrategias terapéuticas coadyuvantes, debido que esto puede nublar el impacto del EMR por las otras intervenciones, las cuales han demostrado su efectividad dentro y fuera de la UCI. Por lo tanto, se ve la necesidad de generar evidencia científica con este tipo de metodología y así, poder concluir de manera más exacta y correcta el impacto del EMR en pacientes que se encuentran en la UCI.
CONCLUSIÓN
En este estudio, se evaluó el impacto del EMR en pacientes ingresados en la UCI, empleando dispositivos de entrenamiento inspiratorio, dosificados e incrementados gradualmente según la tolerancia del paciente. Los resultados indican mejoras significativas en parámetros fisiológicos clave, tales como la ventilación (ventilación minuto, volumen tidal), el intercambio de gases (PaO2, PaCO2), así como incrementos en el flujo inspiratorio máximo, flujo espiratorio máximo y presión inspiratoria máxima. Esto reflejó una disminución en la duración de la estancia hospitalaria y los costos asociados, además de una reducción en la mortalidad de los pacientes intervenidos con EMR.
Sin embargo, es importante destacar que la evidencia disponible no evalúa el EMR de manera aislada en pacientes de UCI. Los estudios revisados generalmente combinan el EMR con otras intervenciones (ejercicios de fuerza, entrenamiento cardiovascular y movilizaciones por grupos musculares), probablemente debido a la robusta evidencia científica que respalda estas prácticas. La exclusión de estas intervenciones en un contexto investigativo podría generar conflictos éticos y afectar negativamente los resultados de los pacientes.
A pesar de la coexistencia de múltiples intervenciones, el impacto del EMR no debe ser subestimado. Comparado con estrategias de intervención sin EMR, los beneficios y resultados clínicos del EMR son superiores, subrayando su importancia en el manejo integral de pacientes críticos en la UCI.