INTRODUCCIÓN
Acinetobacter baumannii representa a nivel mundial un incuestionable agente infeccioso intrahospitalario 1. Ha desarrollado múltiples mecanismos de resistencia volviéndose un verdadero problema a la hora de instaurar un tratamiento 2. Representa para la OMS una prioridad para el desarrollo de fármacos eficaces contra este germen 3. Sin embargo, cada vez son mayores las cepas resistentes ante los antibióticos comerciables disponibles 4,5. Al ser causante de infecciones intrahospitalarias graves se encuentra asociada a una alta morbimortalidad, mayor estancia hospitalaria y, por lo tanto, genera un gran impacto sanitario 6,7.
Dentro de los factores de riesgo para el desarrollo de infecciones por A. baumannii se encuentran la estancia prolongada en salas de cuidados intensivos, la colonización por dicha bacteria, el requerimiento de ventilación mecánica, el desarrollo de infección grave con septicemia, así como también el abuso de antibioticoterapia de forma indiscriminada e inadecuada 8. Son numerosas las infecciones en las que este microorganismo es el agente causal: bacteriemias, neumonías asociadas a ventilación mecánica, infecciones del tracto urinario, infecciones de piel y tejidos blandos y del sistema nervioso central relacionados a catéteres ventriculares externos 8.
La extraordinaria capacidad de formación de biopelículas permite su desarrollo y crecimiento en ambientes desfavorables e inertes como materiales de uso diario, por ejemplo: guantes, batas de personal de salud e incluso camas de pacientes previamente infectados hasta una semana posterior al alta hospitalaria 9. Se define multirresistentes a aquellos gérmenes resistentes a más de tres antibacterianos. A. baumannii presenta mecanismos intrínsecos como la sobreexpresión de una cefalosporinasa tipo AmpC llamada ADC generando de esta manera los fracasos terapéuticos ante los β-lactámicos como la cefalotina, piperacilina, ceftazidima y aztreonam 10. Los carbapenémicos representan una buena opción terapéutica y han sido considerados como los antimicrobianos de primera elección, pero la creciente resistencia a estos ha creado un verdadero desafío terapéutico 11,12. Otra opción válida, aunque de segunda línea por sus efectos adversos y su complicada dosificación, son las polimixinas. Sin embargo, la amplia plasticidad genética de este germen lo ha llevado a la generación de mecanismos de resistencia por cepas productoras de metalo-betalactamasas 13,14.
Para aquellas infecciones panrresistentes a A. baumannii existen metaanálisis que evaluaron la terapia combinada con ampicilina/sulbactam evidenciándose una reducción importante de la mortalidad y menor incidencia de nefrotoxicidad en pacientes críticos 5,15. Es por esto que la utilización de este antimicrobiano a dosis altas y en infusión prolongada, incluyendo a aquellas cepas informadas como resistentes podría ser una opción debido a que desde el punto de vista farmacocinético puede superar los mecanismos moleculares de resistencia 16,17. Existen estudios donde se ha comparado el tratamiento con monoterapia versus terapia combinada demostrándose tasas de recuperación, supervivencia a los 14 días y erradicación microbiológica significativamente más alta en el grupo de combinación 8.
A pesar de este dato esperanzador no existen estudios a nivel regional ni un consenso sobre el tratamiento óptimo contra las infecciones por este germen con una gran habilidad de desarrollar mecanismos de resistencia. Los objetivos de este estudio fueron determinar la respuesta clínica y laboratorial, así como la supervivencia con el tratamiento empleando colistina endovenosa frente a colistina combinada con altas dosis de ampicilina/sulbactam ante infecciones por A. baumannii multirresistente en las salas de cuidados intensivos de hospital de referencia durante 2021 a 2023.
MATERIALES Y MÉTODOS
Diseño y población de estudio: se aplicó un diseño de cohortes retrospectivas. Los pacientes fueron aleatorizados en 2 cohortes. La cohorte 1 se conformó con varones y mujeres mayores de 18 años que recibieron monoterapia con colistina endovenosa 5 mg/kg/día tres veces al día contra infección por A. baumannii multirresistente internados en el Servicio de cuidados intensivos adultos del Hospital Nacional de Itauguá, Paraguay, entre 2021 y 2023. La cohorte 2 se conformó con sujetos de las mismas características pero que habían recibido terapia con colistina endovenosa en la misma dosis mencionada en la primera cohorte, pero combinada con ampicilina/sulbactam 9 gramos cuatro veces al día. Los criterios de inclusión fueron la infección documentada microbiológicamente en cultivos de secreción traqueal, líquido cefalorraquídeo y sangre periférica debido a A. baumannii multirresistente y haber recibido tratamiento por 72 horas como mínimo. Fueron excluidos aquellos pacientes con infecciones concomitantes por otros gérmenes o que hayan recibido previamente otro esquema antibiótico. El muestreo fue no probabilístico de casos consecutivos.
Variables y gestión de datos: los datos fueron obtenidos de los expedientes clínicos y los resultados de laboratorio. Se midieron variables demográficas (edad, sexo, procedencia) y clínicas (comorbilidades, tipo de infección, uso de agentes vasoactivos). La variable independiente fue el tipo de esquema antibiótico recibido (colistina endovenosa vs. colistina combinada con ampicilina/sulbactam) y las variables dependientes fueron la duración de la internación, el uso de vasopresores, los días en asistencia respiratoria mecánica, la respuesta clínica y laboratorial, la sobrevida a los 14 días, la resolución microbiológica del germen al 7° día de iniciado el tratamiento dirigido, la tasa de mortalidad y la nefrotoxicidad. La respuesta clínica se determinó por la disminución de la fiebre y la taquicardia, además del menor requerimiento de vasopresores. La respuesta laboratorial se evaluó con la disminución de los valores de glóbulos blancos, la procalcitonina y la proteína C reactiva.
Se utilizó estadística descriptiva para caracterizar la población. Las variables continuas se expresaron como media y desviación estándar, incluyendo la mediana en aquellas variables cuya distribución no se ajustó a la normalidad. Las dicotómicas fueron expresadas como frecuencias y porcentajes.
Se analizó el RR con IC 95%, considerándose un valor p < 0,05 como estadísticamente significativo, utilizando la prueba de Student para variables continuas y con Chi cuadrado para variables dicotómicas.
Las asociaciones entre resultado de supervivencia y el tratamiento u otros parámetros de confusión se probaron mediante regresión logística univariante y multivariante.
Tamaño de muestra: se utilizó el programa estadístico Epi Info 7™. Para una diferencia de proporción de respuesta clínica de 22% entre ambas cohortes, intervalo de confianza 95%, potencia 80%, el tamaño mínimo calculado por cohortes fue de 72 sujetos.
Cuestiones éticas: se respetaron los principios de la Bioética. No existen conflictos de interés comercial. El proyecto fue aprobado por el Comité de Ética institucional.
RESULTADOS
Se incluyeron 163 pacientes, de los que 53,99% (n 88) recibió monoterapia con colistina endovenosa y 46,01% (n 75) terapia combinada con colistina endovenosa y dosis altas de ampicilina/sulbactam. La decisión de la terapia antibiótica dependió del antibiograma, según informe de la sensibilidad a colistina y resistencia al sulbactam. La dosis diaria de colistina fue de 5 mg/kg/día divididas en 2 a 3 dosis diarias en pacientes sin alteración de función renal y se realizó ajuste de dosis de acuerdo con la depuración de la creatinina.
Las variables demográficas se detallan en la tabla 1 así como el puntaje de APACHE II antes del inicio de tratamiento que se utilizó como parámetro de gravedad. Ninguno de estos datos resultó estadísticamente significativo entre ambas cohortes. El 52,75% de la muestra era del Departamento Central y 47,25% del interior del país.
Tabla 1 Datos demográficos y clínicos de ambas cohortes
| Variables demográficas y clínicas | Cohorte 1 (monoterapia) (n 88) | Cohorte 2 (terapia combinada) (n 75) |
| Edad (años) | 51 ± 18 | 49 ± 16 |
| Sexo masculino (n 101) | 51 (58%) | 50 (67%) |
| Sexo femenino (n | 37 (42%) | 25 (33%) |
| APACHE II | 17,43 ± 4 | 17,16 ± 3,54 |
Las comorbilidades presentes fueron la hipertensión arterial (53,99%), la diabetes mellitus tipo 2 (28,83%) y la obesidad (42,94%). Entre las infecciones predominantes, en toda la muestra predominó la neumonía asociada a ventilación mecánica en 69,33% (gráfico 1).
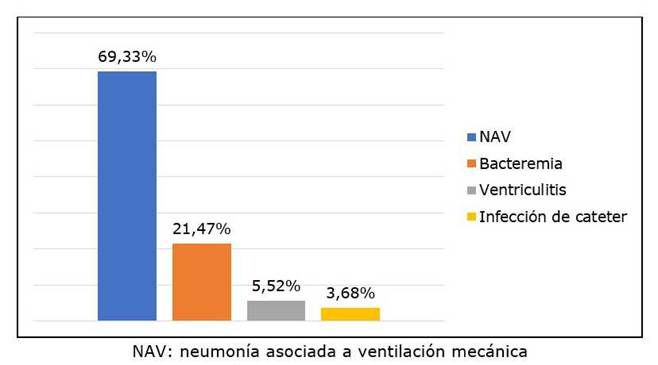
Gráfico 1 Frecuencia de los tipos de infecciones por Acinetobacter baumannii multirresistente (n 163)
La cohorte con tratamiento combinado demostró superioridad estadísticamente significativa al demostrar la mejoría clínica y laboratorial a las 72 hs, la menor necesidad de vasopresores, la mejor sobrevida a los 14 días y la menor nefrotoxicidad (tabla 2).
La duración del tratamiento instaurado fue establecida según criterio del médico tratante teniendo en cuenta respuesta clínica, laboratorial y microbiológica. Se tomó como día cero de tratamiento al día en que se inició la cobertura antibiótica y se evaluó la respuesta al mismo a las 72 horas, la supervivencia a los 14 días y la tasa de mortalidad una vez culminado el tratamiento.
La terapia combinada requirió menor duración de tratamiento (11,42 días) frente a la monoterapia (13,38 días) al observarse una respuesta clínica y laboratorial más rápida y un mayor porcentaje de erradicación del germen en la doble cobertura.
Tabla 2 Comparación de los resultados clínicos y laboratoriales de pacientes con infección a Acinetobacter baumannii tratados con 2 regímenes de colistina
| Variables dependientes | Cohorte 1 (monoterapia) (n 88) | Cohorte 2 (terapia combinada) (n 75) | Valor p |
| Duración de internación (días) | 30 ± 20 | 27 ± 12 | 0,2 |
| Duración de ARM (días) | 23 ± 17 | 19 ± 9 | 0,3 |
| Vasopresores requeridos | |||
| 1 vasopresor | 25% | 87% | |
| 2 vasopresores | 68% | 13% | |
| 3 vasopresores | 7% | 0 | |
| Días con vasopresores | 22 ± 13 | 14 ± 9 | <0,001 |
| Duración de tratamiento (días) | 13,38 ± 5,6 | 11,42 ± 4,48 | 0,02 |
| Mejoría clínica a las 72 hs | 55,68% | 77,33% | 0,006 |
| Mejoría laboratorial a las 72 hs | 61,36% | 78,67% | 0,01 |
| Erradicación de germen al 7° día | 55,68% | 66,67% | 0,1 |
| Supervivencia a los 14 días | 59,09% | 76% | 0,02 |
| Nefrotoxicidad | 66% | 34% | <0,0001 |
| Mortalidad | 51,14% | 38,67% | 0,05 |
ARM: asistencia respiratoria mecánica
Los vasopresores utilizados con mayor frecuencia en la monoterapia fueron: noradrenalina + dobutamina (37,50%), noradrenalina (25%), noradrenalina + adrenalina (22,73%) y otros (14,77%. En la doble cobertura antibiótica el 86,67% recibió un solo vasopresor, principalmente noradrenalina, y como vasopresor combinado noradrenalina + adrenalina en el 67%.
DISCUSIÓN
La infección más frecuente en pacientes críticamente enfermos estuvo constituida por la neumonía asociada a ventilación mecánica (69,33%), lo que coincide con los datos publicados por Reina R. et al7 y Tahir Sonia et al11.
En términos de impacto clínico, las cepas resistentes se asocian con aumentos tanto en la duración de la estancia hospitalaria como en la mortalidad. El factor de riesgo más común para la adquisición de infecciones por A. baumannii multirresistente es el uso previo de antibióticos, utilización de ventilación mecánica y uso de dispositivos médicos, como lo mencionan Vázquez López R et al10. El análisis de nuestros datos expuso que ambas cohortes requirieron varios días de asistencia respiratoria mecánica (23 ± 17 días y 19 ± 9 días) representando un mayor riesgo para contraer infecciones de gérmenes multirresistentes.
A pesar de presentar a su ingreso una puntuación de APACHE II similar en ambas cohortes, aquellos quienes recibieron un único antimicrobiano presentaron una evolución más tórpida con requerimiento de mayor combinación de vasopresores. Esto podría atribuirse al esquema antibiótico utilizado. En este estudio se evidenció que el tratamiento combinado con colistina + ampicilina/sulbactam podría ser una opción terapéutica en infecciones por A. baumannii multirresistente, así como Makris D et al16) demostraron en un estudio prospectivo donde esta combinación se asoció a una respuesta más favorable.
Urrutia Gómez JA et al13 reportaron que la monoterapia con colistina podría asociarse a mayor posibilidad de surgimiento de heterorresistencia a la colistina. Nuestra investigación arrojó una evolución más tórpida en pacientes con monoterapia al requerir hasta dos vasopresores en el 68,18% y una duración mayor de la infusión de estos. Por otro lado, Batirel A et al15 demostraron en un estudio retrospectivo multicéntrico en el que se incluyeron 27 centros, que las tasas de respuesta y supervivencia a los 14 días fueron relativamente más altas en el grupo de doble antibioticoterapia, alcanzando una sobrevida de hasta el 76%, siendo estos resultados estadísticamente significativos.
Es sabido que la utilización de altas dosis y/o en forma prolongada de colistina puede generar efectos adversos. Uno de los principales es la nefrotoxicidad debido a un efecto directo generando necrosis tubular aguda como lo manifestaron en el 2018 en un artículo de revisión Barletta Farías et al18. En nuestro estudio se constató la presencia de injuria renal en el 66% de los pacientes que recibieron monoterapia con colistina, valores muy similares a los encontrados en el estudio retrospectivo de 87 pacientes realizado en Tailandia por Seanglaw D et al6. Si bien ambos grupos utilizaron este antimicrobiano, el mayor porcentaje podría deberse a que la cohorte uno presentó como media más días de tratamiento (13 ± 5 días vs. 11 ± 7 días) lo que podría explicar este fenómeno.
En nuestra investigación se evidenció un porcentaje de mortalidad menor con la terapia combinada (38,67% vs. 51,14%). Dos metaanálisis que incluyeron 1800 y 2100 pacientes, respectivamente, demostraron que la terapia combinada que incluía ampicilina/sulbactam redujo la mortalidad en comparación con las basadas en polimixina 4,5.
Como fortaleza de este estudio puede mencionarse la disponibilidad en la institución de un laboratorio con capacidad de realizar cultivos que permiten el aislamiento del germen con su antibiograma respectivo. El laboratorio se encuentra informatizado, permitiendo un fácil acceso a los datos y un tratamiento dirigido. Además, este reporte es el primero del Servicio mostrando la experiencia en estos regímenes antibióticos. Como debilidad cabe mencionar que nuestra investigación fue monocéntrica, el diseño fue retrospectivo y el muestreo no probabilístico, por lo que los resultados no son generalizables. Además, no se cuenta con análisis regionales similares para extrapolar a otros nosocomios y poder generar una epidemiología microbiológica determinando la sensibilidad de los gérmenes en cada sector para contar con protocolos de manejo ante infecciones por microorganismos multirresistentes.
Con relación a este germen, se recomienda realizar más investigaciones sobre combinaciones antibióticas para evitar el desarrollo rápido de resistencia y contar con varias alternativas a la hora de combatir contra organismos tan letales. Se deben tomar medidas para identificar precozmente en pacientes expuestos con factores de riesgo limitando así las consecuencias de la diseminación del germen en el ámbito hospitalario y desarrollar mejores enfoques terapéuticos. La OMS incluyó a CANGREJO (Acinetobacter baumannii resistente a carbapenémicos) en el grupo crítico de bacterias que representan la mayor amenaza para la salud humana y recomendó más investigaciones para enfrentar su impacto clínico. Por esto, debemos impulsar más estudios y diferentes estrategias terapéuticas para instaurar protocolos que disminuyan el daño generado por gérmenes panrresistentes.
En conclusión, en este estudio se halló que la terapia combinada de colistina endovenosa más dosis altas de ampicilina/sulbactam en infusión prolongada se encuentra relacionada a mejoría clínica temprana, menor tiempo de requerimiento de vasopresores y asistencia respiratoria mecánica, mayor supervivencia a los 14 días y mayores tasas de curación.















