INTRODUCCIÓN
El síndrome de Wells, también conocido como celulitis eosinofílica, es una afección dérmica de carácter inflamatorio que presenta un gran polimorfismo clínico. Es una patología autolimitada, recurrente y su origen es incierto1.
En el curso clínico del síndrome de Wells se describen dos fases. En la inicial, o celulítica, aparecen de forma brusca múltiples placas infiltradas, edematosas y eritematosas, bien definidas, pruriginosas que se extienden en el curso de días. Algunas veces pueden aparecer vesículas y ampollas en esta fase, del mismo modo que aparecen en las auténticas erisipelas, en la segunda fase, o granulomatosa, se produce un aclaramiento central de las lesiones, con persistencia de un borde rosado o violáceo durante semanas. Las lesiones al curar pueden dejar hiperpigmentación, o incluso atrofia que pueden parecerse a la morfea2.
La biopsia de piel mostrará edema, infiltración de eosinófilos e imágenes en llamarada en la dermis sin vasculitis. Se ha asociado a picaduras de insectos, infecciones, parásitos, fármacos, enfermedades autoinmunes o procesos onco-hematológicos. Por ello, es importante realizar un estudio meticuloso para descartar otros diagnósticos diferenciales y excluir patologías concomitantes3.
La particularidad de este caso se basa en el gran polimorfismo de las lesiones cutáneas por los diferentes patrones clínicos en una misma paciente.
RELATO DE CASO
El caso se trata de una mujer de 29 años, procedente del área Central de Paraguay, comerciante, sin patología de base que consultó por edema de manos y pies.
La paciente niega cuadro similar anterior, el cuadro inicia hace 6 días con enrojecimiento de brazos y piernas acompañado de prurito intenso, 3 días antes de la consulta presenta ampollas tensas en manos que se acompañaba de dolor urente y en el día de la consulta constató edema en palmas y plantas. Niega fiebre o ingesta de fármacos
Examen físico:
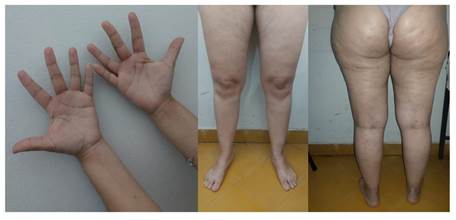
Ampollas tensas de contenido claro de 1 a 1,5 cm en ambas manos y cara lateral de dedos. Pápulas que confluyen formando placas, de 5 mm a 2cm algunas con aspecto de tiro de diana que asientan en raíz de muslos y glúteos. Pápulas excoriadas de 5mm sobre una base eritematosa en miembros superiores. Edema en manos y pies. Mucosas respetadas (Figura 1).
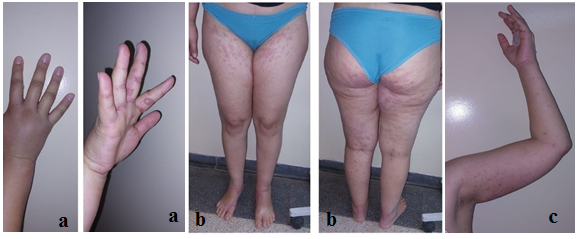
Figura 1: a. Edema y ampollas de contenido seroso en manos. b. Placas eritematosas y edemas de miembros inferiores. c. Exantema maculo-papular en miembros superiores
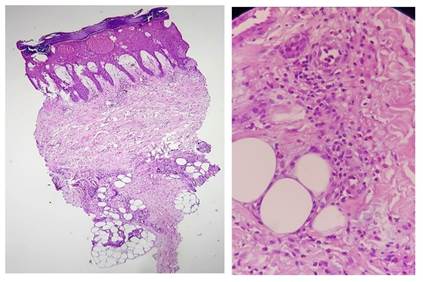
Se realizó biopsia de piel para estudio anatomopatológico que informó: hiperplasia epidérmica psoriasiforme, con vesículas espongióticas intraepidermicas, grandes, marcado edema papilar con vesículas subepidérmicas y marcado infiltrado inflamatorio con linfocitos, neutrófilos con predominio eosinofílico localizado a nivel perivascular, periecrino e intersticial, superficial y profundo en un fondo estromal ligeramente edematoso.
No se identifican ¨figuras en llamas ¨ ni alteraciones a nivel de la epidermis y se sugiere una celulitis eosinofílica. (Figura 2)
Se solicitaron estudios complementarios: hemoglobina: 12 mg/dl, hematocrito: 33 %, neutrófilos 60 %, linfocitos 21 %, eosinófilos 17 %, plaquetas 241000, VSG 70 mm/hora, serologías virales: no reactivas, perfil renal y hepático en rango.
Frotis de sangre periférica: linfocitos no reactivos, eosinofilia 16 %. Anticuerpos antitoxocara IGG/IGM: no reactivos, orina simple y secreción vaginal: sin particularidades, heces seriadas: se observan quistes de Giardia lambia.
Se indicó prednisona 30 mg/ día en esquema de descenso durante 1 mes, nitazoxanida 500 mg durante 3 días, se realizó controles por hematología sin hallazgos de valor y no presento agudizaciones en el seguimiento por el consultorio de dermatología. (Figura 3)
DISCUSIÓN
El caso expuesto trata de una mujer de 29 años, esta dermatosis se observa más en adultos, aunque se reportan casos en edad pediátrica como el de Aparicio y colaboradores en una niña de 4 años4.
Existen desencadenantes como parásitos, eccema de contacto, picaduras de insectos, fármacos, trastornos mieloproliferativos entre otros, el dato e valor encontrado en esta paciente fue el informe de heces seriadas: Quistes de G. lambia, este parásito se relaciona a casos recurrentes de celulitis eosinofílica por lo que podría ser la etiología en este reporte, aunque en un 50 % podría ser idiopática5,6.
El diagnóstico se basa en la correlación clínica-anotomía patológica, entre los hallazgos de valor, pueden existir alteraciones analíticas, siendo el hallazgo más habitual la eosinofilia en sangre periférica, también se ha descrito aumento de IgE y VSG, y las determinaciones de IL-5 y proteína básica mayor eosinofílica, la paciente presentó eosinófilos de 17 % en el hemograma y en el frotis de sangre periférica, VSG elevado y el hallazgo de un probable desencadenante como G. lambia7.
Los criterios diagnósticos del Síndrome de Wells son: 1. Máculas eritematosas anulares o edematosas circinadas que pueden evolucionar a placas tipo morfea, 2. La presencia en la histopatología de las “figuras en llama”, que no son patognomónicas y existen estadios, y 3. Eosinofilia en sangre periférica que no siempre es constante. Para el diagnóstico es fundamental la anatomía patológica, donde en una primera fase o celulítica, podemos observar un edema dérmico con infiltración de leucocitos, predominantemente eosinófilos, que raramente pueden extenderse a la hipodermis o al músculo, sin signos de vasculitis. En la segunda fase, el infiltrado descrito se acompaña de histiocitos y aparecen las características «figuras en llama» compuestas por haces de colágeno degenerado marcadamente eosinófilico rodeado por un infiltrado granulomatoso. Las «figuras en llama» son en realidad un depósito de la proteína básica mayor del eosinófilo en las fibras de colágeno. En la tercera fase o de resolución se produce una desaparición gradual de los eosinófilos, con la presencia aún de histiocitos y células gigantes alrededor de las figuras en llama formando microgranulomas. No suele haber vasculitis8. El estudio anatomopatológico de la paciente informó en epidermis: Hiperplasia psoriasiforme,vesículas espongióticas grandes y en dermis: Marcado edema papilar con vesículas subepidérmicas e importante infiltrado inflamatorio con linfocitos y neutrófilos con predominio eosinofílico localizado a nivel perivascular, periecrino e intersticial, superficial y profundo en un fondo estromal edematoso y dichos hallazgos son compatibles con una celulitis eosinofílica en primera fase.
Debido a la forma clínica de varias lesiones cutáneas en una misma paciente es importante realizar diagnósticos diferenciales clínicos como picaduras, parasitosis, celulitis, dermatitis de contacto, angioedema urticaria, exantema vírico, dermatitis herpetiforme, eritema anular y síndrome compartimental9.
El curso de la enfermedad es impredecible, aunque lo más frecuente es la tendencia a la resolución espontánea en semanas o meses. En los casos leves puede tratarse con corticoides tópicos en monoterapia. En casos más severos los corticoides sistémicos son muy eficaces, tanto en niños como en adultos. Cuando la enfermedad es recurrente deben plantearse otros tratamientos como colchicina, dapsona, antipalúdicos, azatioprina, PUVA o antihistamínicos9,10.
El tratamiento indicado a esta paciente fue corticoide vía oral y desparasitación con buena evolución y sin recidivas.