REPORTE DE CASO
Necrobiosis lipoídica en paciente no diabética. A propósito de un caso
Necrobiosis lipoídica in non- diabetic patient. Report of a case
1Universidad Nacional de Asunción, Facultad de Ciencias Médicas, Hospital de Clínicas, Cátedra de Dermatología. San Lorenzo, Paraguay.
RESUMEN
La necrobiosis lipoídica es una enfermedad granulomatosa crónica de la piel de etiología desconocida. Se caracteriza por placas inflamatorias amarronadas amarillentas con bordes indurados y centro atrófico, localizada en la cara anterior de las piernas. Tiene predominancia por el sexo femenino y su asociación con la diabetes es variable.
Presentamos el caso de una mujer joven de 32 años, sin patologías previas, que desarrolla lesiones de apariencia cicatricial en ambos miembros inferiores tras accidente de tránsito. Se plantea el diagnóstico de necrobiosis lipoídica que se confirma por la anatomía patológica. Se inició tratamiento con corticoides, tacrolimus tópicos y se programa sesiones de fototerapia según evolución.
Palabras Claves: Necrobiosis lipoídica; Diabetes; placas amarronadas o amarillentas
ABSTRACT
Necrobiosis Lipoídica (NL) is a chronic granulomatous disease of unknown etiology. It is characterized with yellowish-brown plaques with central skin atrophy and indurated borders. It has a predominance in female, and it has variable association with diabetes mellitus. We report a case of a young woman of 32 years old with no comorbities known but she did had a vehicular accident that leave her scars in both legs, therefore the plaques began to appear. We confirmed diagnosis with skin biopsy. She began treatment with topical corticosteroids, tacrolimus and phototerapy was schedule according to progress.
Key words: Necrobiosis Lipoídica; Diabetes; yellowish-brown plaques.
INTRODUCCIÓN
La necrobiosis lipoídica es una entidad granulomatosa crónica que afecta la piel. Su etiología permanece desconocida hasta hoy1. Se caracteriza por la formación de placas amarillo-amarronadas con centro atrófico central y bordes indurados sobreelevados. Éstas se ulceran con cierta frecuencia y existe asociación bien establecida con el trauma 2.
Tiene predominancia por el sexo femenino 3,2. Varios estudios hablan de asociaciones con la diabetes, ya sea diabetes mellitus tipo 1 o 2, pero en un porcentaje variable entre el 30-60%3-5. Se ubican preferentemente en miembros inferiores, sobre todo en región pretibial 6. Sin embargo, se han reportado casos en otras zonas e incluso en región periocular 7.
La dermatoscopia es un recurso útil en su diagnóstico, si bien no existen muchos estudios al respecto, observándose la presencia de telangiectasias arboriformes, vasos en horquilla, sobre un fondo amarillento 8. El diagnóstico es clínico, sin embargo, la histopatología constituye un recurso necesario. Podemos encontrar granulomas en empalizada con infiltrado inflamatorio perivascular además de escaso depósito de mucina y degeneración del colágeno 9.
No existen guías de tratamientos específicos para la necrobiosis lipoídica, la mayoría de los casos se basan en reporte de casos y serie de casos con respuestas variables, pero existen varias opciones tanto de tratamientos tópicos (corticoides, inhibidores de la calcineurina) y sistémicos (doxiciclina, dapsona, biológicos) e incluso fototerapia y terapia fotodinámica que se ha ido incorporando los últimos años 3,10,11.
CASO CLÍNICO
Mujer joven de 32 años de edad, proveniente de zona urbana, sin antecedentes patológicos personales de valor, con antecedente de accidente de tránsito hace 4 años que le produjo múltiples excoriaciones, quemaduras y cicatrices en zona lumbar y piernas. Refiere que todas mejoraron, pero persisten las de las piernas y que en los últimos 4 meses aumentan progresivamente de tamaño. Niega dolor, alteración de la sensibilidad y otros síntomas acompañantes. Se trató con cremas cicatrizantes y corticoides tópicos sin mejoría.
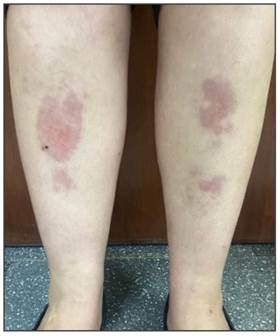
Examen físico: placas eritemato-amarillentas con centro atrófico y telangiectasias con bordes regulares y limites netos de aprox. 10 x 15 cm de diámetro las de mayor tamaño y las de menor de 3x4 cm ubicadas en región pretibial de ambas piernas. (Figura 1).
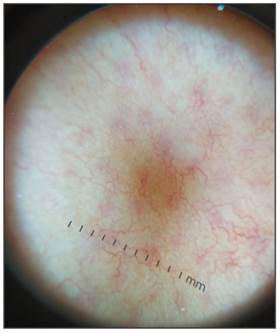
Dermatoscopía: vasos dispuestos en forma de red o malla sobre un fondo rosado y áreas homogéneas amarillo-anaranjadas (Figura 2).
Se decide toma de biopsia con punch número 3 y se envía para estudio anatomopatológico.
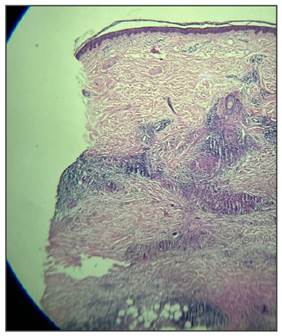
Histopatología: Granuloma necrobiótico en empalizada. Descartar granuloma anular o necrobiosis lipoídica (Figura 3).
Laboratorio: Hemoglobina: 13.6, Hematocrito: 40,4 Gb 8450 N: 70% L: 25% plaquetas: 194000 glicemia: 96, HbA1C:4.6, urea: 22, Creatinina: 0,79, Ac úrico: 3.6, Triglicéridos: 47 Colesterol total 142 LDL 82
Se decide inicio de tratamiento con corticoides de alta potencia más tacrolimus 0,1% y medidas generales como emulsión hidratante y se plantea inicio de fototerapia de banda angosta según evolución.
DISCUSIÓN
La necrobiosis lipoídica es una enfermedad granulomatosa no frecuente observada con mayor frecuencia en pacientes con diabetes mellitus tipo 1 o 2, tal y como lo afirma un estudio retrospectivo en el que se analizaron 35 pacientes con una relación con la diabetes mellitus del 65,71%6 aunque, existen otros estudios que presentan resultados variables 11.
Nuestra paciente no presentó alteración del metabolismo de la glucosa descartada por la hemoglobina glicada.
La relación temporal de la necrobiosis lipoídica y la diabetes es variable, generalmente el diagnóstico de diabetes precede, pero en otros casos coincide o es posterior al diagnóstico de necrobiosis lipoídica 12. Esta situación obliga a seguir controlando la posibilidad de que pueda desarrollarse posteriormente.
Otras asociaciones son la hipertensión arterial y patologías tiroideas 6,11,13.
En el caso presentado llama la atención la edad muy joven pero el sexo y la localización son las claves.
Como complicaciones se menciona con mucha frecuencia la ulceración 14,15 y en algunos casos incluso la transformación maligna 16. Y en cuanto al diagnóstico diferencial es muy importante tener en cuenta otras enfermedades granulomatosas como ser el granuloma anular, sarcoidosis 17; y en los casos ulcerados las enfermedades infecciosas como la leishmaniasis.
El tratamiento se basa en corticoides de alta potencia, inhibidores de la calcineurina, fototerapia, terapia fotodinámica e incluso terapia biológica 1,11,14,18. Todos presentan resultados muy variables. En el caso de nuestra paciente se iniciaron los dos primeros y se planteó eventual uso de fototerapia.
Existen pocos reportes en Latinoamérica 2 y menos aún en nuestro país 19, en donde si bien existe mayor frecuencia de enfermedades granulomatosas infecciosas, es importante no descartar esta entidad, sobre todo, teniendo en cuenta la accesibilidad para los recursos diagnósticos.
REFERENCIAS BIBLIOGRÁFICAS
1. Erfurt-Berge C, Heusinger V, Reinboldt-Jockenhöfer F, Dissemond J, Renner R. Comorbidity and therapeutic approaches in patients with necrobiosis lipoidica. Dermatology;. 2022;238(1):148-55. Disponible en: http://dx.doi.org/10.1159/000514687
[ Links ]
2. Chiarpenello J, Baella A, Riccobene A, Strallnicoff M, Fernández L, Castagnani V, et al. Necrobiosis lipoídica en paciente diabético tipo 1: Reporte de un caso. Rev Med Rosario. 2014;80(1):33-6.
[ Links ]
3. Peckruhn M, Tittelbach J, Elsner P. Update: Treatment of necrobiosis lipoidica. J Dtsch Dermatol;. 2017;15(2):151-7. Disponible en: http://dx.doi.org/10.1111/ddg.13186
[ Links ]
4. Mistry BD, Alavi A, Ali S, Mistry N. A systematic review of the relationship between glycemic control and necrobiosis lipoidica diabeticorum in patients with diabetes mellitus. Int J Dermatol;. 2017;56(12):1319-27. Disponible en: http://dx.doi.org/10.1111/ijd.13610
[ Links ]
5. Mendes AL, Miot HA, Haddad VJ. Diabetes mellitus and the skin. An Bras Dermatol;. 2017;92(1):8-20. Disponible en: http://dx.doi.org/10.1590/abd1806-4841.20175514
[ Links ]
6. Marcoval J, Gómez-Armayones S, Valentí-Medina F, Bonfill-Ortí M, Martínez-Molina L. Necrobiosis lipoídica. Estudio descriptivo de 35 pacientes. Actas Dermosifiliogr;. 2015;106(5):402-7. Disponible en: http://dx.doi.org/10.1016/j.ad.2015.01.004
[ Links ]
7. Pitarch G, Giner F. Periorbital Necrobiosis Lipoidica. Actas Dermo-Sifiliográficas (English Ed);. 2013;104(7):636-8. Available from: http://dx.doi.org/10.1016/j.adengl.2012.04.024
[ Links ]
8. Conde E, Avilés JA, Mendoza MD, Parra V. Dermoscopy of Necrobiosis Lipoidica ଝ Dermatoscopia de la necrobiosis lipoídica. Cart Cient. 2013;534-7.
[ Links ]
9. Di Prisco J, Gómez L, Lafuente de Leamus M. Necrobiosis lipoidica. Rev DEL Dep DERMATOLOGIA DEL Hosp Univ Caracas. 2021;96(2):59-70.
[ Links ]
10. Burns E, Ukoha U, Chan A. Necrobiosis lipoidica with rapid response to doxycycline. Pediatr Dermatol. 2020;37(5):981-2.
[ Links ]
11. Erfurt-Berge C, Dissemond J, Schwede K, Seitz A-T, Al Ghazal P, Wollina U, et al. Updated results of 100 patients on clinical features and therapeutic options in necrobiosis lipoidica in a retrospective multicentre study. Eur J Dermatol;. 2015;25(6):595-601. Disponible en: http://dx.doi.org/10.1684/ejd.2015.2636.
[ Links ]
12. Hashemi DA, Brown-Joel ZO, Tkachenko E, Nelson CA, Noe MH, Imadojemu S, et al. Clinical features and comorbidities of patients with necrobiosis lipoidica with or without diabetes. JAMA Dermatol;. 2019;155(4):455-9. Disponible en: http://dx.doi.org/10.1001/jamadermatol.2018.5635
[ Links ]
13. Puerta-Peña M, García-Donoso C, Díaz R. Necrobiosis lipoidica: A complication of diabetes mellitus. Med Fam Semer. 2020;46(6):e51-52.
[ Links ]
14. Nunes de Mattos AB, Brummer CF, Funchal GDG, Nunes DH. Perforating necrobiosis lipoidica: good response to adalimumab. An Bras Dermatol;. 2019;94(6):769-71. Disponible en: http://dx.doi.org/10.1016/j.abd.2019.04.003
[ Links ]
15. Wang YN, Jin HZ. Unilateral necrobiosis lipoidica of the flexor aspect of the lower leg. CMAJ;. 2020;192(2):E41. Disponible en: http://dx.doi.org/10.1503/cmaj.190466
[ Links ]
16. Grillo E, Rodriguez-Muñoz D, González-García A, Jaén P. Necrobiosis lipoidica. Aust Fam Physician. 2014;43(3):129-30.
[ Links ]
17. Youssef M, Belhadjali H. Necrobiosis lipoidica-like cutaneous leishmaniasis. Pan Afr Med J;. 2014;18:28. Disponible en: http://dx.doi.org/10.11604/pamj.2014.18.28.4424
[ Links ]
18. Koura-Nishura A, Yoneda K, Nakai K, Demitsu T, Kubota Y. Clearance of atypical facial necrobiosis lipoidica with tacrolimus ointment. J Eur Acad Dermatology Venereol. 2016;30(2):383-5.
[ Links ]
19. Álvarez A, Velázquez M. Necrobiosis lipoídica abscedada: manifestación cutánea de la diabetes. Rev Salud y Soc. 2021;1(2).
[ Links ]