INTRODUCCIÓN
El síndrome de Treacher Collins (STC) es una enfermedad hereditaria rara causada por una mutación del gen TCOF1 ubicado en el cromosoma 5. También se la denomina Franceschetti-Zwahlen-Klein o disostosis mandibulofacial. Afecta a 1 de cada 50000 recién nacidos y se caracteriza por la presencia de anomalías en el desarrollo morfológico del cráneo y la cara1,2.
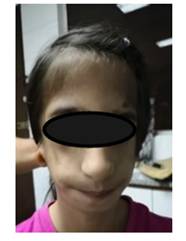
En el STC están presentes con mucha frecuencia anomalías bilaterales simétricas de las estructuras del primer y segundo arco branquial, debido a hipoplasia (desarrollo incompleto o defectuoso) de ciertas porciones del cráneo, bordes supraorbitales y arcos zigomáticos. Además se presentan malformaciones craneofaciales, como labio y paladar hendido, ausencia o malformación de pabellones auriculares y conductos auditivos, pérdida de la audición, hipoplasia malar y maxilar y anomalías en las uniones temporo-mandibulares2-5.
Una vía aérea difícil (VAD) se presenta cuando un experto puede encontrar dificultad en la ventilación con máscara facial y/o en la intubación traqueal de un paciente. Esta situación puede ser predecible o impredecible6,7. En el caso del STC, las alteraciones cráneo faciales son indicadores de una vía aérea difícil, lo que supone una situación predecible.
Las VAD previstas permiten planificar el manejo anestesiológico a fin de evitar complicaciones que pudieran llegar a ser catastrófica, como por ejemplo una situación de “no ventilación, no intubación”.
Existen varias alternativas para manejo adecuado de una VAD y cuyo objetivo principal es mantener la oxigenación adecuada en el paciente6.
En el paciente adulto se plantea realizar la intubación con el paciente vigil8, para lo cual se necesita la colaboración del paciente, situación muy poco probable en un paciente pediátrico.
Considerando las alteraciones morfólogicas craneofaciales en el paciente pediátrico con STC, el principal desafío para el anestesiólogo constituye el manejo de la vía aérea.
Presentamos un caso de una paciente con diagnóstico de STC y en planes de una anestesia general para una cirugía de colocación de un implante de conducción ósea para la audición.
CASO CLÍNICO
Se presenta al servicio de Anestesiología del Hospital de Clínicas una paciente de sexo femenino, 8 años, 18,3 kg y 1,25 m con los siguientes diagnósticos: Sx de Treacher Collins, agenesia del conducto auditivo externo bilateral e hipoacusia conductiva moderada bilateral. El plan quirúrgico fue la colocación de un implante de conducción ósea.
Como antecedentes remotos, el embarazo de madre llegó a término y sin complicaciones, el parto fue vaginal y requirió oxigenoterapia e incubadora al nacer. Permaneció internada por casi un mes para estudios debido a rasgos sindrómicos no previstos. Fue alimentada por sonda durante los primeros meses de vida debido a la ausencia de reflejo de succión y la presencia de paladar hendido.
Al mes de vida fue diagnosticada con el síndrome de Treacher Collins. Presentó convulsiones los tres primeros meses de vida. A los 2 años fue intervenida quirúrgicamente en otro centro para reparación de la fisura palatina donde la madre refiere antecedentes de intubación difícil y posterior estadía en terapia intensiva por edema de glotis que impidió su extubación al finalizar el procedimiento.
Actualmente presenta una alteración a nivel de lenguaje expresivo y dificultad a nivel de percepción auditiva y de integración fonética. Además presenta disglosia e hipernasalidad derivados de factores morfológicos.
Se realizó la evaluación preanestésica centrada en la evaluación de la vía aérea en donde resaltaba la marcada micrognatia con una distancia tiromentoniada de 2 cm. Esta condición sumada al antecedente hicieron prever el caso como una vía aérea difícil prevista.
Teniendo en cuenta la patología de base y los antecedentes referidos por la madre se planteó el siguiente esquema de intubación en 2 etapas secuenciales:
Etapa 1: sedación sin depresión respiratoria (carga con dexmedetomidina 0,4µg/kp + remifentanilo 0,1µg/kp/min + anestesia local tópica con lidocaína en spray ± propofol según necesidad). Evaluación de la visualización de la glotis con el video laringoscopio C-MAC® S D-blade
Etapa 2: Intubación orotraqueal con el videolaringoscopio o con fibrobroncoscopio flexible según visualización previa.
Se explicó el plan de procedimiento a los padres y se interactuó con la niña para ganar su confianza previa a la cirugía y poder obtener su colaboración.
El día de la cirugía, ingresó a quirófano sin sedación previa, se administró oxigeno por cánula nasal (2 l/min), se monitorizó a la paciente observándose signos vitales en rango.
Etapa 1. Contando con la buena predisposición de la niña se le realizó una vía periférica con punzocath nº 22 y la administración de fármacos.
Minuto 0: se inició infusión con 8 µg de dexmedetomidina para 10 minutos.
Minuto 5: inicio de infusión de remifentanilo a 0,1 µg/kp/min.
Minuto 8: se introdujo ligeramente la pala del videolaringoscopio para realizar una instilación de lidocaína en spray en la orofaringe.
Minuto 10: 0,2 mg de atropina + 20 mg de propofol mezclado con 20 mg de lidocaína.
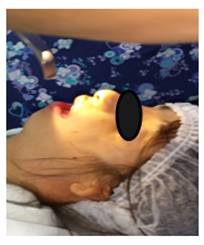
Minuto 11: se realizó la evaluación con el videolaringoscopio manteniendo la respiración espontánea.
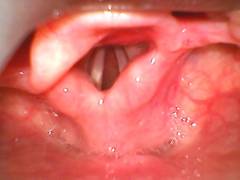
A pesar de observarse muy anterior, se evidenció la glotis y las cuerdas vocales (grado 2 de Cormack-Lehane). Durante la introducción del videolaringoscopio llamó la atención la presencia de una solución de continuidad del paladar duro, remanente de la cirugía de paladar hendido pasada.
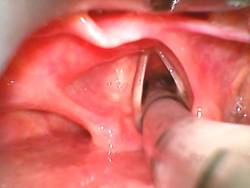
Etapa 2. Debido a la evaluación descripta, se decide realizar la intubación con el video laringoscopio C-MAC® S D-blade. Se realizó una inducción anestésica aumentando la infusión de remifentanilo a 0,2 µg/kp/min, se administraron 25 mg más de propofol y 10 mg de atracurio. Se ventiló a la paciente sin dificultad. Posteriormente se procedió a intubarcon éxito a la paciente en el primer intento ayudado por una ligera maniobra de BURP. Se utilizó un tubo endotraqueal nº 5,5 montado sobre un estilete semirrígido.
Se realizó el mantenimiento con una FiO2 de 0.5, sevoflurano a 2% y remifentanilo a 0,25 µg/kp/min. Se administraron 500 mg de dipirona, 5 mg de ketamina y 4 mg de dexametasona previo al estímulo quirúrgico.
La cirugía duró 3 horas. Se administraron 3 mg de ondansetrón y se realizó la extubación de la paciente a los 10 minutos de culminada la cirugía. La paciente pasó a sala de recuperación post anestésica sin complicaciones.
DISCUSIÓN
El STC constituye un reto para el anestesiólogo por las malformaciones craneofaciales que hacen complicado el manejo de su vía aérea y la intubación. Considerando las características propias de un paciente pediátrico este reto aumenta por la reserva pulmonar limitada y un alto riesgo de obstrucción de la vía aérea superior3.
Los dispositivos supraglóticos, fibrobroncoscopios y el videolaringoscopio son herramientas útiles para el manejo de la VAD9,11,12. Los videolaringoscopios con hojas curvas tipo D-Blade® tienen como ventaja que no necesitan una curva de aprendizaje importante para manejarlo con practicidad y tienen una buena efectividad13.
En una VAD de un paciente adulto se recomienda la técnica de intubación vigil con fibroscopía, preservando la ventilación espontánea para evitar cualquier situación en la cual no se pueda oxigenar al paciente. Esta técnica es de aplicación casi imposible en un paciente pediátrico ya se necesita la colaboración del paciente y pueden existir molestias desagradables que un niño no podría tolerar.
En el caso presentado se aseguró una planificación previa con una evaluación preoperatoria minuciosa, durante la cual se aprovechó para una interacción previa del anestesiólogo con la paciente. Este hecho fue fundamental, ya que se ganó la confianza de la niña y esto ayudó a que ingresara al quirófano tranquilamente y permita la canalización de la vía periférica.
En una VAD se recomienda mantener la respiración espontánea hasta tanto el anestesiólogo esté seguro qué podrá intubar al paciente6,11. Teniendo en cuenta dicha premisa, se planificó en la primera etapa una evaluación previa de la vía aérea (visualización de la glotis) bajo visión directa con videolaringoscopía y con la paciente bajo los efectos de una sedación confortable, sin pérdida de la respiración espontánea.
Al obtener una visualización adecuada y fácil de la glotis se consideró probable la intubación con el mismo instrumento, en este caso el videolaringoscopio, y se pasó a la etapa 2 para realizar la intubación posterior a la inducción anestésica.
La selección adecuada de los fármacos fue muy importante para garantizar la sedación adecuada del paciente durante la etapa 1. La dexmedetomidina13,14 tiene la ventaja de no deprimir la respiración, y con su efecto sedante - analgésico favoreció la disminución de dosis de los demás fármacos utilizados: remifentanilo y propofol.
El manejo exitoso de este caso se fundamentó en una sedación adecuada para la evaluación previa de la vía aérea y la utilización de un videolaringoscopio con pala curva que hizo posible un procedimiento sencillo y efectivo en un paciente complejo. La visualización previa adecuada garantizó la intubación posterior sin complicaciones.